循環器内科診療科・部門・センター
診療科について
- 2026.03.20 2026年改訂版 感染性心内膜炎診療ガイドライン(日本循環器学会)に舛本慧子医師(現在は留学中)が協力員として参加しました。
- 2026.03.20 JCS 2026谷口泰代副院長がシンポジウム9 心臓アミロイドーシス治療の最前線で演者を務めました。
How should We Manage Cardiac Amyloidosis Considering Cost-Effectivene - 2026.03.19 当科も協力させていただいた神戸大学 イノベーション研究科の吉田武司先生の論文がJournal of Atherosclerosis and ThrombosisにAcceptされました。
- 2026.03.16 はり姫健康講座 ~健やかに暮らすためのお手伝い~ に三和圭介医師が「症状なくても既に心不全、早く知って防ぐ」と題して講演しました。
- 2026.03.06 令和7年度下期 病院局職員表彰(個人部門)で高谷具史科長が表彰されました。
- 2026.02.28 第51回 ニュータウンカンファレンスで井上智裕部長がディベートセッション、安定冠動脈疾患の診断ストラテジーをどう考える?、に登壇、以下の講演を発表しました。
「安定狭心症において冠動脈CTAで閉塞性冠動脈病変が疑われる場合に心筋血流SPECTで評価する。」 - 2026.02.20 宇城沙恵先生のCase reportがJournal of Cardiology CasesにPublishされました。
Intracoronary urokinase infusion during prolonged perfusion balloon inflationfor massive thrombus in acute myocardial infarction: case series - 2026.02.17 当科OBで、現在は神戸大学でご活躍されておられる増田真由香先生が当院でなさっておられた臨床研究の論文が、Circulation Reports誌にPublishされました。
Long-Term Efficacy of Drug-Coated Balloon Angioplasty vs. Drug-Eluting Stent for De Novo Large-Vessel Coronary - 2026.02.16 林友貴医師のCase reportがCirculation Reports誌にAcceptされました。
“Locked-in Technique” following Balloon Pullback to Reposition a Migrated Thrombus in a Coronary Aneurysm - 2026.02.07 第4回 はりまのしんぞうをべっちょなくする(はしべ)の会が、今回は姫路赤十字病院にて、Hybridで開催されました。当科の医師、メディカルスタッフも参加させていただきました。
- 2026.02.02 当院からUploadされているはり姫チャンネル 教えてドクターに川合宏哉教授が登壇なさいました。
「①心房細動が健康診断で見つかったら要注意!」「②健康診断は「受けるだけ」じゃもったいない!」 - 2026.02.03 兵庫県立姫路循環器病センターからの通算で、TAVI+M-TEERの件数が「1,000例」を超えました。
- 2025.12.16 神戸大学大学院医学研究科 医療創成工学専攻 医療機器学講座 精密診断治療機器学分野 の木内邦彦教授が当院に視察にいらっしゃいました。
- 2025.12.13 神戸アブレーションライブカンファレンス2025で伊藤光哲部長がPFA Video Liveの術者を担当しました。
- 2025.12.05 第11回 健康講座 in はり姫が開催され、研修医の今井凛太郎医師が血圧管理をテーマに講師を担当しました。
- 2025.12.05 HARI-HIME "Patient-Centered Quality" WS と題して、PCI/EVTのワークショップを開催しました。
- 2025.11.05 はり姫健康講座が開催され、黒瀬潤医師がペースメーカについて講演しました。
- 2025.10.22 FMゲンキで放映されているハローはり姫で、不整脈センター長 嶋根章部長が登壇、心房細動について話をしました。
- 2025.10.22 はり姫健康講座に川合宏哉特命教授が登壇、気にして欲しい検査結果について講演しました。
- 2025.10.12 雑誌 心臓 2025年10月号 Vol.57 No.10が発刊されました。現在、赤穂市民病院に出向中の山本淳生医師が、A群β溶連菌感染を契機に非リウマチ性心筋炎,その後IgA血管炎と心外膜炎を発症した高齢男性の1例を投稿しました。
- 2025.10.03 舛本慧子医師が退職しました。
- 2025.10.01 公立豊岡病院から大野奈都美医師、加古川中央病院から長野紘平医師が、神戸医療センターから横田政児医師が就職しました。
- 2025.09.30 松尾晃樹医師、工藤大周医師が退職、岩本直樹医師が総合内科にローテーションしました。
- 2025.09.13 第45回CVIT 近畿地方会で、岩本直樹医師が一般口演 午後の部の優秀賞を受賞しました。
- 2025.09.02 はり姫チャンネル 教えてドクターに松尾晃樹医師が登壇、知って測って改善して継続するコレステロールの管理をテーマに講演しました。
- 2025.09.01 はり姫チャンネル 教えてドクターに松尾晃樹医師が登壇、放置するのは危険 高血圧をテーマに講演しました。
- 2025.08.31 第3回はしべの会が、ツカザキ病院で開催され、当科医師も参加させていただきました。
- 2025.08.09 第3回 兵庫ライブデモンストレーションを開催、当科の複数の医師が役割を務めました。
- 2025.07.26 第17回 CACAFで伊藤光哲部長がLive2 心房細動アブレーション 再発例に対するアブレーションのパートでオペレーターを務めました。
- 2025.07.26 こども向けワークショップ「こどもでも救える命 心肺蘇生とAED」に宮田大嗣医師が参加しました。
- 2025.07.23 日本循環器学会より、トランスサイレチン型心アミロイドーシスに対する疾患修飾薬導入認定施設に認定されました。
- 2025.07.19 CVIT 2025で、髙橋伸幸医師がビデオライブ6 SHDビデオライブ:Navitorの演者を務めました。
- 2025.07.18 CVIT 2025で、高谷具史科長がビデオライブ4 PCI Video Live : ACSの演者を務めました。
- 2025.07.17 CVIT 2025で、高谷具史科長がPCI Live Case 4 Complex Lesionでオペレーターを務めました。
- 2025.07.17 はり姫公開講座で、嶋根章不整脈センター長が心房細動の早期発見と治療について講演しました。
- 2025.07.16 第45回はり姫健康講座で、松尾晃樹医師が「血圧とコレステロールの管理について」講演しました。
- 2025.07.09 FM GENKI「ハローはり姫」に、松尾晃樹医師、谷口泰代副院長がACP(アドバンスケアプラン:人生会議)【後編】に登壇しました。
- 2025.07.02 FM GENKI「ハローはり姫」に、松尾晃樹医師、谷口泰代副院長がACP(アドバンスケアプラン:人生会議)【前編】に登壇しました。
- 2025.07.01 竹本良医師が就職しました。
- 2025.06.28 第35回 日本心臓核医学会総会・学術大会で、藤本優菜医師が若手研究者奨励優秀賞を受賞しました。
- 2025.06.25 西播磨地域医療研修会 みんなで支える慢性心不全にて、高谷具史科長が講話を担当しました。
- 2025.06.23 当院OBの岩根成豪先生の論文がCirculation JournalにPublishされました。
- 2025.06.20 石灰化病変をテーマに、Hari-Hime PCI Workshopを開催しました。
- 2025.06.16 モンゴルの先生方をお招きして、PCI症例の検討会 Japan-Mongolia PCI Meetingを開催しました。
- 2025.06.07 第26回神戸大学循環器内科研修医勉強会で、研修医の今井凛太郎先生が優秀質問病院賞を受賞しました。
- 2025.05.23 大阪府済生会中津病院から名越良治先生にご来院いただき、OFDI workshopを開催しました。
- 2025.05.15 兵庫県病院薬剤師会西播支部が開催され、松尾晃樹医師が特別講演Iの演者を務めました。
- 2025.04.18 当科の活動を2010年11月からblogで公表していますが、別のblogに引っ越ししました。
- 2025.04.18 川合宏哉教授が日本心エコー図学会の名誉会員に推挙されました。
- 2025.04.01 高谷具史科長が神戸大学大学院医学研究科循環器高度医療探索学の客員教授に、伊藤光哲部長が客員准教授に就任しました。
- 2025.04.01 川合宏哉先生が神戸大学大学院 地域社会医学・健康科学講座 橋渡し科学分野 地域臨床研究支援・支援専門員養成部門 の特命教授に就任しました。
- 2025.04.01 嶋根章部長が不整脈センター長に就任しました。
- 2025.04.01 北川達也先生、梶原崇史先生、工藤大周先生、岩本直樹先生が就職しました。
- 2025.03.25 宇城沙恵医師の兵庫県立淡路医療センターでの研究が、Circulation Journal誌にPublishされました。
- 2025.03.19 「ハローはり姫」に大西哲存部長が登壇して、超音波センターについてお話しました。
- 2025.03.14 KCJL 2025が開催され、高谷具史科長が三田市民病院にてFocus Live1でPCI オペレーターを務めました。
- 2025.03.07 令和6年度下期 病院局職員表彰(個人部門)として、嶋根章部長が表彰されました。
- 2025.03.04 雑誌「心エコー 特集:前心不全(pre-HF)に心エコーで迫る Vol.26 No.3」に、市川靖士先生と大西哲存先生の執筆した「心エコーによる機能的診断」が掲載されました。
- 2025.03.01 第44回 日本心血管インターベンション治療学会近畿地方会が開催され、宇城沙恵医師が優秀演題賞を受賞しました。
- 2025.02.23 世界遺産姫路城マラソン2025が開催され、当科医師もメディカルボランティアとして参加しました。
- 2025.02.16 第2回 はしべの会(は りまの、し んぞうを、べ っちょなくする)を当院で開催しました。
- 2025.02.28 第7回健康講座 in はり姫が開催され、当科も協力させていただきました。【循環器内科分野】 初めての入院が心不全!?
- 2025.02.03 当科も参加させていただいたDCBに関する治験のデータがJournal of Cardiology誌にPublishされました。
- 2025.02.01 健康診断等で「再検査・精密検査」が必要となった方を対象に、「二次検査 予約専用ダイヤル」が開設、内科検診(心雑音)、心電図、胸部X線検査(心拡大)については当科で対応させていただいています。
- 2025.01.25 第1回 兵庫子どもメディカルラリーが開催され、当科医師も参加しました。
- 2025.01.25 日本心エコー図学会 第29回 冬期講習会が開催され、大西哲存部長が講師を務めました。
- 2025.01.09 谷口泰代副院長が診療科長研修9の講師を務めました。「臨床研究のおすすめ」
- 2024.12.14 第246回 日本内科学会近畿地方会が開催され、山本淳生医師が若手奨励賞(後期)のセッションで優秀賞を受賞しました。
- 2024.11.20 新しい心房細動治療、当院1例目のPulse field ablationを行いました。
- 2024.11.15 PCI Workshop HARI-HIME Courseを開催しました。
- 2024.11.10 谷口泰代副院長のReviewがAnnals of Nuclear Cardiology誌にPublishされました。
- 2024.11.07 当科も参加させていただいた治験の結果がCirculation Journal誌にPublishされました。
- 2024.11.05 当科からも症例登録した臨床研究の結果がCatheter Cardiovascular Intervention 誌にPublishされました。
- 2024.11.02 はしべ(はりまのしんぞうをべっちょなくする)の会を、姫路赤十字病院、ツカザキ病院のみなさんとともに、講堂にて開催しました。
- 2024.10.30 高谷具史科長が循環器内科についてお話をさせていただいたラジオ番組「ハローはり姫」が放送されました。
- 2024.10.26 CCT 2024で、高谷具史科長がDiamondback ハンズオンの講師を務めました。
- 2024.10.25 川合宏哉副院長がはり姫健康講座の講師を務めました。
- 2024.10.24 当科も協力させていただいた臨床試験の成果がInternational Journal of Cardiology誌にPublishされました。
- 2024.10.03 当科も協力させていただいた研究の成果がEuropace誌にPublishされました。
- 2024.10.03 川合宏哉副院長が診療科長研修3の講師を務めました。「人材管理で元気な診療科を作る」
- 2024.10.01 藤本優菜先生、林友貴先生、前憲和先生、石見広大先生が就職しました。
- 2024.09.28 Bay area Complex PCI &Imaging Conference 2024が開催されました。
高谷具史科長がLive Case 4でオペレーターを務めました。 - 2024.09.03 当科からも症例をEntryした臨床研究の結果がEuroIntervention誌にPublishされました。
- 2024.09.01 当科も参加した治験 OCEANIC-AFの結果がESC 2024で発表され、NEJMにPublishされました。
- 2024.09.01 当科も参加した治験 FINEARTS-HFの結果がESC 2024で発表され、NEJMにPublishされました。
- 2024.08.03 第2回 兵庫ライブデモンストレーションが開催され、当科の医師が複数のロールを務めました。
⼭本裕之医師がPCIセッション2 ビデオライブでOperatorを務めました。 - 2024.07.31 Coronary Intervention Vol.20 No.4 が発刊され、高谷具史科長が寄稿しました。
1.DCBの作用機序を解明する 2)Imagingによる知見 その1:Late lumen enlargementの機序と予期因子 - 2024.07.18 当科で研修をされた平尾勇介先生のCase reportがCirculation Reports誌にPublishされました。
- 2024.07.14 当科OBの藤井政佳先生のCase reportが、Journal of Cardiology Cases誌にPublishされました。
- 2024.07.05 はり姫 Workshop 石灰化をテーマに、当院でWorkshopを開催しました。
- 2024.06.20 平成6年度 はり姫健康講座 心不全を開催、当科の松尾晃樹医師が、講師を務めました。
- 2024.06.06 舛本慧子先生のCase reportがEuropean Heart Journal Case ReportsにPublishされました。
- 2024.05.25 第137回 日本循環器学会 近畿地方会が大阪で開催され、YIA セッションで、山本淳生先生が優秀賞を受賞しました。
- 2024.05.10 Heart View 2024年6月号が発刊されました。大西哲存部長とOBの綱本浩志が執筆を担当しました。
特集:負荷心エコーで疾患の何がみえる? 【診る】 7 肺高血圧症の負荷心エコー:どこを診る? - 2024.04.19-21 川合宏哉副院長が学会長を務める日本心エコー図学会第35回学術集会がアクリエ姫路で開催されました。
- 2024.04.09 伊藤光哲部長のImaging reportがJACC: Case Reports誌にPublishされました。
- 2024.04.04 当科も協力させていただいた研究結果がArterioscler Thromb Vasc Biol誌にPublishされました。1st authorは当院研修医の武田進太郎先生です(神戸大学学生時代のお仕事です)。
- 2024.03.23 PCIワークショップ:宝塚インターベンションが東宝塚さとう病院で開催され、高谷具史科長がPCI術者を務めました。
- 2024.03.11 雑誌 心エコー 2024 vo.25 No.3 特集:シン・エコーで冠動脈疾患に迫る、に増田真由香医師と大西哲存部長が寄稿しました。
- 2024.03.01 山本裕之医師のCase reportがEuropean Heart Journal - Case Reports誌にPublishされました。
- 2024.02.26 神戸新聞に当院の「息切れ外来」が取り上げられ、大西哲存部長がコメントしました。
- 2024.02.11 増田真由香医師が世界遺産姫路城マラソン2024にサポート医師として参加しました。
- 2024.02.03 第1回 兵庫ライブデモンストレーションを開催させていただきました。
- 2024.01.27 第10回 SUNRISE Lab Young Investigators AwardがWEBで開催され、当科の舛本慧子医師が、Best Presentation Award Silverを受賞しました。
- 2024.01.26 当院でHARI-HIME Courseと題したPCI Workshopを開催しました。
- 2024.01.25 当科の宮田大嗣医師がDMAT三次隊として被災地に向かいました。
- 2024.01.17 診療支援の一環として、当科の嶋根章部長が公立豊岡病院にて心房細動のアブレーション治療を行いました。今後、定期的に担当する予定です。
- 2024.01.15 令和5年度 はり姫健康講座がアクリエひめじで開催され、当科の絹谷洋人医師が講師として参加しました。
- 2024.01.13 伝統のある第147回山陽循環器病談話会を、当院講堂で開催させていただきました。当科からは謝慎基医師が症例を提示しました。ご参加いただいた先生方、ありがとうございました。
- 2024.01.12 渡邊信寛先生のImaging reportがCoronary Artery Disease誌にPublishされました。
- 2023.12.26 渡邊信寛先生のCase reportがEuropean Heart Journal -Case Reports-誌にPublishされました。
- 2023.12.25 当院の新しい試み「息切れ外来」を神戸新聞でご紹介いただきました。
- 2023.12.20 今年の当科のBest指導医とBest研修医の投票を科内で行い、Best指導医/Best Lecturerに舛本慧子医師、Best研修医に富田藍子先生が選出されました。おめでとうございます。
- 2023.12.19 第1回 はり姫ホスピタルコンサートが、病院棟1階 メディカルモール北側エリアで開催され、当科の吉田千晃医師がピアノ演奏を担当しました。
- 2023.12.16 第136回 日本循環器学会 近畿地方会にて、舛本慧子医師が、院外心停止に対してECPR を施行した患者におけるlow-flow time と脳予後の関連について発表して、YIA 最優秀賞を受賞しました。
- 2023.12.14 山本裕之先生のCase reportがEuropean Heart Journal Case Reports誌にPublishされました。
- 2023.12.14 中野槙介先生のCase reportがEuropean Heart Journal-Case Reports誌にPublishされました。
- 2023.11.28 舛本慧子先生のCase reportがCirculation Reports誌にPublishされました。
- 2023.11.17 Preparation for DCB はり姫流Preparationの極意、と題してPCI ワークショップを開催しました。
- 2023.11.04 ストラクチャークラブジャパン ライブデモンストレーション 2023で、舛本慧子医師がYIA(症例)部門で最優秀賞を受賞しました。
- 2023.10.20 はり姫健康講座で、嶋根章部長が講師を務めました。
- 2023.10.08 増田真由香医師のCase reportがCirculation Journal誌にPublishされました。
- 2023.10.07 第41回 日本心血管インターベンション治療学会 近畿地方会が開催され、舛本慧子医師がYIA 最優秀賞を、増田真由香医師が一般演題の優秀賞を受賞しました。
- 2023.09.30 Bay area Complex PCI & Imaging Conference 2023で、高谷具史科長がLIVE Operatorを務めました。
- 2023.09.28 増田真由香先生のCase reportがCirculation Reports誌にPublishされました。
- 2023.08.26 増田真由香先生のCase reportがEuropean Heart Journal-Case reports誌にPublishされました。
- 2023.08.26 関西地区 日本心臓核医学会 地域別教育研修会 神戸地区研修会が開催され、井上智裕医師が講師を務めました。
- 2023.08.22 山本裕之医師が病院事業管理者表彰(上期)を受賞されました。
- 2023.08.04 CVIT 202で山本裕之医師がシンポジウム3でシンポジストを務めました。
- 2023.07.23 当院OBの藤井政佳先生のCase reportがJACC: Cardiovascular Interventions誌にPublishされました。
- 2023.07.15 第135回 日本循環器学会 近畿地方会で、 吉田千晃先生がYIAセッション 優秀賞を、平尾勇介先生(現:赤穂市民病院)が学生・初期研修医セッション 優秀賞をそれぞれ受賞しました。
- 2023.06.29 山本裕之先生のCase reportがCirculation Reports誌にPublishされました。
- 2023.06.29 舛本慧子先生のCase reportがCirculation ReportsにPublishされました。
- 2023.06.24 当科OBの綱本浩志先生のCase reportがEuropean Heart Journal Case Reports誌にPublishされました。
- 2023.05.24 山本裕之先生のCase ReportがEuropean Heart Journal - Case ReportsにPublishされました。
- 2023.05.18 宮田大嗣先生のCase reportがCirculation Journal誌にPublishされました。
- 2023.05.17 山本裕之先生のImaging reportがJACC:Cardiovascular Interventions誌でPublishされました。
- 2023.05.02 綱本浩志先生のCase reportがEuropean Heart Journal Case Reports誌にPublishされました。
- 2023.04.20 令和5年度はり姫公開講座にて、松尾晃樹医師が「心不全の基礎知識」と題して講演しました。
- 2023.04.19 当科の高谷具史科長がはり姫健康講座の講演を担当しました。
- 2023.04.08 当科のMost valuable Cardiologist of the year 2022に、大石醒悟先生(現・真星病院)が選出されました。
- 2023.04.04 山本裕之先生のCase reportがCirculation Reports誌にPublishされました。
- 2023.04.01 吉田千晃医師の症例報告が月刊 心臓 4月号 に出版されました。
- 2023.03.27 吉田千晃先生のCase reportがEuropean Heart Journal - Case Reports誌にPublishされました。
- 2023.03.24 髙橋伸幸医師の記事がリビング姫路に掲載されました。
- 2023.03.16 舛本慧子先生のCase reportがEuropean Heart Journal - Case Reports誌にPublishされました。
- 2023.03.10 松尾晃樹先生のCase reportがJACC:Case Reports誌にPublishされました。
- 2023.02.26 世界遺産 姫路城マラソン 2023に当科医師2名が医療サポーターとして参加しました。
- 2023.02.22 綱本浩志先生のCase reportがJournal of Cardiology Cases誌にPublishされました。
- 2023.02.19 PCR Tokyo Valves 2023で、舛本慧子医師がBest Clinical Case Award 最優秀賞を受賞しました。
- 2023.02.15 月城泰栄部長のCase reportがEuropean Heart Journal-Case Reports誌でPublishされました。
- 2023.02.13 吉田千晃先生のCase reportがCircularion Reports誌でPublishされました。
- 2023.02.11 第40回 CVIT近畿地方会 一般口演 (午前)で、綱本浩志医師が優秀賞を受賞しました。
- 2023.02.09 山本裕之先生のImaging reportがJACC:Cardiovascular Interventions誌にPublishされました。
- 2023.02.07 山本裕之先生のCase reportのFigureがEuropean Heart Journal誌のCoverを飾りました。
- 2023.02.03 はりま姫路総合医療センター ワークショップ (PCI2例、EVT1例)を開催しました。
- 2023.02.02 山本裕之先生のCase reportがInternal Medicine誌にPublishされました。
- 2023.01.31 山本裕之先生のCase ReportがCirculation JournalにE-pubされました。
- 2023.01.12 山本裕之先生のImaging reportがCoronary Artery Disease誌にPublishされました。
- 2023.01.01 中村匡志先生が神戸医療センターから着任されました。
- 2022.12.11 綱本浩志先生のCase reportがEuropean Heart Journal - Case Reports誌にPublishされました。
- 2022.10.22 第47回 姫路市医師会 秋季大学で、高谷具史科長が「はり姫での循環器内科の診療 これまでとこれから」について講演しました。
- 2022.10.21 広報紙「はりひめ」01号「一生付き合う心臓のこと。」に、当科医師も協力しています。
- 2022.10.13 山本裕之先生のCase reportがJournal of Cardiology CasesにPublishされました。
- 2022.10.08 吉田千晃先生が第39回 CVIT近畿地方会で一般講演 (午後) 優秀賞を受賞しました。
- 2022.10.01 呼吸器内科、総合内科、リハビリテーション科等と、息切れ外来をOpenしました。
- 2022.10.01 西村侑太先生が姫路赤十字病院から着任されました。
- 2022.09.16 はり姫ライブ(WEB)を開催しました(PCI, EVT)。
- 2022.09.10 高谷具史科長がBay area Complex PCI & Imaging Conference 2022でOperatorを務めました。
- 2022.08.22 OBの庄田光彦先生のCase reportがJournal of Cardiology CasesにPublishされました。
- 2022.08.18 地域医療機関向けはり姫公開講座が開催され、松尾晃樹先生が心不全とは?と題し講演しました。
- 2022.08.06 山本裕之先生のImaging reportがEuropean Heart JournalにPublishされました。
診療科の概要
当科は5つの病棟にわたる一般病床92床とEICU•CCU、救急病床での診療を担当、2名が24時間体制で院内に常駐して、急性冠症候群、急性心不全、致死性不整脈はもちろん、他科からのコンサルト、慢性心不全の終未期患者さんまで幅広く対応しています。今年のメンバーは24名、それぞれが各分野のエキスパートであるスタッフが17名、レジデント3名、専攻医4名、非常勤医師数名です。
古より冠動脈インターベンションの約半数は緊急症例で、地域で唯一24時間体制でのE-CPRが可能な施設として、救急患者さんの受け入れに努めています。4月からは不整脈センターを立ち上げ、パルスフィールドアブレーションの登場で新たな時代を迎えた心房細動に対するアブレーション治療に引き続き尽力していきます 。構造的心疾患についても、引き続き新規治療を積極的に導入していく予定です。また、国内外を問わず、複数の治験、臨床試験に積極的に参加しており、広く医療に貢献できるよう努めています。
医学生の臨床実習、見学や研修医の見学も数多く受け入れておリ、専攻医に関しても、兵庫県養成医を含め、多くの施設から一時的な出向を受け入れています。
主要対象疾患
- 循環器救急疾患(急性冠症候群、急性心不全、致死性不整脈、急性肺塞栓症、急性心筋炎)
- 動脈硬化性心血管疾患 労作性狭心症、陳旧性心筋梗塞、閉塞性動脈硬化症など
- 不整脈疾患 心房細動、心室頻拍、洞不全症候群、房室ブロック、失神など
- 慢性心不全 心筋症(拡張型心筋症、肥大型心筋症)、弁膜症など
- 重症心不全 補助人工心臓管理、終末期緩和ケア
- 構造的心疾患(弁膜症含む) 下記のとおり
- 感染性心内膜炎
- 成人先天性心疾患
- 肺高血圧症
- 深部静脈血栓症
- 難治性高血圧症
リンク
2010年11月1日、兵庫県立姫路循環器病センターの時代から 当科の活動をこちらで公表してきましたが、最近こちらに引っ越ししました。
トピックス
-
【医療関係者の方へ】トランスサイレチン型心アミロイドーシスに対する疾患修飾薬導入認定施設に認定されました

2025年6月25日、日本循環器学会は、トランスサイレチン型(ATTR)心アミロイドーシスに対する疾患修飾薬導入施設・医師認定制度を改訂しました。この改訂を受け、当科も「トランスサイレチン型心アミロイドーシスに対する疾患修飾薬導入認定施設」として新たに認定されました。これまでは学会が定める施設認定基準の関係で、はりま地域の医療機関では疾患修飾薬の新規導入が困難な状況にありましたが、このたびの認定により、当院で新規導入を行うことが可能となりました。
「アミロイドーシス」とは、さまざまな臓器に「アミロイド」と呼ばれる異常なタンパク質がたまり、症状を引き起こす病気の総称です。アミロイドのもととなるトランスサイレチン(TTR)は、甲状腺ホルモンやビタミンAを運ぶ役割をもつタンパク質で、本来は4つの同じタンパク質が集まった“4量体”として安定しています。しかし、加齢などさまざまな要因でこの4量体がバラバラになりやすくなると、変性したトランスサイレチン同士が集まって線維状のアミロイドとなり、心臓を含む全身の臓器にたまっていきます。
このうち、心臓にアミロイドがたまることで心肥大、心不全、不整脈などを起こす状態を「心アミロイドーシス」と呼びます。心臓に症状を起こすアミロイドーシスの主なタイプは、TTRを原因とする「ATTR」、免疫グロブリン軽鎖を原因とする「AL(軽鎖型)」、の2種類です。どちらも国が指定する難病(指定難病「全身性アミロイドーシス」)に含まれ、難病医療費助成制度の対象となります。
近年、診断技術と治療法が大きく進歩し、病気がかなり進行してからでは効果が限られますが、より早期から疾患修飾薬による治療を開始することで、病気の進行を抑え、生活の質を保てる可能性が高まってきています。当院では、ATTR心アミロイドーシスの診断・治療に必要となる以下の体制を整えています。
- 骨シンチグラフィ(核医学検査)や心臓MRIなど、心アミロイドーシス診断の鍵となる画像検査
- 難病申請や家族性ATTRを念頭に置いた遺伝子カウンセリング・遺伝学的検査の窓口
- 複数診療科による連携診療体制
確定診断に至った症例では、難病医療費助成の申請をサポートしつつ、当院にて初回の疾患修飾薬を導入しています。初回投与以降は、患者さんの通院負担や生活環境を考慮し、地域の医療機関と連携したフォローアップが行えるよう体制を整えております。今後も、はりま地域の先生方と連携しながら、心アミロイドーシス診療の質向上に努めてまいりますので、疑われる症例がございましたら、ぜひ当院へご紹介・ご相談いただきますようお願い申し上げます。
ATTR心アミロイドーシスを疑う患者さんの例
以下のような患者さんでは、ATTR心アミロイドーシスの可能性を検討することが重要です。該当する症例がございましたら、ご紹介ください。
- 家族歴のある患者さん
- TTR関連疾患や原因不明の心不全・不整脈の家族歴を有する患者さん
- 両側手根管症候群や腰部脊柱管狭窄症を伴う心肥大を有する患者さん
- 60歳以上で、心電図において伝導障害・低電位・R波増高不良を認める心肥大患者さん
- 原因不明の左室肥大を伴う、60歳以上のHFpEF(左室駆出率が保持された心不全)患者さん
- 心房細動および左室肥大を伴う、60歳以上のHFrEF(左室駆出率が低下した心不全)患者さん
- 高感度トロポニンの持続的上昇を認める、60歳以上の心肥大患者さん
- 心エコーで右室・心房中隔・弁の肥厚、または apical sparing 所見を伴う心肥大患者さん
-
心房細動に対するパルスフィールドアブレーション
心房細動とは
心房は洞結節からの電気信号を受けて1分間に50~80回/分興奮していますが、心房細動は心房内で1分間に300~500回/分の不規則な電気信号が発生し、心房が痙攣している不整脈です。脈拍が120~180程度まで上昇し不整となるため、動悸・息切れ・胸痛・全身倦怠感・めまいの症状を伴います。また、心拍出量が低下するため、慢性心不全の状態となる、あるいは心不全の増悪を引き起こすことがあります。そして、脳梗塞の原因となる不整脈であり、脳梗塞の予防のためには抗凝固療薬の内服が必要です。

治療法には薬物治療とカテーテルアブレーション治療があり、これまでのカテーテルアブレーション治療は肺静脈周囲の心房筋を高周波通電により焼灼、あるいは液体窒素で冷却していました。心房細動に対するカテーテルアブレーション治療において近年の治療機器や治療法の進歩に伴い、当院でも治療効果が向上し、治療時間や合併症も減少しています。
パルスフィールドアブレーションとは
心房細動に対する新たなカテーテルアブレーション治療としてパルスフィールドアブレーションが2024年より日本に導入され、当院は2024年11月より播磨地域で最初にパルスフィールドアブレーションが施行可能となりました。従来の高周波や液体窒素による温度変化を用いたアブレーションは熱や冷却により細胞の蛋白質を壊す治療法でしたが、熱や冷却が心臓周囲の臓器へも影響を与えることがあります。パルスフィールドアブレーションは心筋細胞に特異的な高電圧を短時間だけかけることで心筋細胞膜に小さな穴をあけ、心筋細胞死を誘導する方法であり、周辺臓器へ影響を与えることなく、心筋を特異的に焼灼することができます。
高周波や液体窒素を用いたカテーテルアブレーション治療と比較すると、パルスフィールドアブレーションは術中の脳梗塞リスクが減少し、術後遠隔期の肺静脈狭窄がなくなり、食道や横隔神経などの周辺臓器への合併症がなくなるため、さらに安全性が高くなります。また、治療時間が短縮することが示されており、新たな心房細動のカテーテルアブレーション治療として期待されています。
当院は日本に導入された3社すべてのパルスフィールドアブレーション機器を用いて心房細動のタイプや心房の形状にあわせた使い分けを行い、不整脈専門医3名を含む不整脈診療に精通した不整脈専従医師5名が協力して治療成績と安全性の向上を目指しています。そして、2025年6月より不整脈専従医師がさらに1名加わり、不整脈診療の拡充を行っていくこととなっております。

2022年の新病院への移転に伴い、不整脈治療専用カテーテル治療室ができたため、カテーテルアブレーション治療件数も増加しています。

-
当科のこれまでとこれから
当科は1981年に前身の兵庫県立姫路循環器病センターの一部として設置されて以降、中播磨地区のみならず、兵庫県内の広域において循環器疾患で困っておられる患者さんの治療に従事してきました。救急救命センターを立ち上げ、救急患者の受け入れに力を入れてきましたが、循環器救急で対応する疾患は急性冠症候群、急性心不全などさまざまで、特に当科は本邦での急性冠症候群に対する緊急カテーテル治療の先駆けとなり、豊富な経験をつみ、実績を残してきました。その精神は現在に至るまで受け継がれ、夜間、休日を問わず緊急治療を行えるように24時間体制を整えて、チーム一丸となって救急医療に立ち向かっています。
カテーテル治療を行った後は、外来で適切な薬物加療のアドバイス、生活指導を継続して、再発予防に努めながら、それでも症状の悪化、再発を認めた場合には、心筋シンチグラム検査、運動負荷試験を用いた詳細な虚血評価を行っています。最近になって、虚血を適切に評価することで本当に必要なカテーテル治療だけを行うことで、心臓の予後を改善させることができると言われるようになってきましたが、当科では以前より患者さんの病状にあわせて、これを実践してきました。最近普及してきた心臓リハビリテーションも、当科では早期より導入し、患者さんの心臓ポンプ機能の強化に取り組んできました。
また、当科には不整脈、弁膜症、心不全といった社会の高齢化に伴って増加してきている疾患に対応できる専門グループがあり、最新の知見を用いた高度な治療を行っています。弁膜症であれば、以前は開胸手術でしか治療できなかった患者さんにも、心臓血管外科と十分な話し合いを行った上で、カテーテルを用いた低侵襲治療を受けていただくことができるようになりました。これからもさまざまなデバイス治療が本邦でも行えるようになりますが、当科では積極的に導入していく予定で、高齢化社会における健康寿命の延長を実現できることが期待されます。
そして検査技術の向上は、難病とされてきた疾患についても、早期の診断・治療を可能として、入退院を減らすことで生活の質の向上にもつながってきますが、当科では心臓病に対して、CT検査、MRI検査、PET検査などを用いて、詳細なアプローチを行っています。
姫路循環器病センターでは循環器専門病院として質の高い治療を行ってきましたが、これからは当科の強みを生かしつつ、他科と連携して、さまざまな疾患を同時に抱えて悩まれている患者さんに対しても、包括的な治療を実現させていきます。何かお困りのことがありましたら、まずはご相談ください。
-
息切れ外来
はりま姫路総合医療センターでは2022年10月より新たな専門外来として「息切れ外来」を開設致しました。
目的
「息切れ」はよくある症状ですが、心臓・肺を中心として様々な臓器から起こる症状であり、最初にどの診療科に紹介するか悩まれるのではないかと存じます。当院では循環器内科・呼吸器内科・総合内科・リハビリテーション科が最初から連携して診察を行う「息切れ外来」を開設して門戸を広く対応できる専門外来を開設致しました。多職種で早期から介入することで、正確な診断や的確な治療方針の提案が可能となります。
主な診療内容
外来にて原因精査のため診察・問診や各種検査を行います。原因が分かればその疾患に応じた診療科にて専門的な診察を行えるように橋渡しを行います。原因が分からない場合でも、リハビリテーションや呼吸リハ指導などを行って参ります。
対象とする患者さん
慢性的な経過で主に労作時息切れを自覚されている患者さんが対象になります。 リハビリテーションが可能で定期的な当院通院が可能な方を中心に診察を行っております。
※数日単位での急速な症状進行の方は今まで通り、各診療科へご紹介頂ければ幸いです。受診方法
毎週金曜午後に専門外来を行っております。原則事前の予約制としており、大変申し訳御座いませんが当日の受診はお断りしております。
循環器内科での息切れ
循環器内科の領域で、息切れの原因とされる主な病気が「心不全」と「狭心症」です。 「心不全」とは心臓が効率的に血液を送り出せない状態で、体の組織に十分な酸素や栄養を供給できず、息切れなどの症状を引き起こします。血圧や心拍数の変化、心臓の逆流防止弁や心臓の筋肉自体の問題などが原因で発症し、適切な治療と生活改善が必要となる病気です。

また「狭心症」とは心臓という臓器自体に血流を送る冠動脈が狭くなり、心臓の筋肉に必要な血液や酸素の供給が不十分になる状態です。これにより、息切れのほか胸痛や圧迫感、などの症状が現れることがあります。主な原因は冠動脈の動脈硬化であり、運動やストレスなどで症状が悪化することがあります。薬物療法やカテーテル治療、心臓外科手術が行われます。
その他に、肺の血流が悪くなる疾患である肺高血圧症や、運動などで体に負荷がかかっている時だけ症状が目立つ運動誘発性の疾患など、診断が困難なものも存在します。そのような疾患も、当外来では複数の診療科が連携することによって、包括的に的確な評価を行い診断・治療方針の提案を行うことを目的としております。
-
肺高血圧外来
実施日 火曜日 第1週、第3週 担当医師 谷口 泰代 (総合内科)、絹谷 洋人 (循環器内科) 肺高血圧症について
肺高血圧症はさまざまな原因で肺動脈の圧が上昇する疾患です(一部、厚生労働省の指定難病に指定されています)。10数年前はほとんど有効な治療法がありませんでしたが、近年、新しい薬剤や新しい治療法が発見され、「治療ができない病気」から「治療ができる病気」になりました。症状は“息切れ、易疲労感、失神、浮腫”がよくある症状で、専門医療機関での診察が必要です。
肺高血圧症の原因は、循環器疾患、呼吸器疾患、膠原病など、多岐にわたりますので、当科では他の専門科と協力しながら、肺高血圧症の診療ができる体制を整えています。慢性肺血栓塞栓性肺高血圧症などで手術が必要な場合には、神戸大学医学部附属病院をはじめ、他施設と連携することもあります。原因不明の息切れ、浮腫で困りの際には、かかりつけの先生にご相談の上、肺高血圧外来を紹介していただいて下さい。
-
補助人工心臓(VAD)外来
大阪大学付属病院、国立循環器病研究センターで植込み型補助人工心臓(VAD)を装着していただいた患者さんは、上記施設と連携しながら、当院のVAD外来にも通院していただき、情報共有しています。毎月第1週の金曜日、医師、看護師、臨床工学技士のスタッフで外来をしています。外来では、①患者さんの心不全などの状態確認、②抗凝固薬の調整、③VAD機器の確認 ④ドライブライン刺入部の確認をしています。
- 患者さんの心不全などの状態確認
VADは左室を補助していますが、むくみや息切れなどの症状がでることがあります。その際には内服調整や機器の調整が必要な場合があります。また一般的な検査や診察もさせていただいてます。 - 抗凝固薬の調整
VAD装着中にはポンプ内に血栓ができて、塞栓症が生じるリスクがあります。それを予防するために抗凝固薬を内服していただいていますが、薬の効果が不十分になったり、場合によっては効きすぎたりすることがあるため、採血で「PT-INR」値を参考にして、調整をすることが必要です。抗凝固療法をより安定化させるため、自宅ではコアグチェック® XS / コアグチェック® ProIIを併用していただいて、確認してもらっています。 - VAD機器の確認
機器の不具合がおきていないか、正常に作動しているかを確認します。 - ドライブライン刺入部の確認
VAD本体とコントローラー・バッテリーは「ドライブライン」でつながっており、お腹から体外にでています。自宅では患者さんにご自身で消毒をしてもらっていますが、感染兆候があれば連携病院と相談しながら対応しています。
- 患者さんの心不全などの状態確認
-
心エコー図検査
心エコー図検査(心臓超音波検査)とは
心エコー図検査は心臓の動き、心臓弁膜症(弁狭窄や弁逆流)の診断、心不全の状態など循環器診療に欠かせない生理検査の一つです。最近では心臓弁膜症のカテーテル手術時に心エコー図画面を術野に治療することもありますので、今後もいろいろな進化が期待される分野です。心エコー図検査にはいくつか種類がありますのでご説明いたします。
経胸壁心エコー図検査
ゼリーを塗った探触子(プローベ)を胸にあてて検査を行います。当院では専門技師により1日70件前後、年間1万件以上の検査が行われており、循環器疾患の発見に役立っています。
経食道心エコー図検査
口から食道に直径約1㎝程度の細い管(プローブ)を飲み込んでいただきます。検査前にはスムーズな飲み込みができるようにスプレー式のお薬で喉の奥を局所麻酔します。検査中は体の左側が下になるように横向きの姿勢で、口にはプローブを噛まないように専用のマウスピースをくわえていただきます。食道は心臓のすぐ後ろにあるため、心臓や大血管の鮮明な画像が得られます。経胸壁心エコー検査で描出困難な場合や心臓の奥にあるものを観察するのに有用な検査です。
運動負荷心エコー図検査
エルゴメーター(検査用自転車)を漕いでいただき運動中の心臓の様子を観察する検査です。この検査で運動中の息切れ症状などの原因が判明することがあります。また、心臓の手術の前後に行い、手術により運動時の指標がどれだけよくなったかを確認することができます。
-
心肺運動負荷試験(CPX)
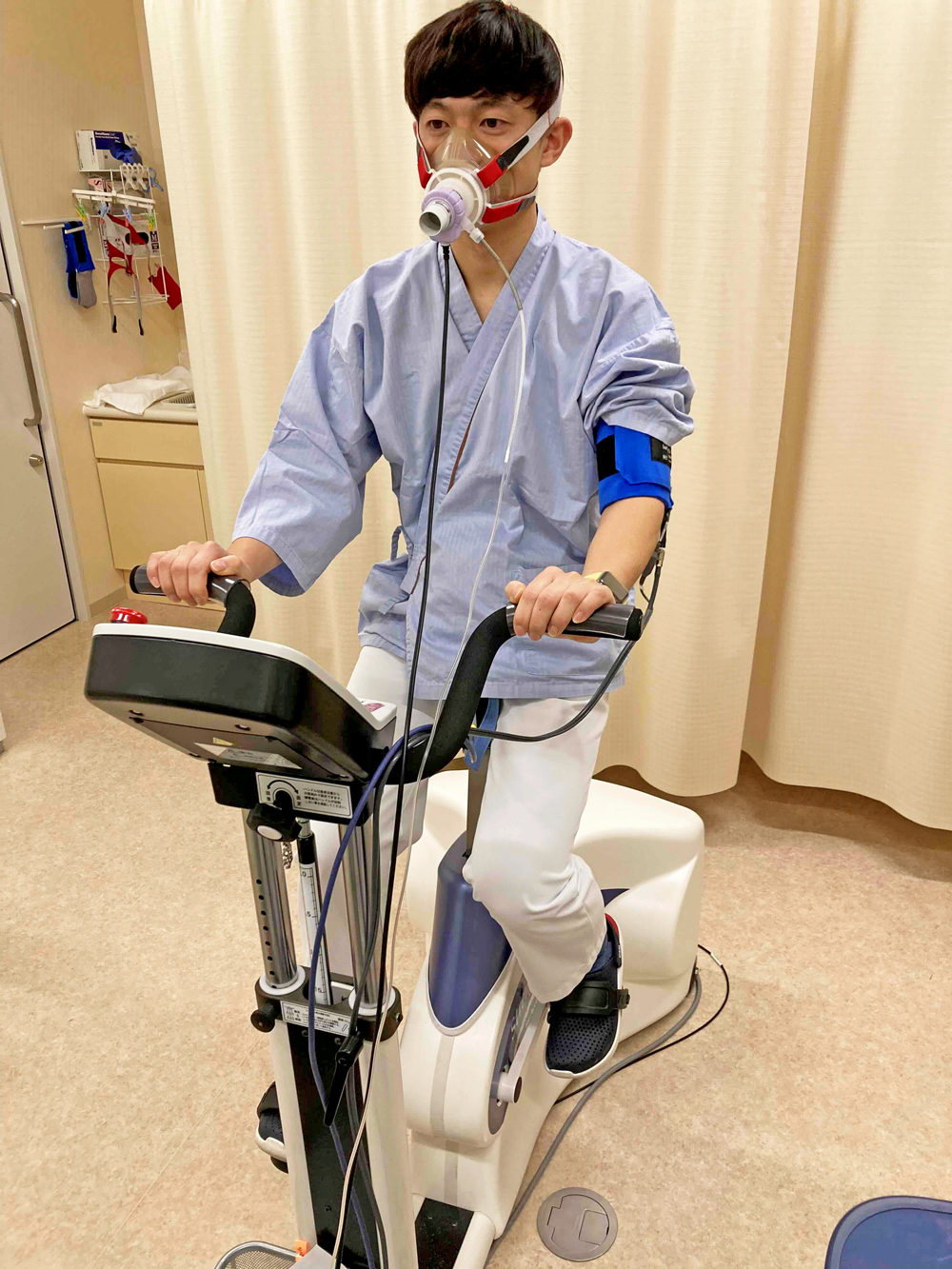
心疾患患者において、運動能力と生命の長さが密接に関連していることは以前から知られています。CPXは血圧、心電図、呼気ガスを測定しながら、エルゴメーターと言われる自転車を漕いで行う検査です。
呼気ガスより酸素をどのくらい吸っているか、そのとき二酸化炭素をどのくらい吐いているかなどを判定し肺の機能を評価します。これらから心臓、肺、筋肉を含めた予備能力を測定し、心不全の程度を評価し、運動療法を行う際に心臓に負担をかけずに安心して運動を楽しめる運動の強さがわかる検査です。
この検査で測定出来る最大運動能の指標である最大酸素摂取量(Peak VO2 ※1)は生命予後と強い関係がありますし、嫌気性代謝閾値(AT ※2)は、有酸素運動の指標で、それを基にして運動を行うことにより、安全に運動療法を施行することができます。また、ATを基に生活を行うことで、より安全に生活することができます。
検査の目的
- 運動処方(ATレベル測定)
- 心不全重症度判定
- 運動耐容能、運動能力の評価
- 狭心症、不整脈の評価
検査時の注意
- 運動しやすい服装でお越しください。
- 検査時は極端な空腹時状態は避け、食事は1時間前までに軽く済ませてください。
検査時間
約30分です。
※1 PeakVO2とは?
これ以上運動ができないという強度における最大酸素摂取量です。このPeakVO2は、一般的に運動耐容能の指標として広く用いられています。PeakVO2は、心不全の予後予測のみならず、生命予後に直結すると考えられています。つまり、最高酸素摂取量が多ければ多いほど、長生きすることとなります。
※2 ATとは?
嫌気性代謝閾値(Anaerobic threshold : AT)といい、呼気ガス分析装置を使用して求める、患者の乳酸が産生される運動閾値のことです。ATレベルを少し下回る強度で心臓リハビリを行うと安全かつ効果が高く、患者の状態に合わせてリハビリが行なえる運動強度としてガイドラインでも推奨されています。→有酸素運動から無酸素運動に変わる境目のポイントで、乳酸が蓄積することなく長時間の運動が出来る運動閾値の事です。
-
心臓核医学検査 (心筋シンチグラフィ)
※心臓核医学検査とは心臓に集まる微量の放射線を発生する薬剤(放射性同位元素)を体内に注入して心臓の画像を撮影する検査です。
※心臓核医学検査は大きく分けると①負荷心筋シンチグラフィと➁安静心筋シンチグラフィがあります。①負荷心筋シンチグラフィ
心臓に血液を送る血管(冠動脈)が動脈硬化などによる狭窄や閉塞により心臓の血液の流れが悪くなる疾患(狭心症や心筋梗塞)を調べる検査です。心臓の血液不足(心筋虚血)や心臓の筋肉のダメージ(心筋障害)、心臓の機能を調べることができます。
負荷検査について
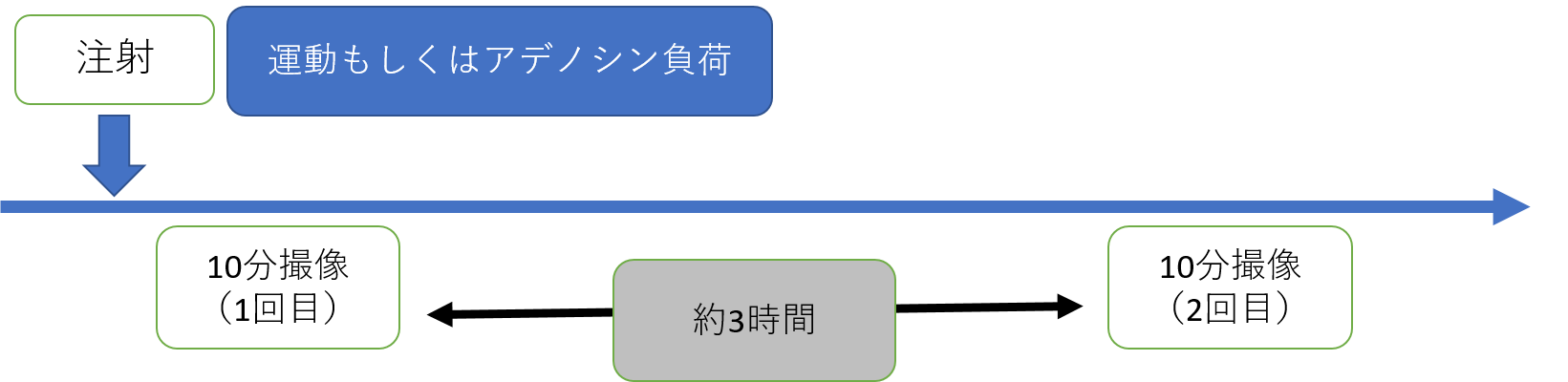
心筋虚血を診断するには心臓に負荷をかけた時の画像と負荷をかけていないときの画像が必要であるため、2回に分けて撮影を行います。
負荷にも2種類の方法があり①運動負荷法と②薬剤(アデノシン)負荷法に分かれます。
運動負荷は自転車をしっかりこいで行いますので、ご年齢や足腰の痛み、お持ちの疾患によって運動が難しいと判断される場合には薬剤負荷を行っています。負荷検査の流れ
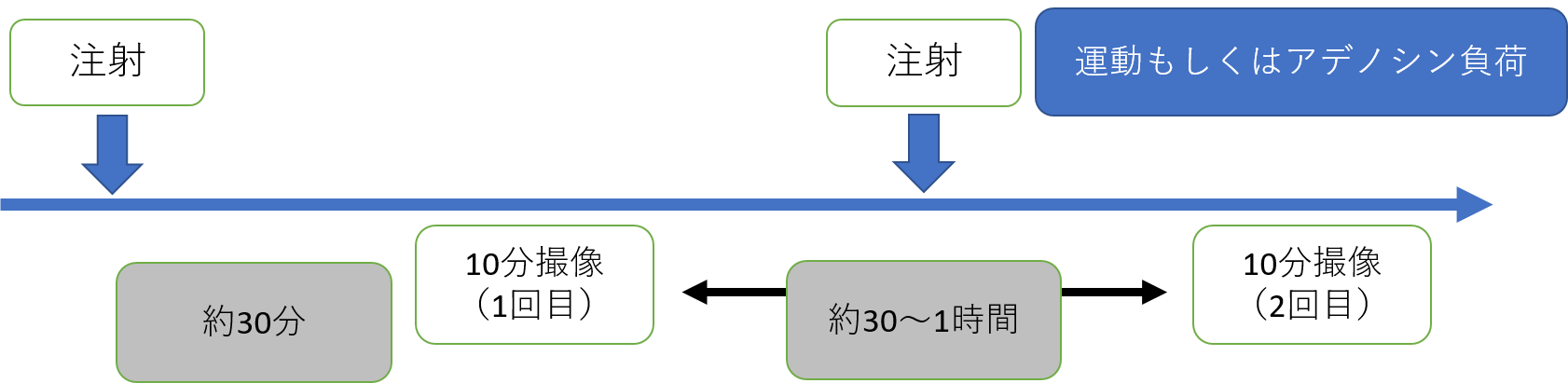
※体重により放射性同位元素はTl(タリウム)もしくはTc(テクネシウム)のどちらかを用いますが検査の精度は同等です。
※Tl、Tcのどちらでも負荷方法も同じですが放射性同位元素によって画像撮影のスケジュールが異なります。
※運動負荷はだんだん重くなる自転車エルゴメーターを約10分程度こぎます。
※薬剤負荷は血管を拡張させるたり心拍数を上昇させる薬剤(アデノシン)を6分間点滴で投与します。検査の効果をあげるために軽く自転車もこぎます。
検査スケジュール(Tl)
検査スケジュール(Tc)
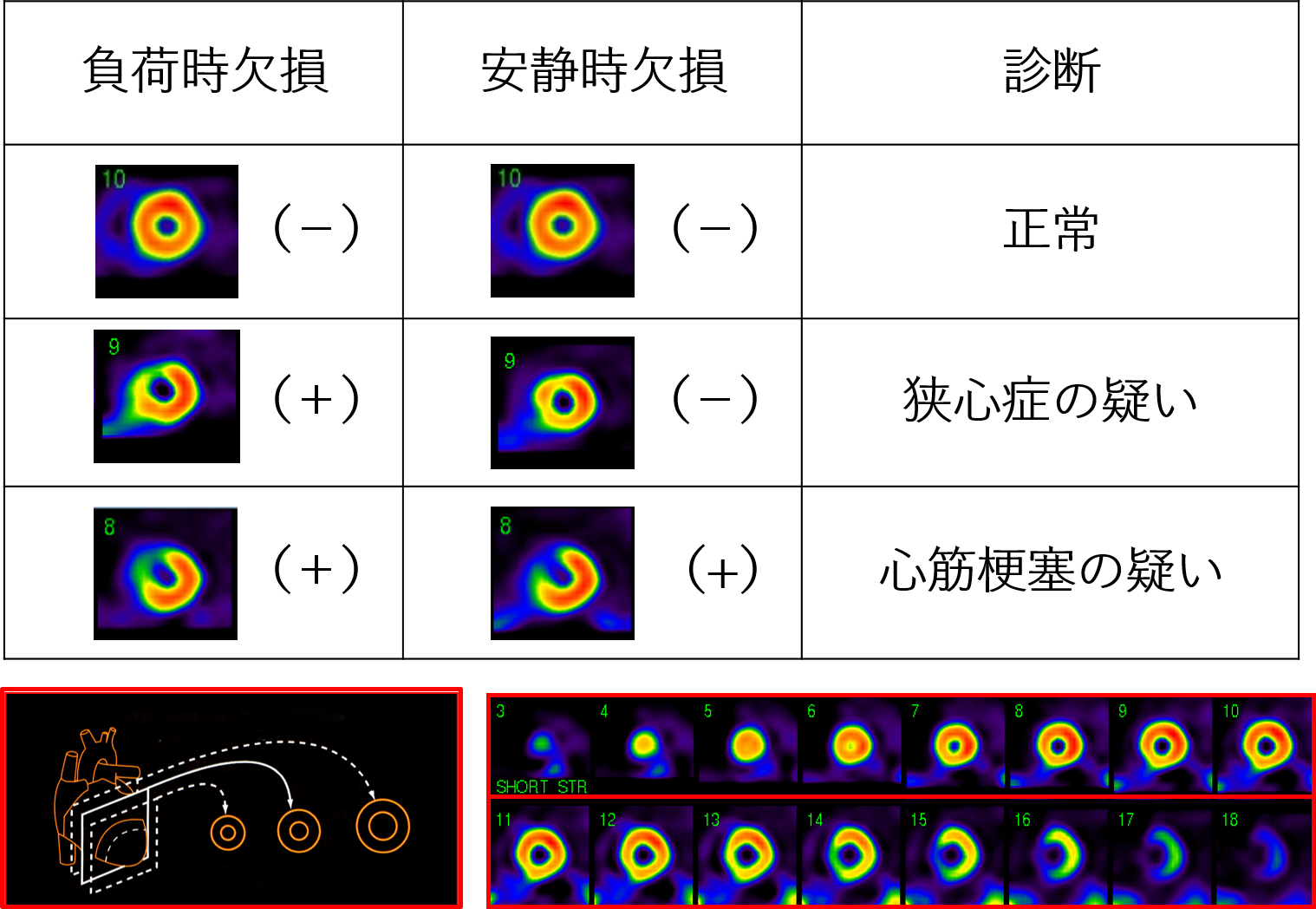
負荷心筋シンチグラフィの結果
負荷および安静の2回の撮像結果をもとに心筋血流の画像を作って診断します。心筋血流の欠損がある場合、狭心症や心筋梗塞が疑われるため、追加の検査や治療をおすすめしたり、お薬の治療を強化したりします。
➁安静心筋シンチグラフィ
狭心症や心筋梗塞などの虚血性心疾患以外の原因で心臓の働きが悪くなる心疾患の検査や診断に使用します。負荷をかけず、疑われる病気によって、それぞれに適した放射性同位元素を注射して撮影を行います。脂肪酸代謝シンチグラフィ(BMIPP)、安静血流シンチグラフィ(安静Tc2回撮影)、心筋交感神経機能シンチグラフィ(MIBG)、ピロリン酸シンチグラフィ(Tc-PYP)などがあり、心臓の働きや心筋の異常などについて調べます。
-
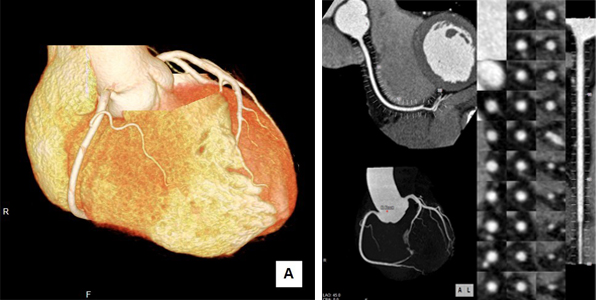
心臓CT
心臓CT検査では、心電図を取りながら造影剤を注射して、通常の断層撮影をした後に、画像をPCで三次元的に再構成することで、冠動脈や心臓の形態を評価できます。多くの場合は冠動脈に狭窄や閉塞の存在が疑われている患者さんに施行しており、冠動脈の走行や狭窄度、プラークの性状、石灰化の範囲や厚み、閉塞している部分の詳細な評価などに使用しています。
以前は、冠動脈の異常は侵襲的な心臓カテーテル検査でしか評価ができませんでしたが、この検査であれば低侵襲に検査できます。また、上記のようなPCI(カテーテルを用いた冠動脈の治療)を行う前の術前評価や心臓手術(バイパス手術)の術後評価、経カテーテル的大動脈弁置換術(TAVI)の術前評価、心房細動のアブレーションの術前評価にも使用しています。心臓の形態評価、冠動脈奇形(瘤や瘻)の形状の確認といった、先天性心疾患がある患者さんについても有用です。
しかし、造影剤に対するアレルギーがある方や、腎臓の機能が低下している方については、検査ができない場合や、回避した方がよいことがあります。さらに、冠動脈の石灰化が大変強い患者さん(ご高齢の方で多い)では評価が難しくなりますし、不整脈がある患者さんでは画像がぶれてしまって正確な検査ができないことがあります。また、全く症状がない患者さんや冠動脈疾患の可能性が低いことが想定される患者さんのスクリーニングの検査としては、上記のような不利益をもたらす場合があるので当院では行っていません。
検査の前には、患者さんの脈拍数に応じて脈拍を抑える内服薬や注射薬を使用し、画像のぶれをできるだけ回避するように努めています。
-
心臓MRI
兵庫県立姫路循環器病センターでの流れをそのまま引き継いで、はり姫での心臓MRIの検査件数は、月平均で、おおよそ60件(心筋症 28件、冠動脈疾患 1件、心房細動/左房および肺静脈 31件)となっています〔全国の総数は月3,666件〕。
対象となる疾患は、急性心筋障害を来す急性心筋梗塞や急性心筋炎から、慢性心不全の原因疾患鑑別のための心筋評価、先天性心疾患など、多岐に渡ります。冠動脈を非造影で撮像、評価できることから、冠動脈MRAのみならず、冠動脈プラーク像を評価して、CTと合わせ、カテーテル治療の術前に情報を得ておくことで、手技に生かしています。
さらにパラメトリカルマッピングを駆使することで、心筋組織の情報が非侵襲的に得られることも大きな特徴です。心筋組織の浮腫、間質の線維化など、単なる遅延造影ではわからない定量評価が可能で、治療効果判定や予後評価の指標に用いています。
高血圧性心筋症
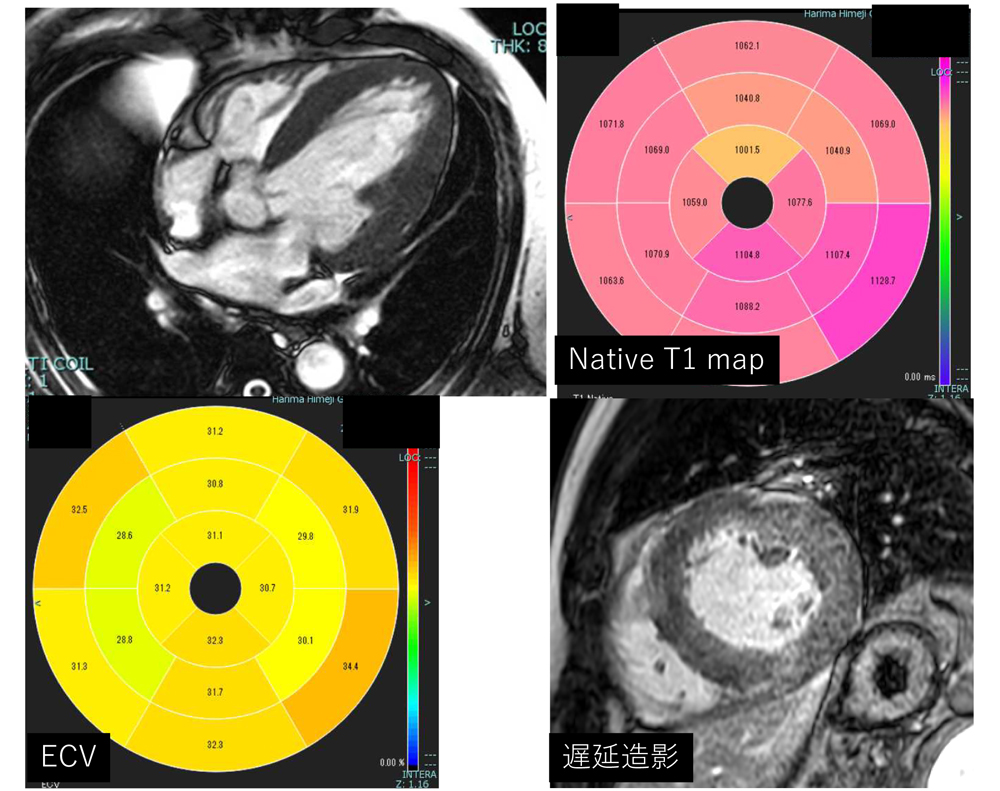
心アミロイドーシス
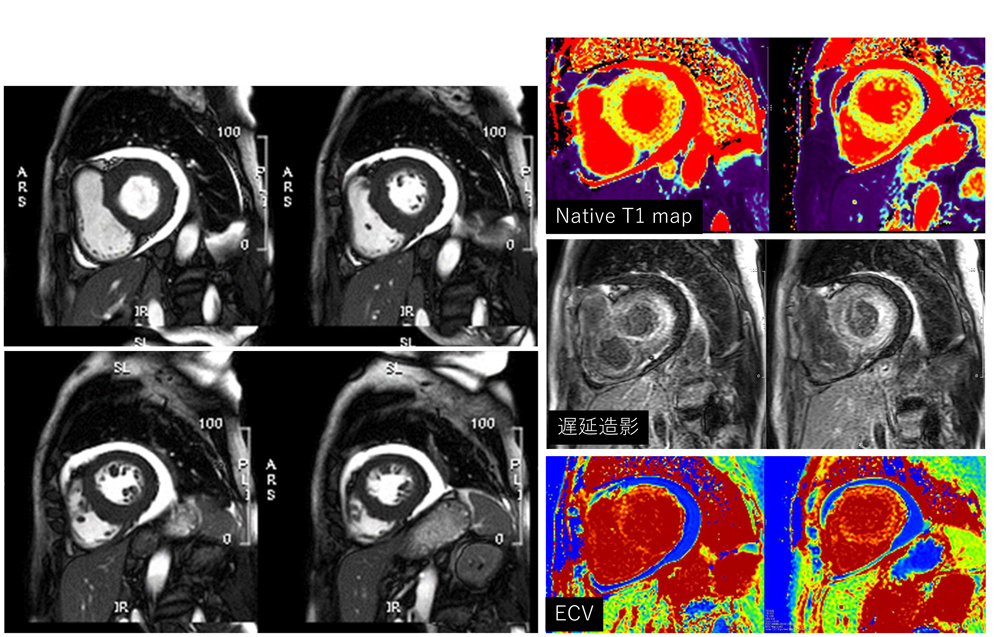
心サルコイドーシス
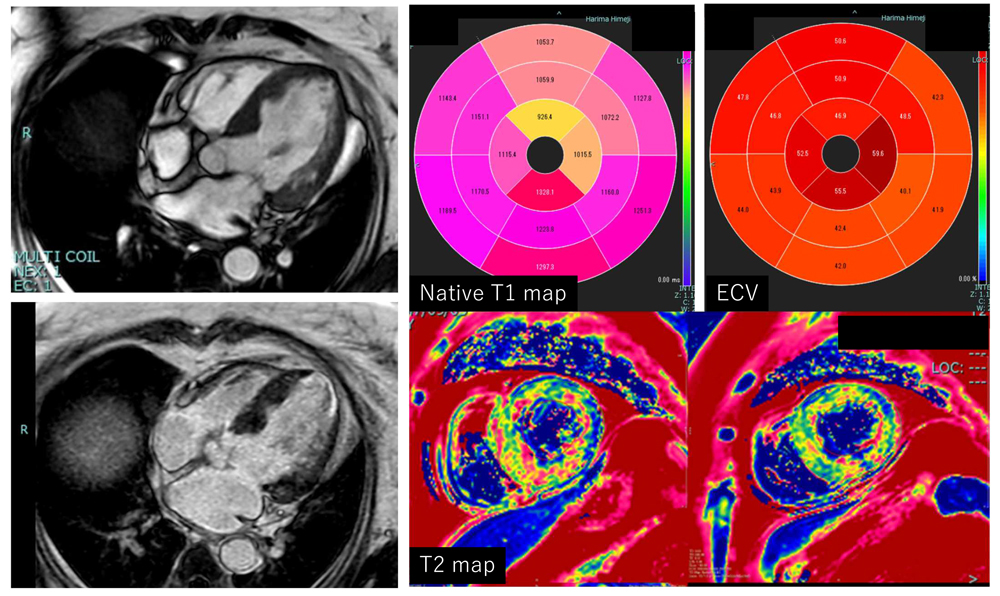
-
虚血性心疾患とPCI
虚血性心疾患とは?
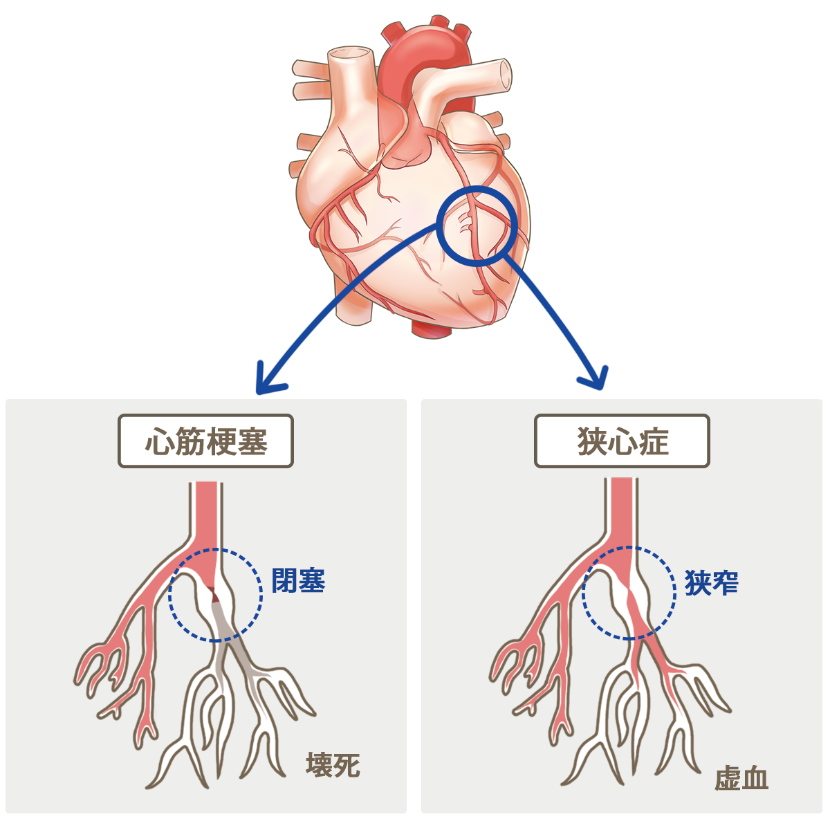
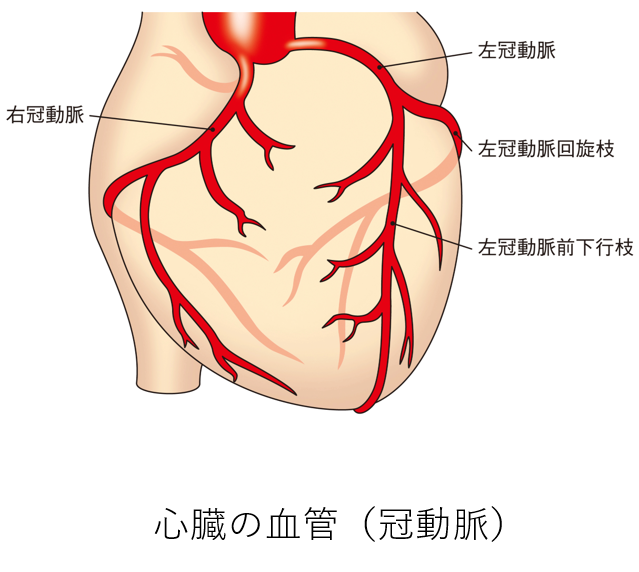
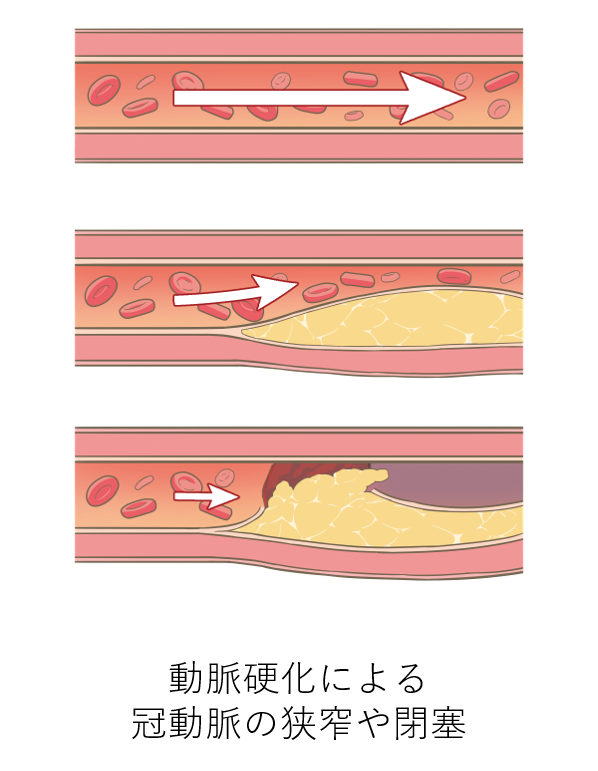
心臓は血液を全身に送り出すポンプですが、心臓自身も冠動脈という心臓の表面を『冠』のように覆う血管で栄養されています。加齢などにともなって動脈硬化が進むと、冠動脈の内側にコレステロールなどが付着して粥腫が形成され、血管の中が狭くなってきます。これによって心筋への血液の流れが低下する疾患を、虚血性心疾患といいます。虚血性心疾患には、『狭心症』と『心筋梗塞』があります。
冠動脈が狭くなると、運動したときなど、心筋への血流の需要が増加したときに血液の供給が不足することで、胸の痛みや圧迫感が出現します。この状態が『狭心症』です。また、粥腫の一部が破れ、粥腫の中身が血液と接触することで血栓が形成され、完全に冠動脈が血栓で閉塞してしまった状態が『心筋梗塞』です。心筋梗塞になると心筋が障害されて壊死するため、命にかかわる深刻な状態になります。
虚血性疾患の治療
一般的に、治療方針は循環器内科で行っているカテーテルカンファレンスや、循環器内科と心臓血管外科で定期的に行っている合同カンファレンス(ハートチームカンファレンス)で決定します。
- 薬物治療
血をサラサラにする薬や冠動脈を拡張する薬、悪玉のコレステロールを減らす薬などを飲んでいただきます。ただ、狭窄したり閉塞してしまった冠動脈を根本的に治す治療ではないため、通常は他の治療法と併用して行われます。 - 冠動脈バイパス術(CABG)
心臓血管外科医が行う手術です。冠動脈の狭窄した部分の先に、足から取り出してきた血管や、胸の中を走っている血管をはがして冠動脈につなぐことで、狭窄した部分を迂回して心筋に血を流す外科的治療です。全身麻酔で胸を開くことが必要なため、PCIと比較すると侵襲度が大きくなり、回復までに長期間の入院が必要となりますが、一度に複数の血管の血行再建が可能です。 - 経皮的冠動脈インターベンション(PCI)
PCIは1977年にスイスのGruentzig医師がバルーンによる拡張術を行ったことが始まりで、日本では1979年に開始されました。狭くなった冠動脈を血管の内側からバルーンやステントを使用して拡げる低侵襲のカテーテル治療のことで、当科で対応しています。胸を開くことが必要な冠動脈バイパス術に比べると、短時間で終了し、体への負担が少なく、退院までの期間が短く済むメリットがあります。急性心筋梗塞に対しては、いち早く血流を再開させることができるため、第一選択の治療となります。
PCIの流れ
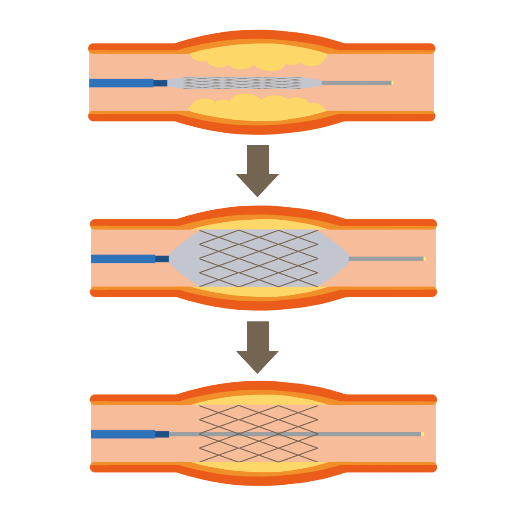
- 治療は血管造影室で行います。感染を防ぐために穿刺する部位を消毒して、清潔の敷布で体を覆います。穿刺する周囲を局所麻酔した後、シースという短いチューブを血管の中に挿入します。
- 冠動脈内にバルーンなどの治療器具を持ち込むために、まずはカテーテルという長いチューブをシースから挿入して、冠動脈の入り口まで進めます。
- カテーテルの中を通して進めたワイヤーという柔らかく細い針金を、冠動脈の狭くなった部分や閉塞した部分に通過させます。閉塞している場合、通過に難渋する場合があります。
- ワイヤーに沿わせて、IVUSやOCTといった血管の中を観察する画像装置を冠動脈の中に持ち込んで、狭くなった部分の血管のサイズや狭くなった部分の長さを精密に測定します。
- 病気の部分にあうサイズのバルーンやステントをのせたバルーンがついたカテーテルを病気の部分まで進め、圧をかけて血管を拡張させます。
病気の部分を拡張した後、バルーンをしぼませ、体外に抜き去ります。ステントは拡張させたままの状態で置いてくることで、血管を内側から支え続けることができます。
PCIで用いる器具
- 薬剤溶出性ステント(Drug Eluting Stent; DES)
再狭窄を抑制する薬剤が搭載された金属ステントのことです。ステントは留置された後、表面に新しい内膜が張って覆われます。しかし、一部のステントでは血管の壁から平滑筋細胞などが張り込んできて、ステント内が再び狭くなってしまいます(ステント内再狭窄)。DESは従来の金属ステントでは20%程度に起こっていた再狭窄を数%に減少できるため、一般的にDESを用いて治療しています。一方で、十分に覆れなかったステントの表面に、まれですが血栓がついて急に詰まってしまう場合があります。ステントが覆われる前に血栓でついてしまうことの予防として、DESで治療した後は、抗血小板剤2種類の内服が数か月間必要です(その後も生涯にわたって、1種類は継続していただいています)。 - 薬剤溶出性バルーン(Drug Coated Balloon; DCB)
表面に再狭窄を予防する効果がある薬剤が塗ってあるバルーンです。バルーンを拡張させることで薬剤を血管壁に付着させ、再狭窄を抑制します。 - ロータブレーター
石灰化が強い(血管が硬くなっている)病変で、バルーンやステントだけでは拡張が不十分になることが想定される部分に使います。ダイヤモンド粉が付着されたバーを高速回転させて、前向きに石灰化した部分を削っていきます。 - Orbital Atherectomy System (OAS)
ダイヤモンド粉で塗布された部分を軌道回転させて、石灰化した部分を前後に押し引きさせて、削ることができます。病気の形態に応じてロータブレーターとOASを使い分け、より安全で有効な石灰化部分の切削が可能になっています。 - エキシマレーザー
レーザー光を専用のカテーテルから照射して、冠動脈内の血栓や粥腫を蒸散させて、微小片に分解することで、冠動脈の末梢で血管を閉塞させる可能性が低くなり、安全に治療できます。主に、ステント内再狭窄や血栓で閉塞した急性心筋梗塞で使用します。 - 方向性冠動脈粥種切除術(Directional Coronary Atherectomy; DCA)
先端の片面に窓(ウィンドウ)が開いているステンレス性の筒(ハウジング)があり、中にカッターがついています。ウィンドウの反対にあるバルーンを拡張させると、カッターが粥腫におしつけられて、粥腫を切除できます。切除された粥腫はカテーテル先端に収納され、体外に取り出せます。
当院でのPCIと当科の現状
(写真提供:キャノンメディカルシステムズ(株))当院では年間600例超のPCIを行っており、近畿圏ではトップレベルです。前身である兵庫県立姫路循環器病センターでの41年で行った治療件数は、20,000件を超えていました。日本でまだ急性心筋梗塞に対するPCIが一般的でなかった時代から、姫路市を中心とした近隣の消防・救急隊と連携を行い積極的に救急症例に対応を行ってきました。
また、当院で行っているPCIの半分弱が不安定狭心症や心筋梗塞などの緊急症例に対してで、この割合も非常に高いです。緊急症例の比率が高いことは、夜間・休日も含め、24時間体制でカテーテル室をすぐに使用できるようにスタッフが配備されている病院、適切な症例に対してPCIを行っている病院の目安とされています。
当院の開院以降は夜間・休日も2名の当科医師が日当直しており、今まで以上に緊急症例への対応に力をいれています。
また、最重症の緊急症例である院外心肺停止に対しては、救急科医師とともに治療にあたっています。救急救命センターには、地域初となるCTとカテーテル、手術台機能を有するハイブリッドERを備えており、救急受け入れから、経皮的補助循環装置を用いた心肺蘇生、PCIによる血行再建、全身評価のCT検査をシームレスに行っています。
- 薬物治療
-
下肢閉塞性動脈硬化症とカテーテル治療
下肢閉塞性動脈硬化症とは
下肢閉塞性動脈硬化症は、足の血管の動脈硬化が進み、血管が細くなる(狭窄)、または、詰まる(閉塞)病気です。狭窄や閉塞により、血液の流れが悪くなることで、歩行時の足のだるさ・しびれを感じるようになり、進行すると安静時にも症状が現れます。さらに悪化した場合、傷ができても治りにくくなる(創傷治癒の遅延)場合があり、重症下肢虚血という病名になります。危険因子は、喫煙、糖尿病、高血圧、脂質異常症です。
症状
- 下肢のしびれ、冷感
- 歩行時の足の痛み、だるさ(休みながらでなければ歩けない)
- 安静時の足の痛み、だるさ
- 足の傷が治らない
1が軽症で、4がもっとも重症です。
検査
ABI 手足の血圧を同時に計ってその比を計算することで、足の血流を評価します。 下肢エコー 低侵襲で足の血管を評価できます。ただし、病変の部位によっては、評価が難しいこともあります。 CT 造影剤を用いて、血管の状態を評価します。造影剤を使用するため、腎臓の悪い方には注意が必要です。 MRI 造影剤を用いずに、低侵襲で血管の状態を評価します。正確さがCTに劣ります。 治療
下記の治療がありますが、患者さんの病状によって最適な方法が異なり、これらを組み合わせて対応しています。適切な治療時期を逃すと足の状態が悪くなり、足の切断等、生活に大きな影響を与える可能性もありますので、早期に専門医の診察を受けることをお勧めします。
保存的療法
- 薬物治療
- 運動療法
血行再建術
- カテーテル治療
カテーテルを用いて、狭くなった血管を風船で広げたり、ステントという金属を置いたりすることで、血流を改善します。 - バイパス術
ご自身の静脈や人工血管を用いて、末梢に別の血行路を作成します。心臓血管外科にて治療します。
血行再建術の違い
カテーテル治療 バイパス術 入院期間 短い 長い 侵襲度 低い 高い 麻酔 局所麻酔 局所麻酔または全身麻酔 治療効果 繰り返し治療が必要な場合も カテーテルと同等または長持ち 合併症 出血、再狭窄、腎機能低下 出血、バイパス閉塞 カテーテル治療の実際
血管に針をさし、カテーテルという管を血管内に挿入します。ガイドワイヤーという細い針金を病変部に通過させ、それに沿わせて、バルーンを持ち込んで、狭い病変を拡張します。再狭窄を予防するためにステントを留置したり、薬剤を表面に塗布したバルーンで血管に薬剤を塗布したりします。ステントを留置した際には、再度バルーンで拡張して、形を整えて治療を終了します。血管に通したカテーテル分の傷しか残らないため、低侵襲です。
© 2022 Boston Scientific Corporation. All rights reserved.
ステント

© 2022 Boston Scientific Corporation. All rights reserved.通常型のステントのほかに、免疫抑制剤を塗布したステント、人工内皮で覆われたステントグラフトなど、病変の部位や性状等にあわせ、適切なステントを使用して、再狭窄を予防します。
薬剤塗布バルーン

© 2022 Boston Scientific Corporation. All rights reserved.風船の表面に免疫抑制剤が塗布されており、血管の内側に塗ることで再狭窄を低減します。
当科では、カテーテル治療にあたり、最新の知見を取り入れて、他職種と連携しながら、個々の患者さんに適した治療を選択しています。
-
頻脈性不整脈とカテーテルアブレーション
頻脈性不整脈とは
突然脈拍が速くなる不整脈で、症状としては突然の動悸、息切れ、めまい、胸部不快感などがあります。不整脈によっては失神・心停止をきたすこともあります。
カテーテルアブレーション
カテーテルを足の付け根などから挿入し、心臓の内側から直接的に心臓の電気信号の流れを記録することで不整脈の起源や回路を解明し、カテーテルから高周波を与え不整脈の起源や回路を焼灼することで不整脈の原因を取り除き、不整脈の根治を目指す方法です。病状にあわせて局所麻酔あるいは全身麻酔で行います。
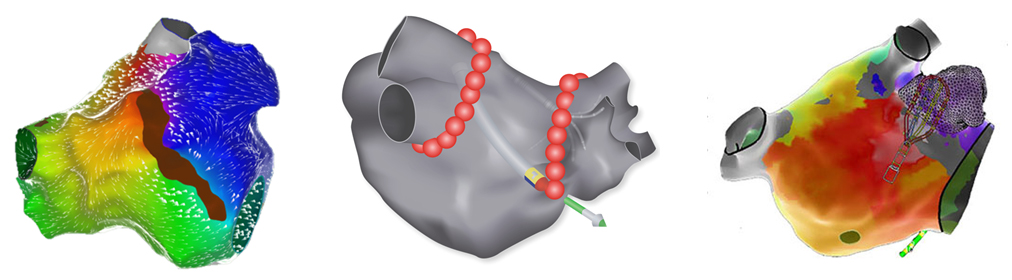
写真提供 バイオセンスウェブスター(株)・アボットジャパン(株)
心房細動
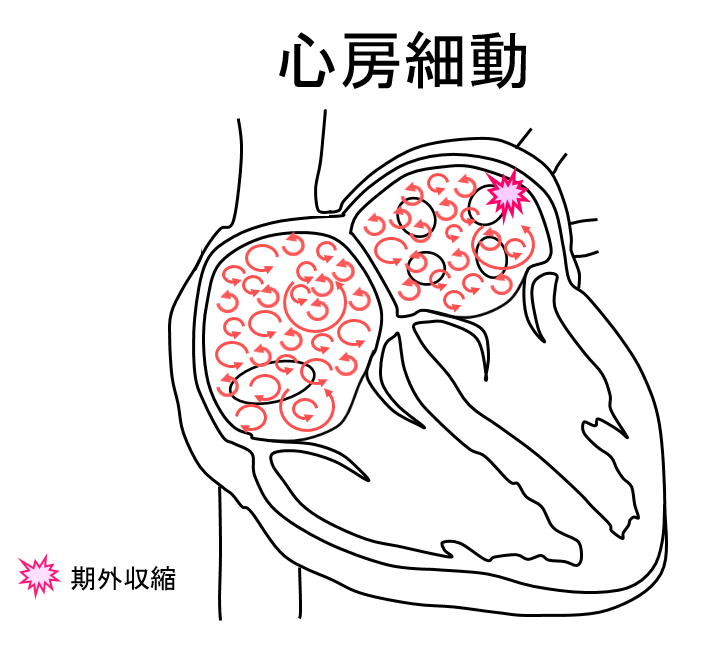
心房は洞結節からの電気信号を受けて1分間に50-80回/分興奮していますが、心房細動は心房が1分間に300~500回/分の不規則な電気信号が発生し、心房が痙攣している不整脈です。脈拍が120-180程度まで上昇し脈拍が不整となるため、動悸・息切れ・胸痛・全身倦怠感・めまいの症状を伴います。
- 抗凝固療法
心房細動・心房粗動は心臓内で血栓を形成し、脳梗塞の可能性がある不整脈であるため、脳梗塞リスクの高い方は抗凝固薬の内服が必要となります。 - リズムコントロール治療
抗不整脈薬にて心房細動が起こらないようにする治療ですが、抗不整脈のみでは完全に発作を抑制することは困難であることが多いです。 - レートコントロール治療
頻脈による動悸等の症状に対して、脈拍数を抑える薬剤を投与することで心房細動が起こっていても症状を軽減する治療法です。 - カテーテルアブレーション治療
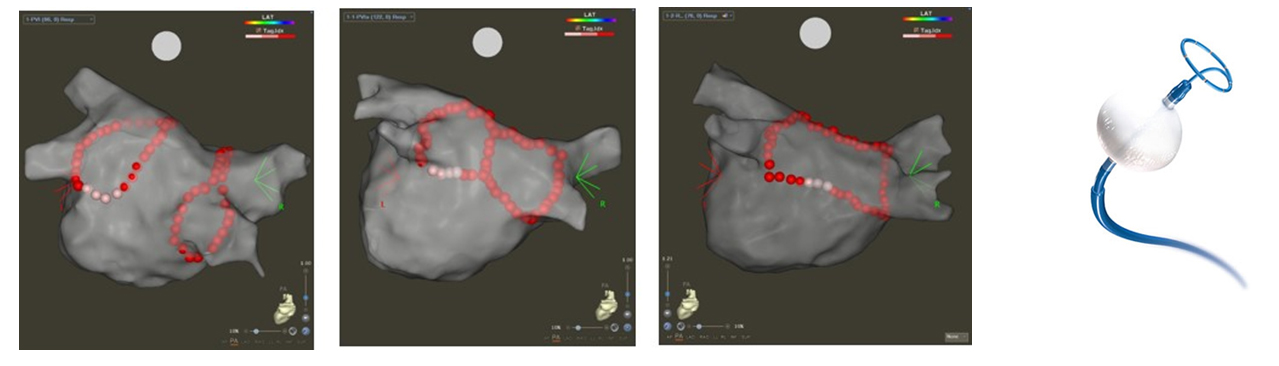
心房細動は主に肺静脈からの期外収縮から発生するため、肺静脈周囲を焼灼することがカテーテルでの標準的な治療法(肺静脈隔離術)となります。
肺静脈隔離術
肺静脈周囲を円周上に焼灼することで肺静脈と左心房を電気的に離断することにより、肺静脈の期外収縮から発生していた心房細動を起こらないようにする治療法です。当院では左心房・肺静脈の形状に合わせてクライオバルーンシステムを用いた冷凍アブレーション治療も行っております。
写真提供 日本メドトロニック(株)心房粗動
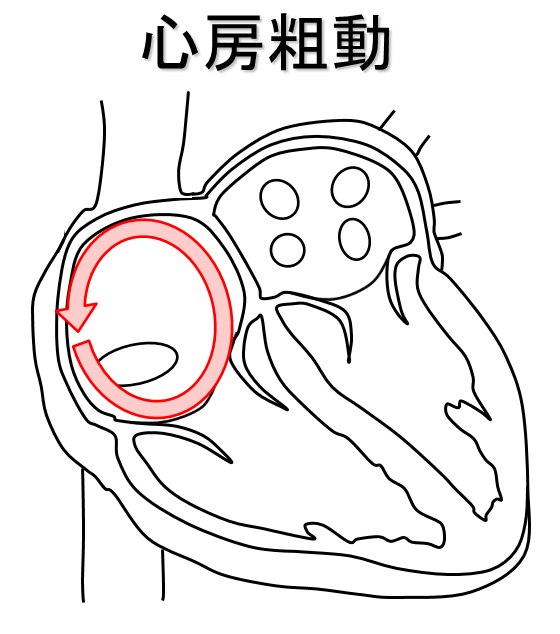
右心房が1分間に250回程度興奮する頻拍で、心房細動との合併も多く、心房細動から心房粗動にいたると動悸が増悪することがあります。この頻拍は通常、右心房内を反時計回りに興奮旋回しています。治療方法としては薬物治療抵抗性であることが多いため、カテーテルアブレーション治療が薦められ、右心室から下大静脈にかけて焼灼することで興奮回路を離断します。
心房頻拍
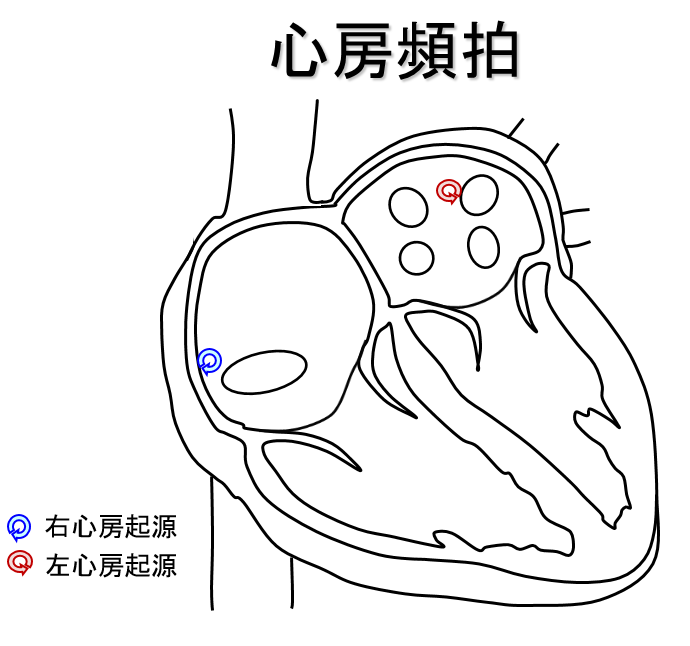
心房内に異常な興奮を示す部位が存在、あるいは心房内で以上興奮が旋回することで頻脈となります。カテーテルアブレーションにて異常興奮部位あるいは旋回回路を焼灼することで根治を目指す治療があります。
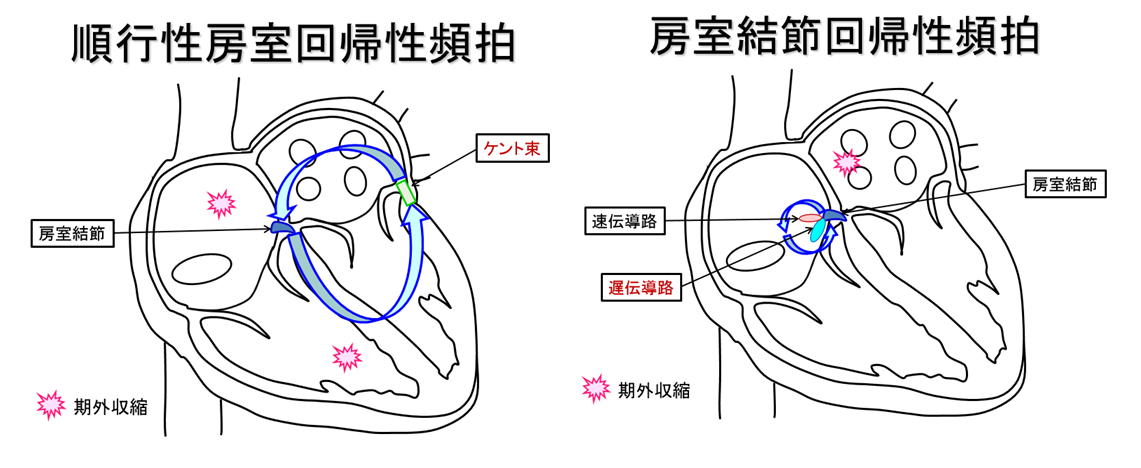
発作性上室頻拍
心房から心室への電気信号を伝える房室結節の他に余分な伝導路(ケント束)が存在する、あるいは房室結節へと繋がる伝導路が2本存在しているために、それらの2本の伝導路を介して心臓の電気興奮が旋回するため、心臓が休みなく興奮する不整脈。多くの場合、脈拍が突然に150以上に上昇し動悸や胸痛の原因となる。治療法としては薬物により発作の抑制を試みる薬物治療と、カテーテルアブレーションにて余分な伝導路(ケント束や遅伝導路)を焼灼することで根治を目指す治療法があります。
心室性期外収縮
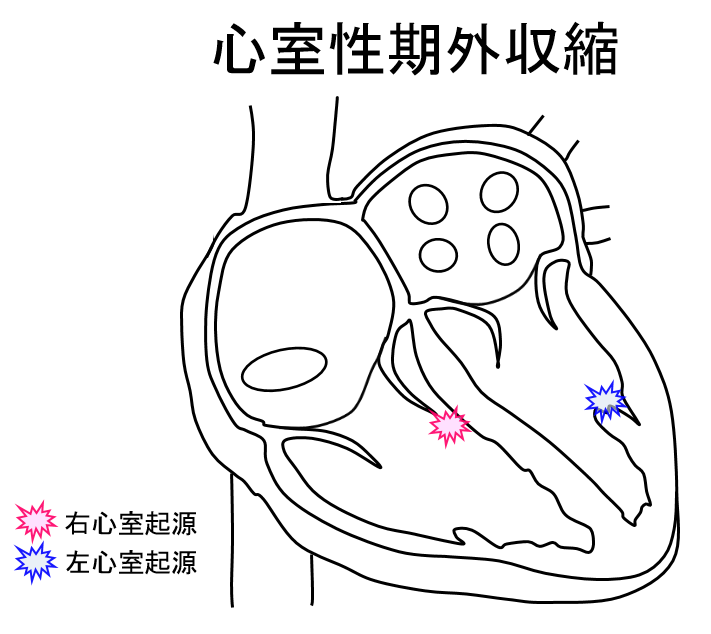
基礎心疾患がなく心室内に異常な興奮を示す部位が存在し、その異常興奮により脈不整となり、動悸を引き起こすことがあります。経過観察でも問題ないことが多いですが、自覚症状を伴うものや1日の総数が多いもの、持続して心室頻拍となるものは治療対象となります。
治療法としては薬物により発作の抑制を試みる薬物治療と、カテーテルアブレーションにて異常興奮部位を焼灼することで根治を目指す治療法があります。右室起源のものが多いですが、左室起源のものも存在し、左室起源には心外膜側に存在するものがあり、カテーテル治療抵抗性であることがあります。
心室頻拍
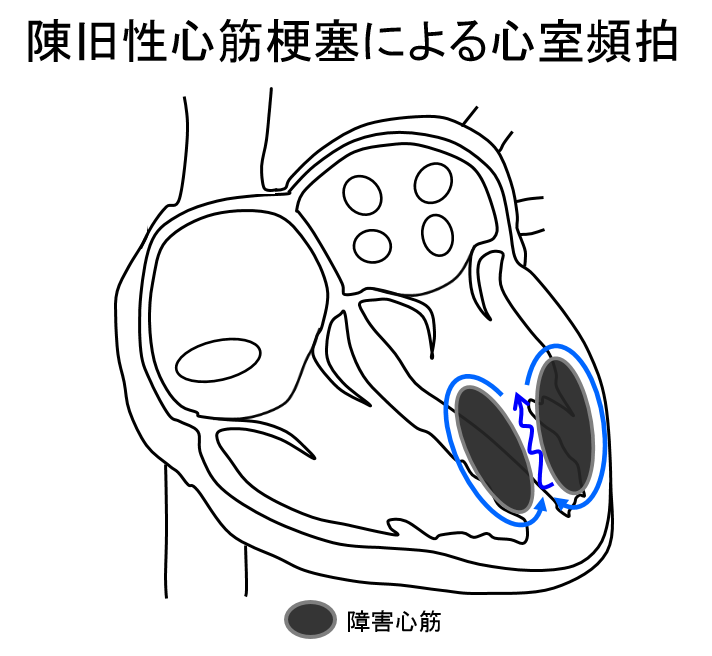
心室は血液を送り出すという心臓のポンプとしての重要な働きをしています。基礎心疾患がないものと基礎心疾患として心筋梗塞や心筋症を伴うものがあります。基礎心疾患を伴う場合は心筋が障害された部位に異常な興奮回路が形成され、頻拍が起こります。基礎心疾患を伴う場合は頻拍時には血圧低下を伴うことが多く、失神や心臓突然死の原因となります。
治療法としては薬物により発作の抑制を試みる薬物治療と、カテーテルアブレーションにて異常な興奮回路を焼灼することで根治を目指す治療法があります。また、基礎心疾患を伴う場合は基礎心疾患の進行を含めて再発の可能性があり、植込み型除細動器(ICD)による治療も併用します。
- 抗凝固療法
-
徐脈性不整脈とペースメーカ治療
徐脈性不整脈とは?
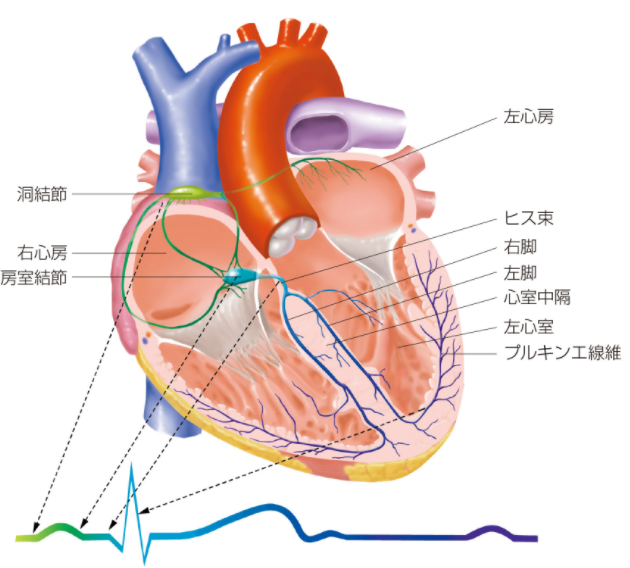 インフォームドコンセントのための心臓・血管病アトラスから引用
インフォームドコンセントのための心臓・血管病アトラスから引用徐脈性不整脈とは、通常1分間の脈拍が60回未満になる不整脈です。徐脈性不整脈には、洞不全症候群、房室ブロック、徐脈性心房細動があります。正常な成人では、心臓が収縮と拡張を1分間におよそ60~80回程度繰り返すことにより、血液が全身に送り出されます。しかし、徐脈性不整脈によって、全身に必要な血液が不足して心不全をきたす、あるいは一時的に脳への血液が不足することが原因で、息切れ、めまい、ふらつき、失神などの症状が出現します。
- 洞不全症候群:心臓の電気の流れの最初の部位である洞結節の機能が低下した病気
- 房室ブロック:心臓の電気の流れの中継地点である房室結節の機能が低下した病気
- 徐脈性心房細動:心房細動に高度の房室ブロックを合併した病気
ペースメーカ治療
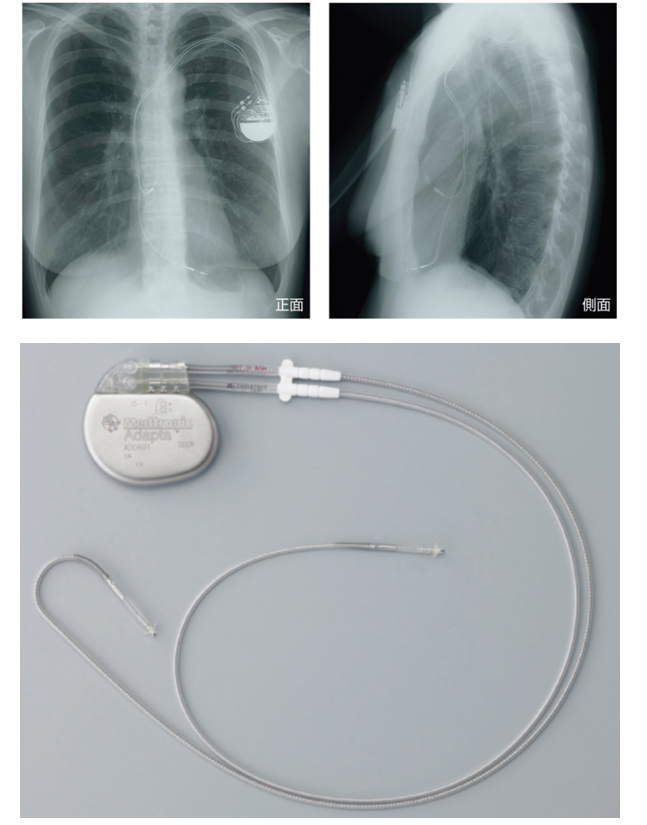
インフォームドコンセントのための心臓・血管病アトラスから引用徐脈性不整脈に対して一時的に薬物治療を行う事がありますが、十分な効果が得られにくい事が知られています。そのため、ペースメーカ治療が第一選択となります。
ペースメーカは本体部分とリード部分から構成されており、本体を鎖骨の下の皮膚の下にポケットを作って入れ、リードは血管を通って心臓の中に入れます。ペースメーカから弱い電気刺激を心臓に送り、脈拍を維持することで、徐脈による症状を軽減、消失させます。
リードレスペースメーカ
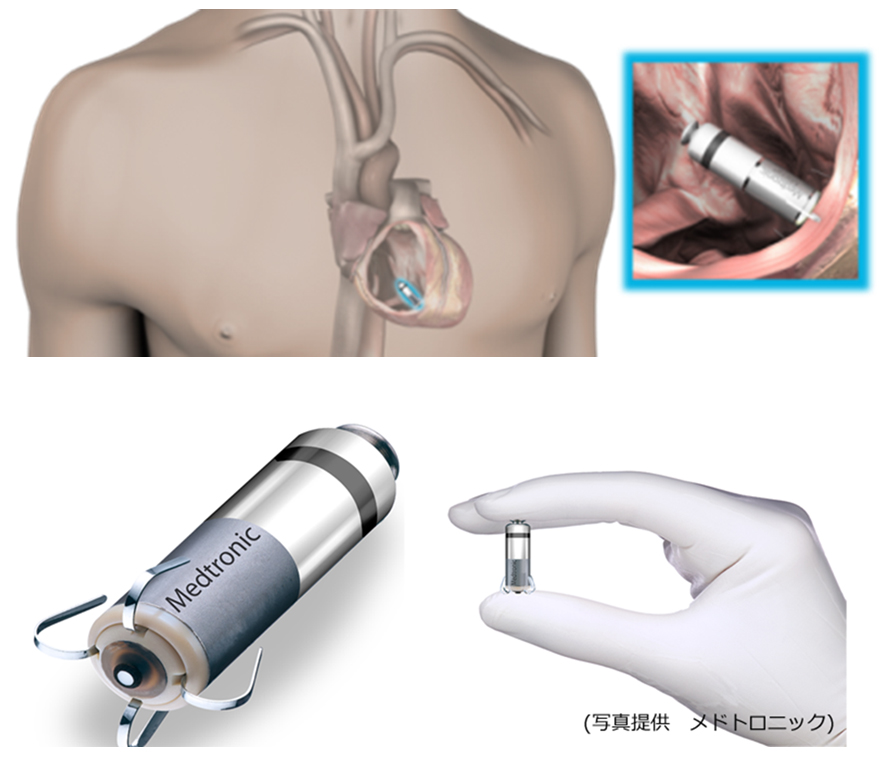
従来、症状のある徐脈性不整脈の治療として、経静脈的に右心房、右心室へリードを挿入し、前胸部皮下に本体を植込むペースメーカ治療が基本でした。近年、小型のペースメーカ本体を直接右心室へ留置するリードレスペースメーカが使用可能となりました。
利点として、リード断線等、リードに関連した合併症や、本体挿入部のトラブルが無いこと、植込み後の上腕の運動制限がないこと等が挙げられます。現在のところ、右心室のみを刺激する機種のみ使用可能であるため、適応となる患者さんは限られています。
-
致死性不整脈と植込み型除細動器(ICD)
致死性不整脈とは?
致死性不整脈とは、突然高度の頻脈で心臓が痙攣したような状態になり、血液を循環させる機能を十分に果たせなくなり、突然死につながる不整脈です。致死性の不整脈には、心室細動と心室頻拍があります。原因は、先天的なもの、生活習慣によるもの、心臓の病気、全身の病気などさまざまです。
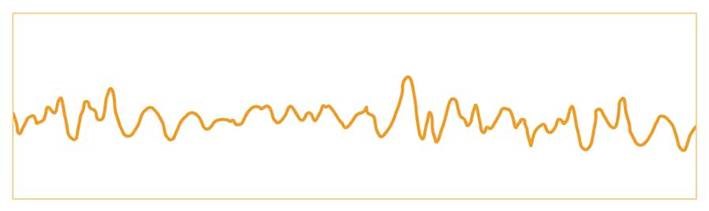
心室細動
心室細動は心臓突然死の最も多い原因であり、突然心臓が一定のリズムで拍動できなくなり、心室の筋肉が勝手ばらばらに興奮を始める致死性不整脈です。一度心室細動になると、心臓のポンプ機能は停止し、血液の流れが止まります。3~5秒でめまいが起こり、5~15秒で意識を失い、3~5分続くと脳死の状態になるといわれています。電解質異常などの明らかな誘因を認めない場合は再発の可能性があり、植込み型除細動器(ICD)による治療が必要です。
心室頻拍
心室頻拍は、突然心臓が1分間に100~250回と異常に速く興奮する頻脈性不整脈です。この発作が起こると心臓がポンプの役目を充分に果たせなくなり、脳に送られる血液が減り、めまいや失神を起こしたり、心不全の引き金となったりする危険な不整脈です。心室頻拍に続いて、心室細動が起こり、突然死に至る場合もあります。治療法として、薬物による薬物治療、心室頻拍の原因となっている異常な興奮回路を焼灼するカテーテルアブレーション治療、植込み型除細動器(ICD)治療があります。
植込み型除細動器(ICD)
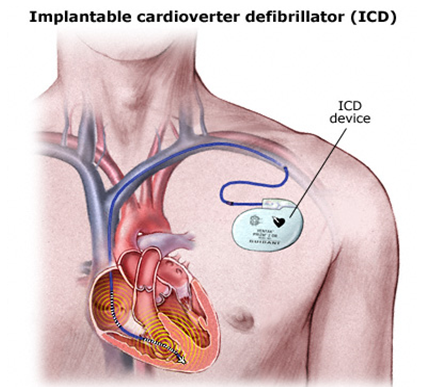
インフォームドコンセントのための心臓・血管病アトラスから引用植込み型除細動器(Implantable cardioverter defibrillator: ICD)は、致死性不整脈(心室頻拍、心室細動)による突然死を防ぐ最も確実性の高い治療法です。ICDは本体部分とリード部分から構成されており、本体を鎖骨の下の皮膚の下にポケットを作って入れ、リードは血管を通って心臓の中に入れます。
突然起こる心室細動や心室頻拍を自動的に検知し、治療が必要と判断された場合に速やかに抗頻脈ペーシング治療や電気ショック治療を行い、心臓の動きを正常に戻し、致死性不整脈による突然死を防ぎます。
皮下植込み型除細動器(S-ICD)
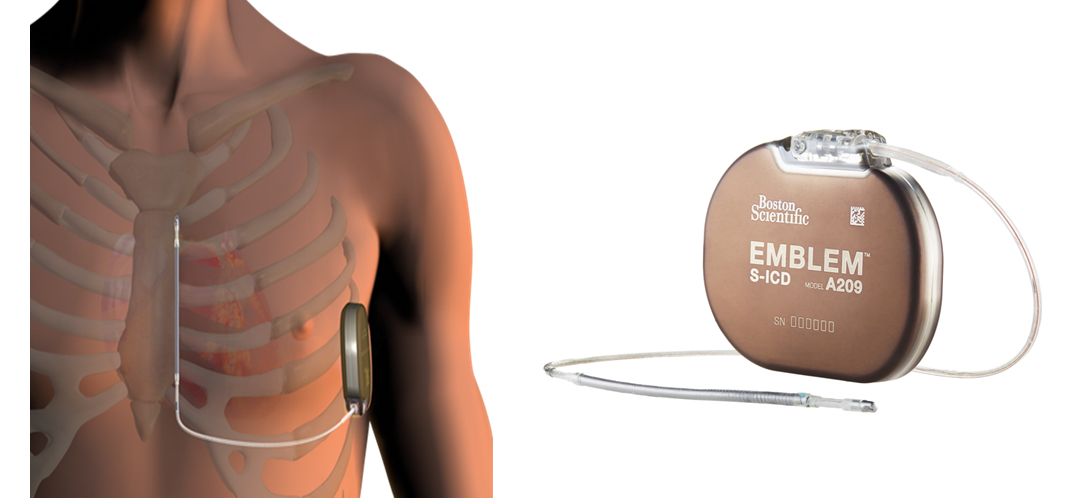
写真提供: Boston Scientific社従来の植込み型除細動器(ICD)は、除細動のためのリードを経静脈的に血管を通って、心室内に留置する必要性がありました(経静脈ICDと呼ばれています)。左側胸部の皮下に植え込まれた本体と、前胸部の皮下に留置されたリードから電気ショックを行う皮下植え込み型除細動器(Subcutaneous ICD: S-ICD)が開発され、2016年から日本で使用可能となりました。利点として、心臓や血管に触れないため、植込みによる合併症の発生率が経静脈ICDシステムよりも少ないです。経静脈ICDとS-ICDのどちらが望ましいかは、病気の状態によって異なります。
着用型自動除細動器(WCD)
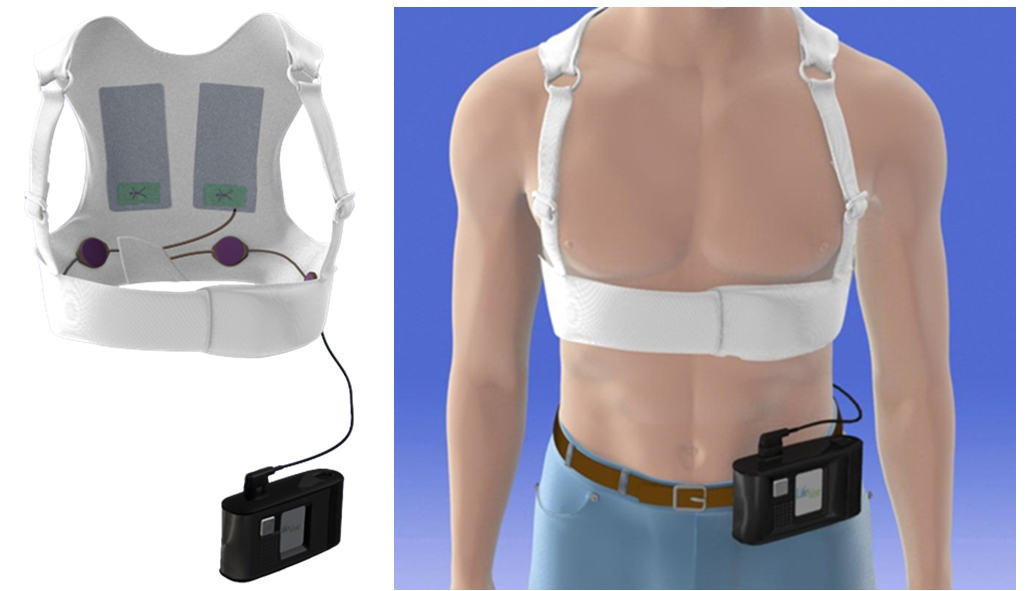
写真提供: 旭化成ゾールメディカル社着用型自動除細動器 (Wearable Cardioverter Defibrillator: WCD)は、着るタイプの除細動器で、致死性不整脈(心室頻拍、心室細動)による突然死を防ぐ医療機器です。致死性不整脈による突然死のリスクが高いが植え込み型除細動器(ICD)の適応が未確定の場合、またはICDの適応だが直ちにはICDが植え込めない状態の場合に、WCDが考慮されます。
心電図電極と除細動パッドを有する着用型ベストと、有線で接続されたコントローラで構成されており、致死性不整脈を検出すると自動的に除細動を行います。心電図にノイズが入り込んで致死性不整脈と勘違いして作動する可能性があるため、患者様本人が治療を中断できるレスポンスボタンがあります。日本では長期間の使用は認められておらず、最大で3ヶ月間となっています。
-
心不全と心臓再同期療法(CRT)
心不全とは?
心臓の血管の病気(心筋梗塞)や心臓の筋肉の病気(心筋症)等により心臓の機能が低下すると、労作時の息切れ・全身倦怠感・下肢の浮腫み等の症状が出現する心不全となります。そして、心臓の機能の低下が進行すると徐々に心拡大をきたし、心臓の動きにバラつきが生じてくることがあります(心室非同期)。心機能低下した心不全の治療は主に薬によって行いますが、かなり進行した場合は治療に難渋することがあります。
心臓再同期療法(CRT)
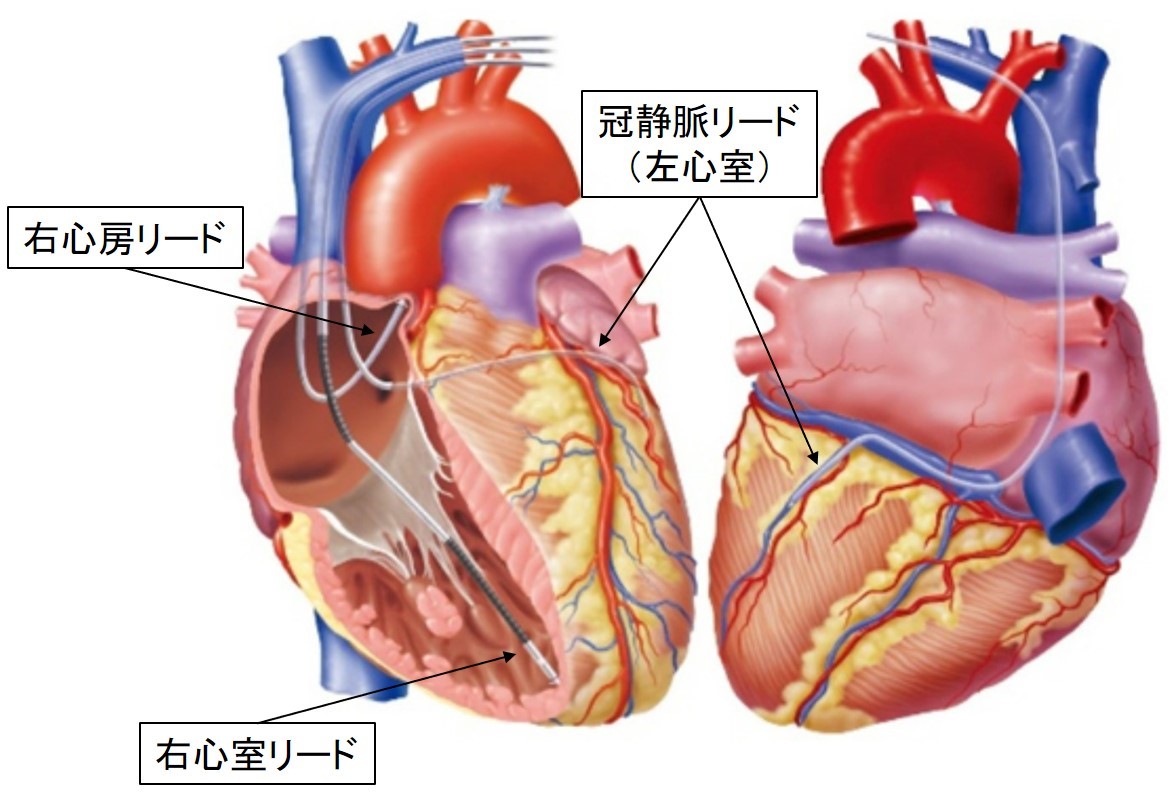
インフォームドコンセントのための心臓・血管病アトラスから引用、一部修正心機能が低下しバラバラに動くようになった心臓を、右心室と冠静脈(左心室)のリードで挟み込むように刺激することにより心臓の動くタイミングを揃えてあげる治療を心臓再同期療法(Cardiac resynchronization therapy: CRT)といいます。
薬物治療のみでは治療に難渋していて、CRT植込みの基準を満たした心不全に心臓再同期療法を行うと、60-70%程度の確率で心機能の改善と心不全症状の軽減が期待できます。
-
リード抜去術
デバイス感染に対するリード抜去術
ペースメーカや植込み型除細動器(ICD)(=以下、デバイスと総称します)などの植え込み後の重大な合併症のひとつに細菌などの感染症があります。植込み部位の感染のほか、他臓器の細菌感染から菌血症を来たし、デバイスリードに感染が波及することがあります。このようなデバイス感染は難治性であり、細菌感染の一般的な治療である抗生剤の投与のみでは、再発することがほとんどです。さらには重症化して敗血症から死に至る可能性が高くなることも報告されています。デバイスに関連した感染症では、本体のみならずリードも含めたすべての異物を抜去する必要があります。
しかしながら、植込み後、長期間が経過したリードは静脈や心臓の筋肉と強固に癒着し、抜くことは容易ではありません。従来は、このような癒着が想定される場合には、全システムの抜去の為に開心手術を行う必要がありましたが、レーザーシースをはじめとしたリード抜去用の医療機器の開発により、開心術を避けてリード抜去術を行う事が主流となっています。リード抜去術は専門的な技術を要し、施行可能な施設が限られており、当院は兵庫県西部医療圏を担っている唯一の病院です。
非感染デバイスに対するリード抜去術
デバイス植込み後、本体、リード刺入部に重篤な痛みを生じたり、リードを挿入した静脈の閉塞、狭窄を生じた場合や、リードが重篤な不整脈の原因となったりデバイスの作動の妨げとなる場合などには、リード抜去術が考慮されます。

-
失神、潜因性脳梗塞と植込み型心電図記録計(ILR)
失神とは?
一時的に脳に血液不足が生じる事が原因で意識が失われる事を失神といいます。失神は突然発症して、短時間で徐々に意識が回復する事が特徴です。てんかん発作などのほかの意識障害と見分けることが大切です。
潜因性脳梗塞とは?
潜因性脳梗塞とは原因不明の脳梗塞を意味します。潜因性脳梗塞の原因として最も多いのは、不整脈のひとつである発作性心房細動であると言われています。発作性心房細動は、抗凝固薬の内服によって脳梗塞をはじめとした心原性塞栓症を予防する事が期待される疾患です。
植え込み型心電計(ILR)
植込み型心電図記録計(Implantable Loop Recorder: ILR)は、皮下に植え込み、心電図を常時連続して記録する事により、原因不明の失神あるいは潜因性脳梗塞の原因の特定を目指します。数年以内に電池が消費されて継続的な使用が困難となります。その時点でILRを体外に取り除く手術の実施と、取り除く手術を行った後に再度移植手術を行うか否かについて相談させて頂きます。
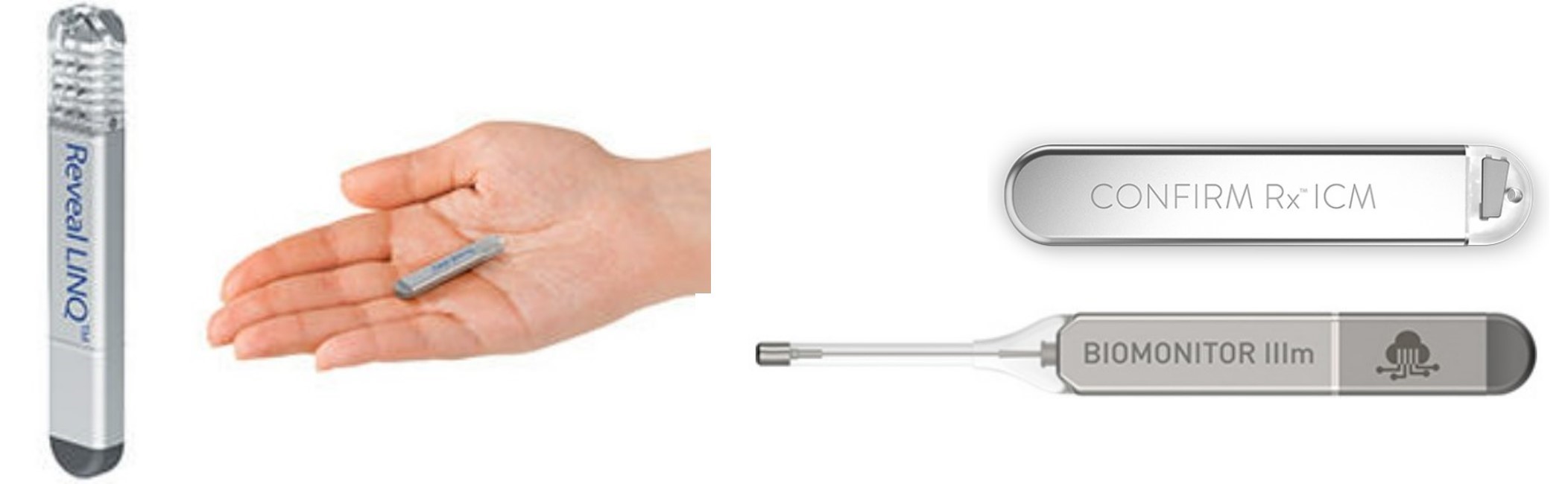
写真提供: Medtronic社、Abbott社、Biotronik社 -
カテーテルを用いた構造的心疾患治療
TAVI / MitraClip / 卵円孔閉鎖術 / WATCHMAN兵庫県立姫路循環器病センターでは早期から上記の新規治療を導入してきました。高齢化社会に伴って増加してきた大動脈弁狭窄症に対するTAVIは通算で400例を超えました。
また施行施設が限定されている僧帽弁閉鎖不全症に対するMitraClipについても、すでに100例に達しています。さらに最近、卵円孔開存症に対する卵円孔閉鎖術や心房細動症例の 脳梗塞予防のためのWATCHMANも開始しました。
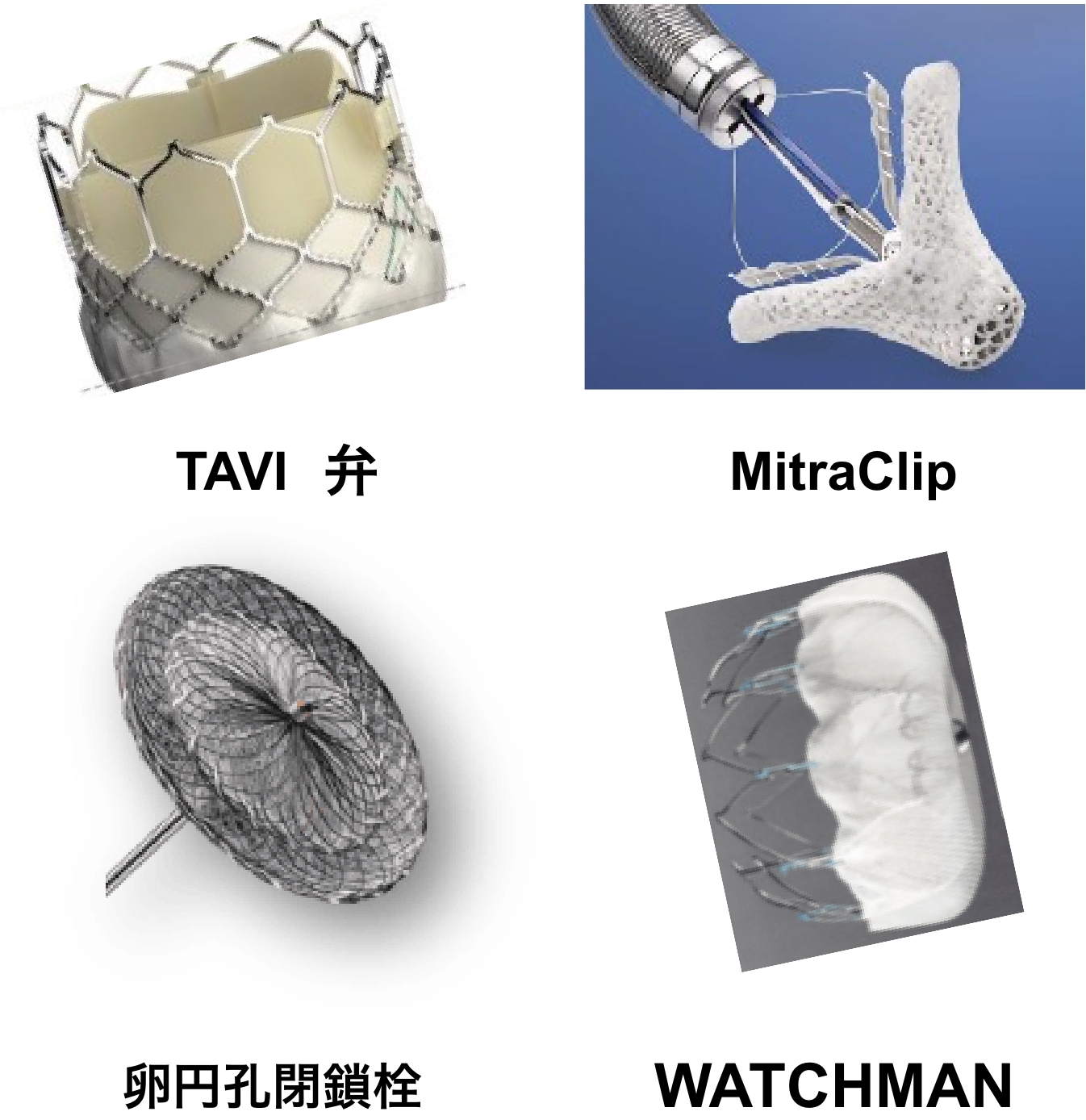
(写真提供:エドワーズライフサイエンス(株)・アボットジャパン(同)・ボストンサイエンティフィックジャパン(株)) -
大動脈弁狭窄症とTAVI
大動脈弁狭窄症とは?
大動脈弁狭窄症とは、⼼臓弁膜症のひとつで、石灰化により心臓と大動脈を隔てる弁が開きにくくなることで全身に血液を送り出しにくくなり、血液がうっ滞してしまう病気です。その症状は、加齢に伴うものと誤解されることが多く、未治療のまま病状が進行して、重症になって初めて気づかれる患者さんが多いです。重症になると胸の痛みや失神、息切れ(心不全)などの症状が現れ、予後不良の病気です。
一般的な生命予後は、狭心症が現れると5年、失神が現れると3年、そして心不全の場合は2年といわれており、突然死の危険性も伴います。大動脈弁狭窄症は進行性の病気で、徐々に悪化します。たとえ症状がなかったとしても、重症になった時点で治療介入を行った方が、生命予後が改善するという報告もあります。
大動脈弁狭窄症の治療方法は?
保存的治療、外科的治療、カテーテルを用いた治療(TAVI)の3つがあります。
当院では、日本循環器病学会の弁膜症治療ガイドラインを参考にして、年齢のおおまかな目安として、75歳未満の患者さんでは外科的治療を(心臓血管外科が担当)、80歳以上の患者さんに対してはTAVIを第一選択としています。最終的には個々の患者さんにおいて、それぞれの治療法のリスクや患者さんの希望に応じて,ハートチームカンファレンスでディスカッションした上で、治療法を決定しています。以下にそれぞれの治療法について記します。保存的治療
薬で症状を緩和し,心臓にかかる負担を取り除きます。ただし,⼤動脈弁狭窄症は自然治癒する病気ではありません。保存的治療は弁そのものを治すわけではありませんので,病状は徐々に進行します。
外科的治療
人工心肺装置を用いて,心臓を止めた上で、胸を開いて外科的に弁を置換します。TAVIと比べて侵襲度が高いことから入院期間は長くなりますが、長年の治療経験から長期成績が確立された治療法です。若年で、手術のリスクが低い患者さんが対象となります。
カテーテルを用いた治療(TAVI)
「TAVI(タビ)」とはTranscatheter Aortic Valve Implantationの略で,経カテーテル的大動脈弁植え込み術のことです。胸を開くことなく,また心臓を止めることなく,カテーテルを用いて、患者さんの心臓に人工弁を留置する方法です。人工心肺を使用しなくてすむことから,患者さんの体への負担が少なく,入院期間が短いことが特徴です。高齢で体力が低下している患者さんや開胸での手術に対してリスクを有する患者さんでも実施可能な治療法です。そのような患者さんにおいては、外科的手術よりもTAVIの方が生命予後を改善させるという報告があります。
TAVIの効果
当初は外科的治療が不可能な患者さん、もしくは外科的手術のリスクが高い患者さんがTAVIの対象でしたが、最近になり手術リスクが低い患者さんにおいても、外科的手術に比べて成績が劣らないことが報告されるようになってきました。わが国では2013年にTAVIが保険適用となり、30日死亡率は2%以下と、海外と比べても良好な成績を挙げています。当院では、2022年10月の時点で、470件のTAVIを実施、豊富な実績を有しています。
TAVIのメリット
- 体への負担が少ない
胸を開くことなく、また心臓を止めることなく、カテーテルを使って人工弁を患者さんの心臓に留置するので、患者さんの体への負担が少ないことが特徴です。
特に、当院では、経大腿アプローチ、穿刺法(患者さんの体にメスを入れることなく治療を行います)、局所麻酔(穿刺した針から皮下に麻酔薬を投与する麻酔方法です。点滴の鎮痛薬および静脈麻酔を併用することで、患者さんの苦痛を取り除きます)の割合が非常に高く、より小さな侵襲で治療を行うことを目指しています。 - 早期回復
治療後の経過が良ければ、治療から1週間程度での退院が可能です。また、退院後はすぐさま元の生活に戻ることが出来ます。大動脈弁の機能は大幅に改善していますので、治療前には出来なかったいろいろな活動が可能になっています。 - 死亡・脳梗塞リスクの軽減
高齢の患者さんにも施行することができ、死亡・脳梗塞リスクが軽減し、生命予後の改善が期待できます。
当院におけるTAVI施行までの流れ

- 体への負担が少ない
-
僧帽弁閉鎖不全症と経皮的僧帽弁接合不全修復術(MitraClip)
経皮的僧帽弁接合不全修復術とは
― 2018年4月に保険適応になった、重度の僧帽弁閉鎖不全症で、外科手術困難な患者さんに対するカテーテルを用いた新しい低侵襲治療です ―
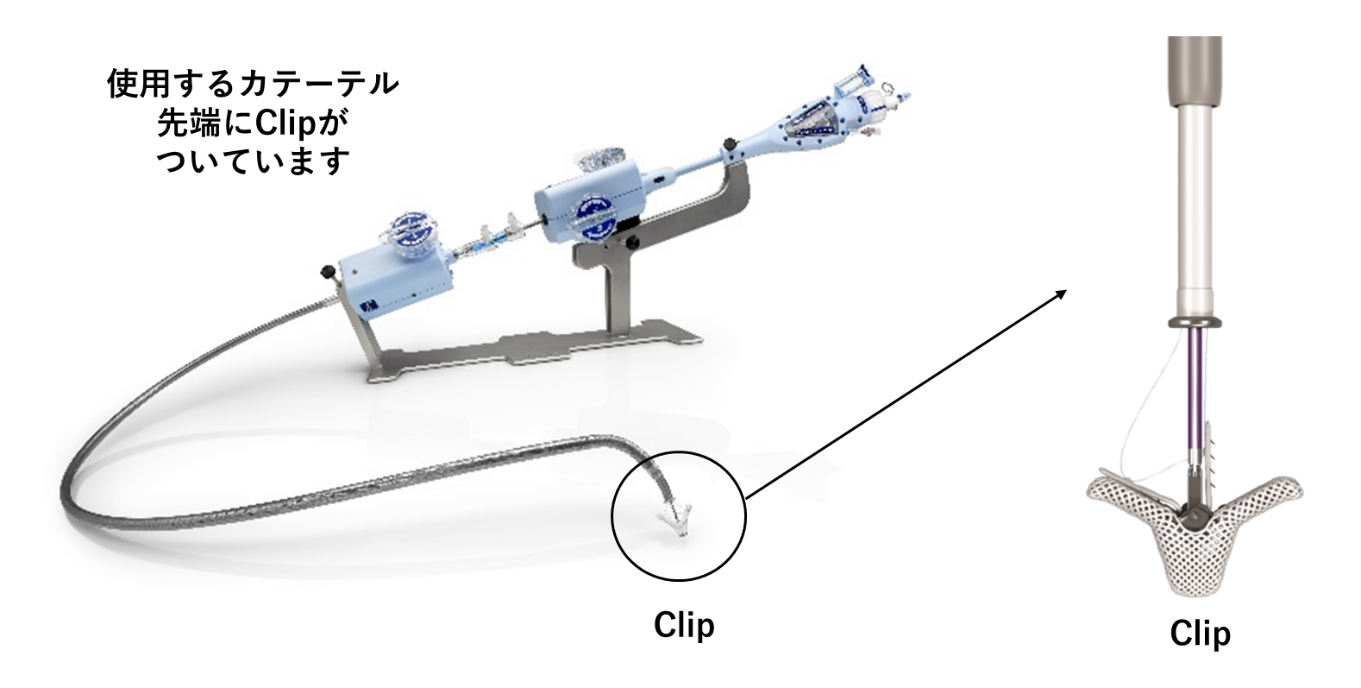
僧帽弁閉鎖不全症(Mitral regurgitation: MR)とは
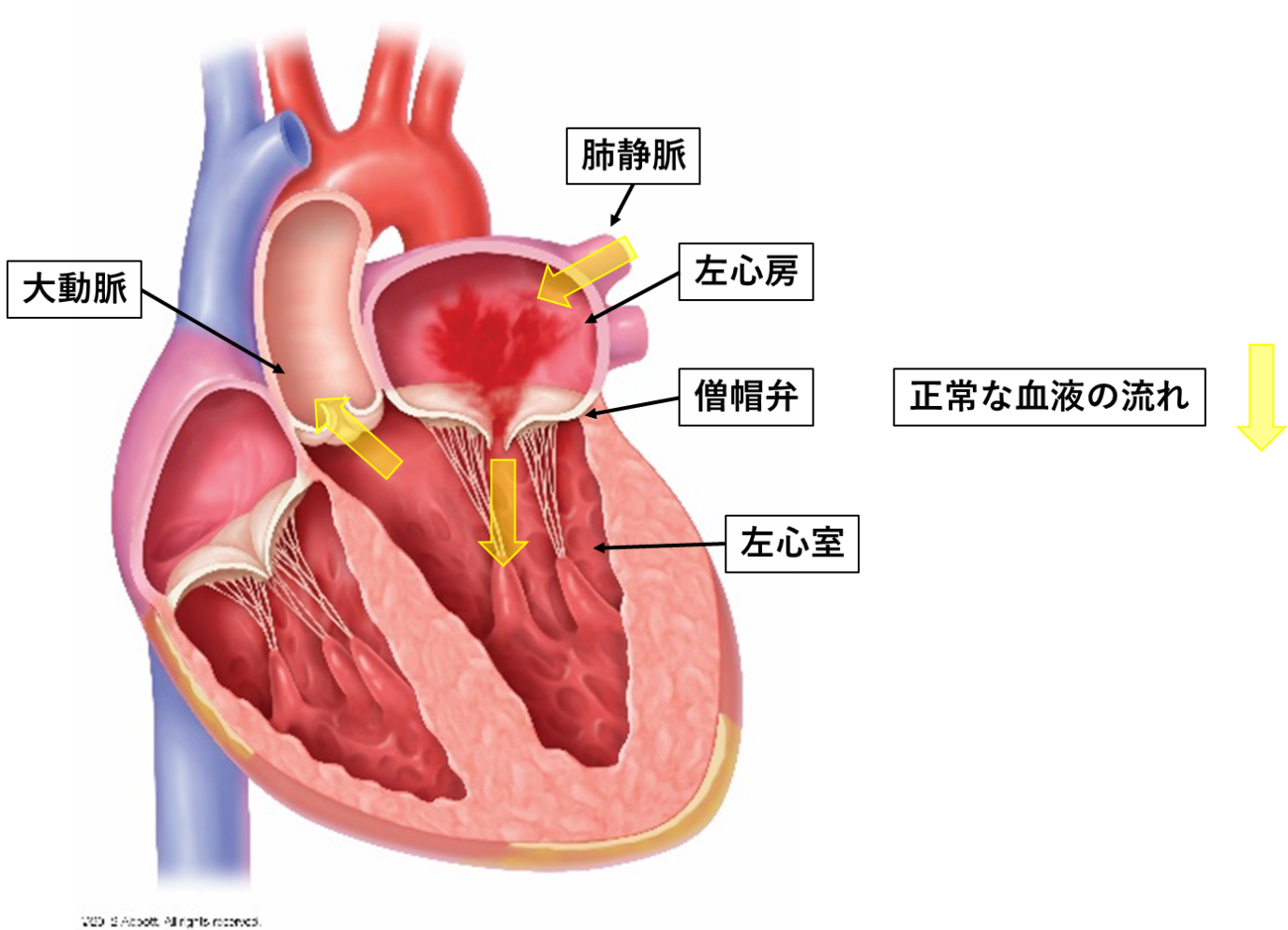
全身を循環してきた血液は、肺を通り心臓の左心房から左心室へと移動し、全身へ送り出されます。僧帽弁は左心房と左心室の間にあり、血液の流れを一方向に保つ扉のような役割をしています。僧帽弁閉鎖不全症とは2つの葉(弁尖)が合わさることで扉の役割をしている僧帽弁が完全に閉鎖できないため、一度左心室へ入った血液が左心房内へ逆流してしまう病気です。
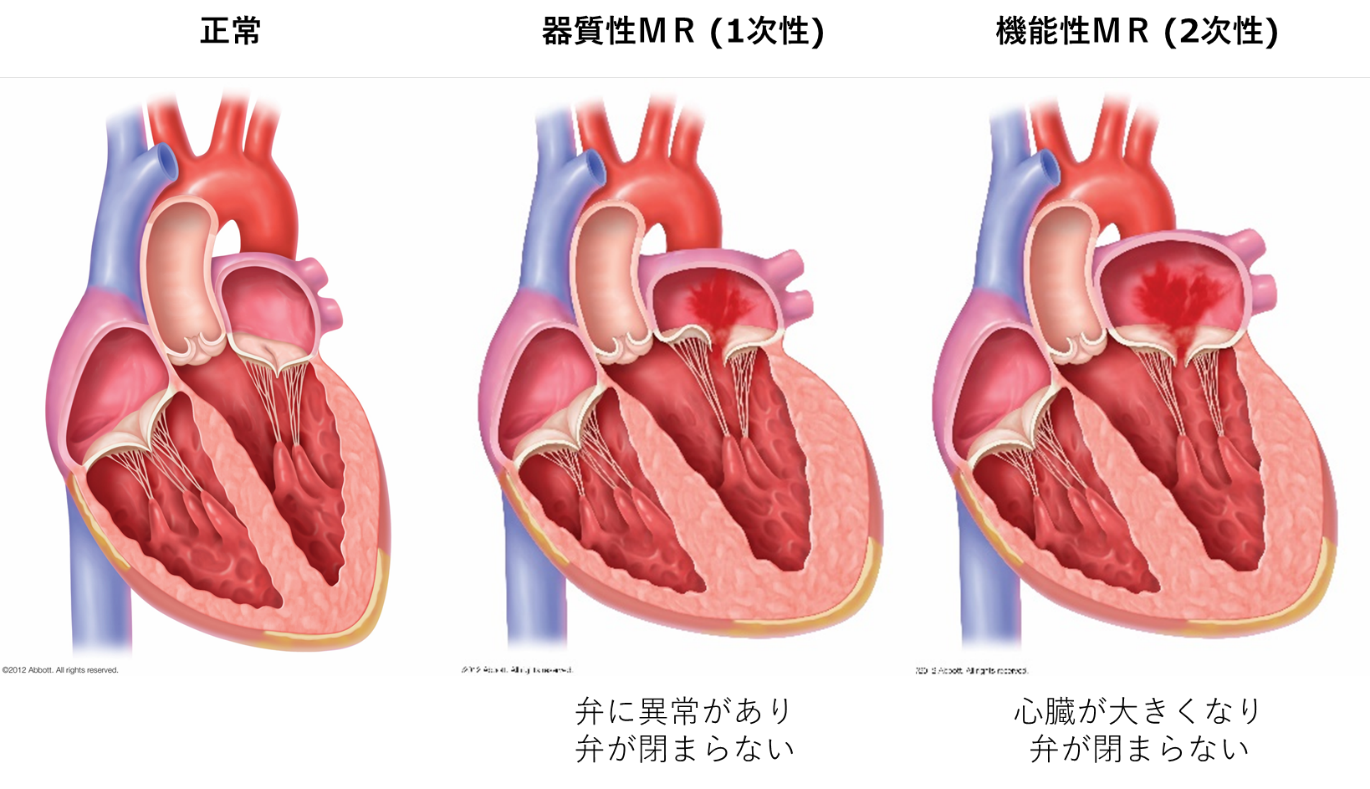
僧帽弁閉鎖不全症 (MR)の種類
僧帽弁閉鎖不全症は大きく分けて器質性MR(1次性)と機能性MR(2次性)に分かれます。
器質性MR (1次性)
僧帽弁の弁尖(前尖・後尖)、腱索に異常をきたすことで僧帽弁の閉まりが悪くなり逆流します。
機能性MR (2次性)
僧帽弁自体には異常を認めませんが、僧帽弁の腱索がつながっている左心室の拡大や僧帽弁の周り(弁輪)が拡大することで、僧帽弁の閉まりが悪くなり逆流します。
僧帽弁閉鎖不全症 (MR)の症状・診断
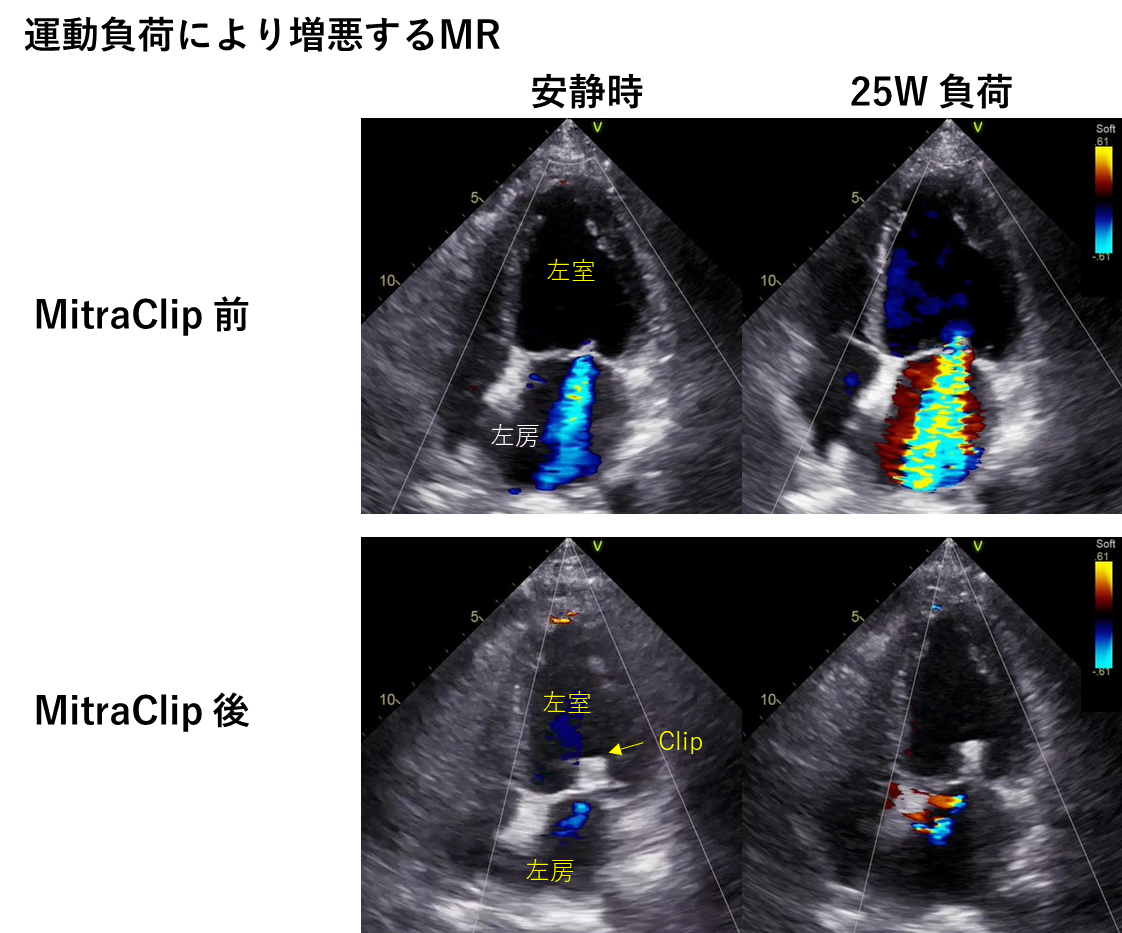
MRの症状は主に呼吸が苦しくなることです。軽症の場合は症状を感じることはありませんが、重症に近づくと運動時などに呼吸苦を感じるようになります。放置し重症となると、日常生活の軽労作(入浴や掃除、洗濯)でも呼吸苦が出現します。症状を認めるときにはMRが重症になっている可能性があり注意が必要です。
MRの診断は聴診で心雑音の指摘から始まります。確定診断は心エコー図検査を用いますが、まずは聴診で心雑音の有無を確認し、心雑音を認める際は心エコー図検査で心雑音の原因を調べます。心エコー図検査では逆流する血流に色を付けることで逆流を可視化し、逆流の有無や重症度に評価用います。心エコー図検査は安静で横になった状態で検査を行いますが、実際に呼吸苦を感じる状況を再現するために、エアロバイクで運動をしている状態での心エコー図検査を診断に用いることがあります。
当院では臥位エルゴメーターを使用して弁膜症や息切れの精査をしております。
経皮的僧帽弁接合不全修復術(MitraClip)の適応
- 症状がある(MRによると考えられる症状)
- 左室駆出率 (EF) ≥20%
- MRの重症度が安静時もしくは運動時に中等度(3+)以上
- 外科開心手術のリスクが高い(再開胸、肝臓や肺が悪い、脳血管が悪い、癌がある など)
- MitraClipに適した僧帽弁の解剖
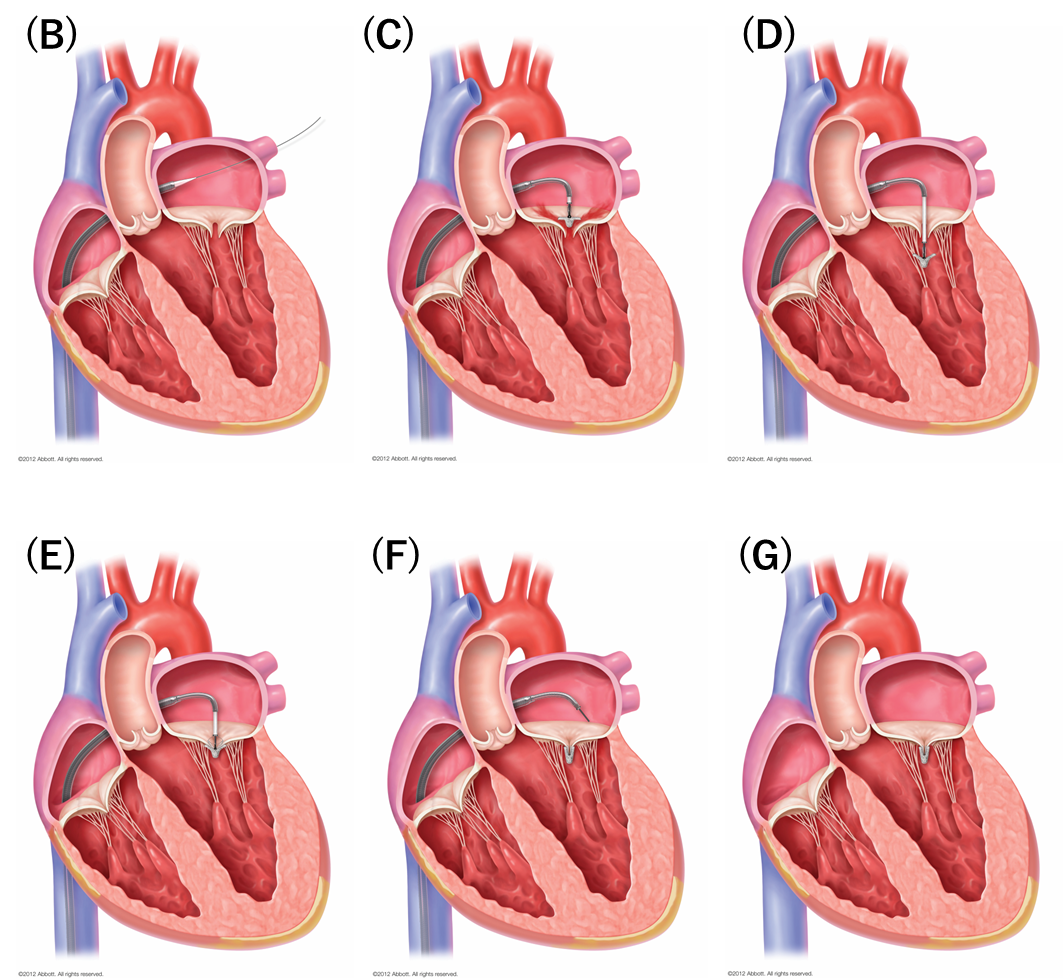
経皮的僧帽弁接合不全修復術(MitraClip)の治療の流れ
- MitraClipは僧帽弁の2つの葉(弁尖)をクリップ (A)でつまむことで、僧帽弁の逆流を減らすカテーテル治療です。
- 全身麻酔により眠った後に経食道心エコー図検査を用いて食道から心臓を観察しカテーテル操作を行います。シースという筒状の管を右足の付け根の静脈から挿入していき右心房に到達すると、右心房と左心房の間の壁に穴を開けます。ワイヤーを右心房側から左心房側に穴を通して挿入し、ワイヤーに沿わせて太いガイドカテーテルを左房に挿入します(B)。
- ガイドカテーテルの中をクリップがついたデリバリーカテーテルを左心房内に挿入し経食道心エコー図画像に誘導されながら慎重に僧帽弁に近づきます(C)。
- クリップを左心室内に入ります(D)。
- すくい上げるようにして僧帽弁をクリップ内に収納できればクリップを閉じます(E)。
- 僧帽弁逆流が減少していることを確認できればクリップを留置します(F)。
- クリップが留置でき僧帽弁逆流が減少すればデリバリーカテーテルを抜去し、次にガイドカテーテルも抜去して治療は終了となります(G)。
手技にかかる時間は平均2~3時間くらいです。

経皮的僧帽弁接合不全修復術(MitraClip)のメリット
- 低侵襲で身体への負担が少ない
開胸手術とは異なり、右鼠径部の静脈よりカテーテルを挿入し治療を行い、手術時間は2時間程度です。 - 手術を受けられない方・手術リスクの高い方に実施可能
低侵襲であり、高齢者や心疾患以外の原因で手術を受ける事が困難な方にも実施できます。 - 術後早期に退院可能
術前から実施している心臓リハビリテーションを治療翌日より再開します。個人差はありますが概ね術後1週間後に退院となります。
初診から治療・退院までの流れ
-
1.初診外来
かかりつけのクリニック・病院から当院へご紹介頂き受診下さい。水曜日、木曜日に弁膜症の専門医による外来がありますがその他の曜日でも受診可能です。心雑音のみのご相談でも遠慮なくご相談下さい。
-
2.術前検査
経食道心エコー図検査で僧帽弁閉鎖不全症の病態をより詳しく把握します。経食道心エコー図検査は食道から心臓を観察するエコーの検査です。胃カメラと同様にカメラを口から挿入して観察します。心エコーの専門医が15分程度で鎮静薬を用いて苦痛のないように実施します。
-
3.術前精査入院
経食道心エコー図検査で僧帽弁閉鎖不全症の病態が把握でき治療可能と判断した場合、術前精査入院をして全身の精査を行い併存疾患などの有無を確認します。この際に診断した併存疾患は他の診療科と連携をとり、並行して治療を行うことになります。
-
4.ハートチームカンファレンス
術前精査の結果元に循環器内科、心臓血管外科、麻酔科が各専門領域の知見を総動員し、患者さん一人一人の最善の治療方法を検討します。
-
5.入院
入院から治療までの期間は心臓リハビリテーションを実施し、入院期間に低下しやすい心肺機能の低下を予防します。
-
6.治療
1例目であれば午前9時30分にハイブリッド手術室に入室し、全身麻酔下に経皮的僧帽弁接合不全修復術(MitraClip)行います。2例目の開始時間は1例目が終了した時間により決定しますが概ね12時前後での開始となります。
-
7.退院
心臓リハビリテーションとお薬の調整を行い個人差はありますが概ね術後1週間後に退院となります。退院後は当院外来とかかりつけの先生の外来を受診頂きます。
お問い合わせ
ご質問やご相談は、かかりつけの先生と相談の上、兵庫県立はりま姫路総合医療センター循環器内科までご連絡ください。
-
卵円孔開存症(PFO)に対する経カテーテル的卵円孔閉鎖術
概要
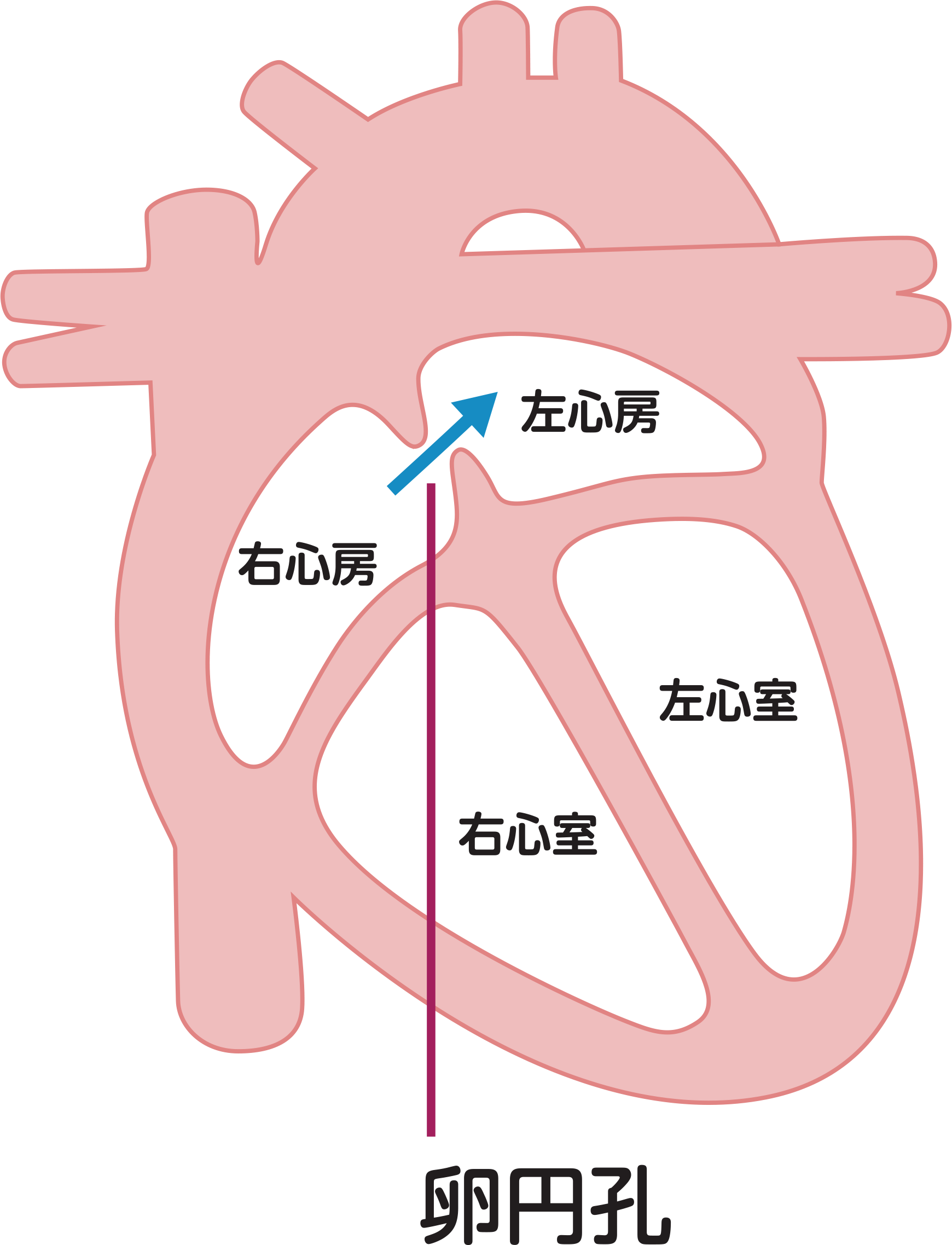
卵円孔は生まれつき存在する心臓内の小さな穴で、4人に1人が開存していると言われています[右図: 卵円孔開存症(PFO)]。通常は、卵円孔開存を有していても特に問題ありません。しかし、状況によって血流が通常とは逆向き(右心房から左心房)に流れてしまう患者さんがおられ、なんらかのきっかけで生じた静脈内の血の塊(血栓)が卵円孔を通って右心房から左心房へ移動し、脳の血管に詰まること(脳梗塞)があります。こういった機序で生じる脳梗塞を奇異性脳塞栓症と呼びます。
経カテーテル的卵円孔閉鎖術(PFO閉鎖術)は、カテーテルを用いて2枚のディスクで形成された閉鎖栓を卵円孔に留置して、閉鎖する治療です。本治療の卵円孔を介した奇異性脳塞栓症の再発抑制に対する有効性が証明されており、本邦でも保険診療が開始されています。本治療は厳格な施設基準を満たした施設のみで施行可能であり、2021年より当院でも施行できるようになりました。また、新たにブレインハートチームを結成(脳神経内科と当科で)することで、本疾患の治療方針・その後のケアを慎重に行っています。
適応
卵円孔開存に対するカテーテルを用いた閉鎖術は、以下の項目に該当する方が対象になります。
- 必須条件:下記の条件をすべて満たす場合に本治療の施行が検討される
※卵円孔開存の関与があり得る潜因性脳梗塞の診断基準に合致した患者
※閉鎖術施行後一定期間の抗血栓療法施行が可能と判断される患者
※原則として、60歳未満の患者
※(女性の場合)妊娠していない、かつ1年以内の妊娠を希望しない患者 - 推奨基準:必須条件を満たし、かつ下記のいずれかの条件に当てはまる場合には、本治療の施行が推奨されます
※機能的・解剖学的に高リスクの卵円孔開存を有する場合
※適切に施行された抗血栓療法中に上記潜因性脳梗塞を発症した場合
治療法
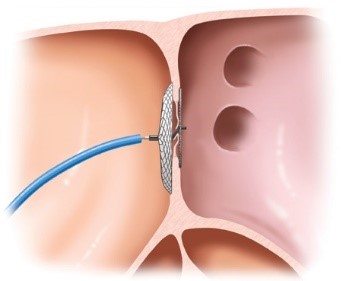
主に全身麻酔で、足のつけ根(鼠経)の静脈からカテーテルを挿入します。右心房から左心房へ、卵円孔を介してカテーテルを挿入し、閉鎖栓を留置します[右図]。留置後は、表面が徐々に内膜におおわれ、3か月ほどで被膜化されます。これによって、脳梗塞の再発リスクを低減させるとともに、抗凝固剤や抗血小板剤を終了することが考慮できるようになる治療です。
- 必須条件:下記の条件をすべて満たす場合に本治療の施行が検討される
-
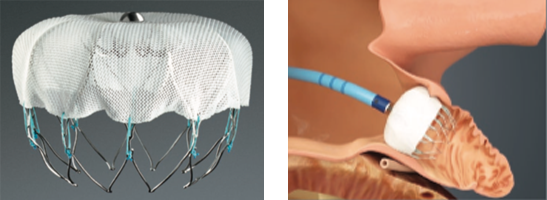
経皮的左心耳閉鎖術(WATCHMAN留置術)
概要
心臓の不整脈の代表疾患のひとつである心房細動を有する患者さんは、心臓内に血液のよどみにより血の塊(血栓)を生じ、脳梗塞に代表される全身の血管のつまり(塞栓症)を来たす可能性があります。これまでは予防法として、血をさらさらにする薬剤(抗凝固薬)を生涯内服することが推奨されていますが、一方で薬剤の影響による出血による薬剤の継続が困難であったり、同薬剤を内服していても脳梗塞を繰り返したりする患者さんがいます。
そういった患者さんに対して、抗凝固薬の代わりに血栓形成の約9割の原因と言われている「左心耳」の入り口を、カテーテルを用いて「ふた」をする治療が本治療になります。当院でも2021年6月から施設認定を取得し、治療を必要とする患者さんに治療をおこなっています。
適応
- HAS-BLEDスコアが3以上の患者さん
- 転倒にともなう外傷に対して治療を必要とした既往が複数回ある患者さん
- びまん性脳アミロイド血管症の既往のある患者さん
- 抗血小板薬の2剤以上の併用が長期(1年以上)にわたって必要な患者さん
- 出血学術研究協議会(BARC)のタイプ3に該当する大出血の既往を有する患者さん
上記の適応となるかどうか、かかりつけの先生に気軽にご相談ください。
-
心不全患者の緩和ケア
“心不全”とは、どのような病気でしょうか?
日本循環器学会によると、「心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。」と定義されています。心不全は良くなったり悪くなったりを繰り返しながら、徐々に悪くなっていきます。
2016年の調査によると、わが国では年間130万人が死亡し、その7割を75歳以上が占めます。死亡原因は多い順に、がん(21%)、心疾患(15%)、肺炎(9%)、脳血管疾患(9%)であり、心疾患は非常に大きな割合を占めます。
わが国でも2018年から循環器疾患の緩和ケアが末期心不全を対象として始まりました。循環器疾患のなかでも心不全患者は、身体的、社会的、精神、心理的、スピリチュアルな苦痛といった全人的苦痛を抱えており、これらのあらゆる苦痛を予防し取り除くためには、早期からの多面的アプローチが必要です。当院では末期心不全患者に対して多職種介入により患者さん苦痛を取り除けるようチームとして活動しています。また身体的苦痛を取り除くために必要があれば麻薬や鎮静薬なども使用し苦痛を取り除くこともあります。
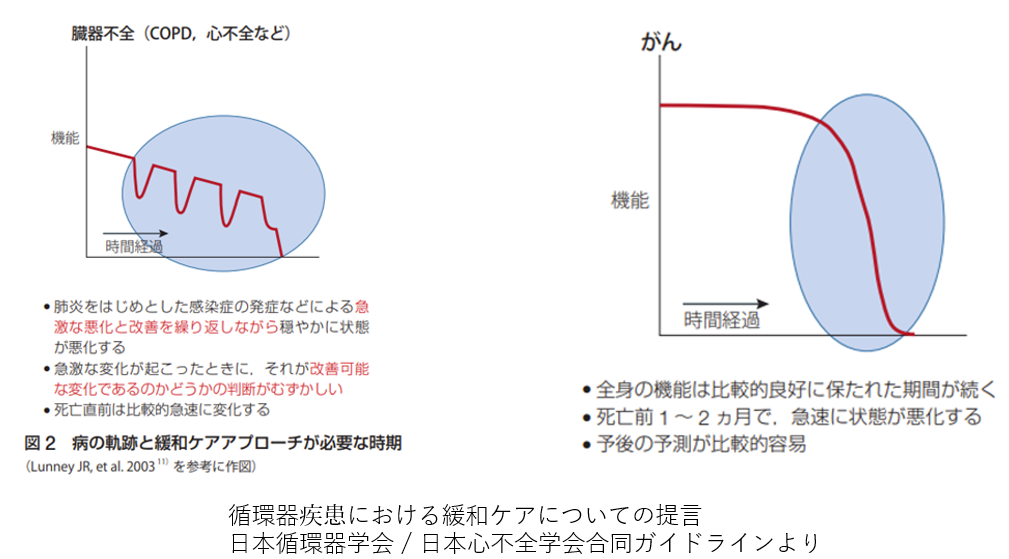
アドバンス・ケア・プランニング(ACP)
上記の図のように心不全はがんと違い改善可能な変化であるかどうかの判断が難しいため、現在、そして近い将来どのような治療、ケアを望んでいるのかを話し合いをしていく事が非常に重要です。
スタッフ紹介
-

たかや ともふみ
高谷 具史
診療部長・診療科長・心臓血管センター次長・臨床工学課長
【専門領域】
冠動脈インターベンション・循環器画像診断
【学会専門医・認定医・その他】
日本内科学会総合内科専門医・近畿支部評議員 日本循環器学会循環器専門医・近畿支部評議員 FJCS/Fellow of Japanese Circulation Society 日本心血管インターベンション学会心血管カテーテル治療専門医・代議員・施設代表医・ ・近畿支部幹事 日本心臓病学会社員(代議員) 神戸大学大学院医学研究科 循環器高度医療探索学部門 客員教授 兵庫医科大学臨床教育教授 臨床研修指導医 難病指定医
-

しまね あきら
嶋根 章
循環器内科部長・不整脈センター長
【専門領域】
不整脈
【学会専門医・認定医・その他】
日本内科学会認定総合内科専門医 日本循環器学会認定循環器専門医 日本不整脈心電学会認定不整脈専門医 植込み型除細動器・心不全に対するペーシング治療資格医 エキシマレーザーリードエクストラクショントレーニング修了 クックメディカルリードマネジメントトレーニングプログラム修了 MICRA植込み資格医
-

よこい きみのぶ
横井 公宣
循環器内科部長
【専門領域】
不整脈・冠動脈インターベンション
【学会専門医・認定医・その他】
日本内科学会総合内科専門医・指導医 日本循環器学会循環器専門医 日本不整脈心電学会不整脈専門医 日本心血管インターベンション学会心血管カテーテル治療認定医 日本心臓リハビリテーション学会心臓リハビリテーション指導士 植込み型除細動器・心不全に対するペーシング治療資格医 臨床研修指導医
-

いのうえ ともひろ
井上 智裕
循環器内科部長
【専門領域】
冠動脈インターベンション・循環器画像診断
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本内科学会総合内科専門医 日本循環器学会 循環器専門医 日本心血管インターベンション学会心血管カテーテル治療認定医 日本核医学会専門医
-

いとう みつあき
伊藤 光哲
循環器内科部長
【専門領域】
不整脈
【学会専門医・認定医・その他】
日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本不整脈心電学会不整脈専門医・評議員 植込み型除細動器・心不全に対するペーシング治療資格医 リードレスペースメーカー植込み資格医(Micra、Aveir) エキシマレーザーリードエクストラクショントレーニング修了 クックメディカルリードマネジメントトレーニングプログラム修了
-

みやた たいし
宮田 大嗣
【専門領域】
冠動脈インターベンション・心不全末梢血管インターベンション
【学会専門医・認定医・その他】
日本内科学会総合内科医 日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本心血管インターベンション学会心血管カテーテル治療専門医 ・近畿支部運営委員 ICD (インフェクションコントロールドクター) DMAT隊員 臨床研修指導医
-

たかはし のぶゆき
髙橋 伸幸
【専門領域】
SHD (Structural Heart Disease) ・冠動脈インターベンション
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本循環器学会循環器専門医 日本経カテーテル心臓弁治療学会(JTVT) TAVR指導医 (SAPIEN/CoreValve) 経皮的僧帽弁接合不全修復システム(MitraClip)プロクター 左心耳閉鎖術(WATCHMAN)実施医 経皮的卵円孔開存(PFO)閉鎖術研修プログラム受講終了
-

やまもと ひろゆき
山本 裕之
【専門領域】
冠動脈インターベンション ・SHD(Structural Heart Disease)
【学会専門医・認定医・その他】
日本内科学会認定内科医・指導医 日本内科学会総合内科専門医 日本循環器学会 循環器専門医 日本心血管インターベンション学会心血管カテーテル治療専門医・近畿支部運営委員 臨床研修指導医 日本内科学会認定産業医 経皮的卵円孔(PFO)閉鎖術認定医・MitraClip実施医・Watchman実施医 難病指定医
-

くろせ じゅん
黒瀬 潤
【専門領域】
不整脈
【学会専門医・認定医・その他】
日本内科学会総合内科専門医・認定内科医 日本循環器学会認定循環器専門医・内科指導医 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

なかの しんすけ
中野 槙介
【専門領域】
冠動脈、末梢血管インターベンション・SHD (Structural Heart Disease)
【学会専門医・認定医・その他】
日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本心血管インターベンション学会 心血管カテーテル治療専門医 日本経カテーテル心臓弁治療学会(JTVT) TAVR実施医 (SAPIEN/CoreValve)
-

みわ けいすけ
三和 圭介
【専門領域】
肺高血圧症
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本循環器学会循環器専門医
-

たけもと まこと
竹本 良
【専門領域】
不整脈
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本内科学会総合内科専門医 日本循環器学会循環器専門医 植込み型除細動器・心不全に対するペーシング治療資格医
-

いちかわ やすし
市川 靖士
超音波センター副センター長
【専門領域】
心臓超音波・SHD (Structural Heart Disease)
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本循環器学会循環器専門医 日本超音波医学会専門医 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

たけうち きみかず
竹内 仁一
-

ますもと あきこ
舛本 慧子
【専門領域】
SHD (Structural Heart Disease) ・心臓超音波
【学会専門医・認定医・その他】
日本内科学会内科専門医 日本循環器学会循環器専門医 SHD(Structural Heart Disease)心エコー図認証医 日本心血管インターベンション学会心血管カテーテル治療認定医 日本超音波医学会超音波専門医 日本心エコー図学会心エコー図専門医 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

つかもと しょうた
塚本 祥太
【専門領域】
不整脈
-

まつはま こうし
松濱 考志
-

おおの なつみ
大野 奈都美
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

はやし ゆうき
林 友貴
専攻医
【専門領域】
循環器全般
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

おだぎ あかり
小田木 緋里
専攻医
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

かなたに あまね
金谷 周
専攻医
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

さかい ゆうすけ
阪井 祐介
専攻医
【専門領域】
内科
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

ひちじょう ゆたか
七條 碩
専攻医
【学会専門医・認定医・その他】
がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

やまもと あつき
山本 淳生
専攻医
-

まつむら たかや
松村 崇哉
専攻医
-

いがらし みづき
五十嵐 深月
専攻医
-

たにぐち やすよ
谷口 泰代
副院長
【専門領域】
総合内科・循環器内科
【学会専門医・認定医・その他】
日本内科学会認定内科医・総合内科専門医 日本循環器病学会専門医 日本核医学会専門医 日本心臓病学会FJCC 日本内科学会JMECC ディレクター 日本核医学会PET認定医 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-

かわい ひろや
川合 宏哉
非常勤
【専門領域】
心エコー図学・心不全
【学会専門医・認定医・その他】
日本内科学会近畿支部評議員・認定総合内科専門医 日本循環器学会近畿支部評議員・認定循環器専門医・FJCS会員 日本心エコー図学会理事・認定心エコー図専門医 日本心臓病学会代議員・特別正会員・日本心臓弁膜症学会世話人 日本超音波医学会代議員・認定超音波専門医・認定超音波指導医 日本心不全学会代議員 日本核医学会評議員・日本心臓核医学会評議員 神戸大学大学院医学研究科 地域社会医学・健康科学講座 橋渡し科学分野 地域臨床研究支援・支援専門員養成部門特命教授
-

おおにし てつあり
大西 哲存
非常勤
【専門領域】
心エコー図学・SHD(Structural Heart Disease)/心不全
【学会専門医・認定医・その他】
日本内科学会認定総合内科専門医 日本循環器学会認定循環器専門医 日本超音波医学会認定超音波専門医・指導医 日本心エコー図学会認定心エコー図専門医・SHD(Structural Heart Disease) 心エコー図認証医 経皮的僧帽弁接合不全修復システム(MitraClip)Training Faculty 米国心エコー図専門医認定試験合格証取得(ASCeXAM) 日本心臓リハビリテーション学会心臓リハビリテーション指導士
-

つきしろ やすえ
月城 泰栄
非常勤
-

いしばし ひろゆき
石橋 寛之
非常勤
-

まつお こうき
松尾 晃樹
非常勤
【専門領域】
冠動脈インターベンション・心不全
【学会専門医・認定医・その他】
日本内科学会認定内科医 日本循環器学会循環器専門医 日本心血管インターベンション学会 心血管カテーテル治療認定医
-

よしだ ちあき
吉田 千晃
非常勤
診療実績
検査
| 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
|---|---|---|---|---|---|---|---|---|---|---|
| 経食道心エコー図 検査 |
420 | 618 | 610 | 606 | 635 | 680 | 712 | 789 | 820 | 842 |
| 運動負荷 心電図 |
1,242 | 1,275 | 1,241 | 1,265 | 925 | 727 | 755 | 757 | 776 | 746 |
| 冠動脈CT | 906 | 787 | 836 | 846 | 799 | 749 | (487) | 701 | 685 | 885 |
| 負荷心筋 血流シンチ |
1,596 | 1,762 | 1,951 | 1,943 | 1,777 | 1,796 | 1,669 | 1,537 | 1,693 | 1,666 |
| 冠動脈造影 (CAG) |
1,120 | 1,466 | 1,182 | 1,184 | 1,319 | 1,197 | 1,192 | 1,079 | 1,019 | 1,239 |
治療
| 2016年 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
|---|---|---|---|---|---|---|---|---|---|---|
| 経皮的冠動脈形成術(PCI) | 630 | 672 | 602 | 659 | 769 | 670 | 598 | 630 | 610 | 585 |
| うち心筋梗塞 | 191 | 204 | 170 | 178 | 225 | 173 | 174 | 206 | 201 | 194 |
| 経皮的末梢動脈形成術(PPI) | 90 | 85 | 107 | 114 | 139 | 120 | 119 | 100 | 101 | 122 |
| 経カテーテル的大動脈弁留置術(TAVI) | 31 | 59 | 57 | 50 | 84 | 91 | 99 | 87 | 78 | 95 |
| 経皮的僧帽弁形成術(MitraClip) | - | - | 6 | 21 | 40 | 39 | 39 | 30 | 29 | 33 |
| 不整脈アブレーション | 288 | 358 | 361 | 368 | 368 | 408 | 427 | 538 | 537 | 564 |
| うち心房細動 | 164 | 236 | 262 | 268 | 260 | 282 | 340 | 412 | 439 | 439 |
| ペースメーカ | 212 | 157 | 180 | 142 | 181 | 197 | 217 | 190 | 188 | 145 |
| 植込型除細動器(ICD) | 44 | 33 | 33 | 33 | 25 | 22 | 28 | 36 | 19 | 33 |
| CRT-P, CRT-D | 22 | 44 | 27 | 24 | 24 | 36 | 28 | 25 | 22 | 22 |
専攻医OBからのコメント
当科では、ともに地域を支えていただける若い先生方を募集しています。当科の売りは、下記のようにいくつもあります。一緒に頑張ってみませんか?最近のOBの先生方に在籍時に学んだことや、研修の感想について、コメントをいただきましたので、以下に紹介します。
ページ内のコンテンツ一覧
医師5〜6年目の2年間(はり姫)
医師5〜6年目の2年間、はりま姫路総合医療センターで研修させていただきました。それまで勤務していた施設では、Impella、TAVI、M-TEERといった先進的治療は行われておらず、本研修ではこれらのデバイスや手技に日常的に触れることができ、血行動態への理解をより深めることができました。
当院には常に6~8名の若手医師が在籍していましたが、周辺広域からの紹介や救急搬送が多く、症例数に困ることはありませんでした。豊富な症例を通じて実践的な経験を積むことができたと感じています。
また、学会発表や日本循環器学会(JCS)に向けた研究、ケースレポート作成に関しても手厚いサポートをいただき、基礎から丁寧にご指導いただきました。各分野のスペシャリストが揃っているため、カンファレンスでは専門医から直接フィードバックを得ることができ、非常に学びの多い環境でした。
指導においては、誤りがあれば的確にご指摘いただき、医師としての姿勢や考え方も含めて大きく成長できたと実感しています。夜間は当直体制が整っており、十分な休息を確保できる点も大きな魅力です。また、専攻医同士で支え合える環境があり、互いに切磋琢磨しながら研修に取り組むことができました。
さらなる成長を目指す方には、ぜひ『はり姫』での研修をおすすめします。
医師4年目の半年間(はり姫)
多彩な症例の経験とそれを専門にされている先生方と研修させていただける環境でした。
専攻医として、はりま姫路総合医療センターでの研修における大きな利点は多彩な症例の経験とそれを専門にされている先生方と研修させていただける環境でした。私の研修期間は6ヶ月と短い間ではありましたが、他の病院では経験できない様々な症例を担当しました。そして、どの分野でもその分野の最前線で活躍されている先生の考え方やその仕事ぶりを間近でみることができたことは貴重な経験であったと自覚しています。専攻医のうちに幅広い循環器疾患を経験しておきたい先生にとっては、とてもおすすめです。
医師4年目から6年目までの3年間(姫循)
各分野のエキスパートの先生と、上を目指す意欲の高いメンバーに刺激を受けながら切磋琢磨出来ました。
姫循では非常に多くの循環器疾患の臨床経験と学会発表の経験を積むことが出来ました。各分野のエキスパートの先生がおられ、一流の治療を学ぶことができました。また、研修に来る専攻医は意識が高く、上を目指す意欲の高いメンバーであり、互いに刺激を受けながら切磋琢磨することが出来ました。
重症心不全患者の集中治療や、冠動脈疾患及び不整脈疾患のカテーテル治療などの幅広い臨床経験を積みながら、学会発表にも多く参加させて頂くことができ、循環器疾患の知識・技術を得ることが出来ました。
医師4年目から7年目までの4年間(姫循・はり姫)
学会・研究会で発表する機会も多くあり、院内、院外でたくさんの学びを得る事が出来ました。
姫循、はり姫で合計4年間研修しました。はじめの1年はさまざまなグループをローテーションしながら研修を行い、その後は自分が興味を持った分野を中心に研修しました。急性期から慢性期、症状緩和が必要な患者さんまで様々な患者さんを診ることができ、上級医の先生方はどの先生も相談しやすく、グループの垣根を越えて患者さんにとってベストな治療が何かを相談しやすい環境でした。
その他にも、発表も盛んに行っており、学会や研究会で発表する機会が数多くあり、case reportを執筆する機会もいただきました。また、発表を伴わない学会参加やワークショップへの参加にも快く送り出していただき、院内だけではなく、院外でもたくさんの学びを得る機会をいただきました。
4年間の研修は、大変な時もありましたが、当初考えていたよりもたくさんの学びを得ることができ、自分自身の興味の幅を広げることができました。
医師5年目の1年間(はり姫)
周りの信頼を得て、結果を残すのは簡単ではなかったですが、能力は確かにブラッシュアップされました。
内科専門医プログラムの最後の1年にはり姫での研修を選びました。選んだ理由は、症例数が豊富で、今までの施設では学べなかったSHDやECPELLA症例を経験できること、また学術活動(学会発表、論文執筆など)の指導体制が整っていること、そしてはり姫のレジデントには上を目指す意欲の高い若手医師が揃っており、良い刺激を受けながら研修することが可能と考えたからです。
実際の研修内容ですが、6年目には大学院に進学しカテーテル治療を専攻しようと考えていましたが、循環器内科を広く学ぶには最後のチャンスと思い、SHD、不整脈、虚血と数ヶ月ずつローテーションしました。また1年を通して重症患者の主治医としてCCU管理を学び、さらに学術活動についても丁寧な指導が受けられました。
1年間を振り返ってみると、確かにはり姫のような伝統と実績のある施設で周りの信頼を得て、何かしらの結果を残すというのは簡単ではなかったと思います。しかしながら、わずか1年間ではありましたが、私の臨床や学会発表・論文執筆の能力は確かにブラッシュアップされたと実感しています。
また、私は内科専門医プログラムの出向という立場でしたが、先生方はとても面倒見が良く、はり姫の一員として扱っていただき、非常に感謝しております。はり姫の1年間は、私のキャリアにとって重要な経験となりました。はり姫の循内は、意欲と向上心さえあれば、自分の能力を高めるための十分な教育が受けられる施設です。みなさん是非、はり姫で勉強してみて下さい。
医師6年目の1年間(姫循)
医師、コメディカル含めて非常に臨床能力が高く、経験やセンス、勘を磨くのには最高の施設です。
姫循での研修は、本当に充実した日々でした。県内では圧倒的に多くのカテーテル症例があり、毎朝のカンファで全症例じっくり方針を相談した上でカテに入ることができました。さらにストラクチャー治療も多く、数多くの治療を経験しました。主治医は一人という制度でしたので、責任は大きかったですがやりがいも大きかったです。もちろん治療方針は一人で抱え込む訳ではなく、気軽に相談することができました。
OBになって感じているのは、姫循は医師、コメディカル含めて非常に臨床能力が高く、臨床的な経験やセンス、勘みたいなものを磨くのには最高の施設だと思います。それだけでなく、学術活動も盛んで、素敵な上級医が熱心に指導してくれます。私自身も複数の学会発表や論文作成が出来ましたし、何より周りの先生のおかげで臨床経験だけでなくリサーチマインドを得ました。
このような盛り沢山の経験ができる施設ですが、先生方は皆気さくで良い人ばかりで、若手医師も仲良く仕事をしています。また姫循での出会いというのはかけがえのないものであり、今も、これからの医師人生でも、宝物になると思っています。
医師6、7年目の2年間(姫循)
今後の自分のことを考えながらたくさんの機会を与えていただき、本当に感謝しています。
自治医科大学を卒業し、義務年限内の県養成医として自由に研修できる2年間に以下のことを実現できる研修先を考えていました。
- 緊急のカテーテル治療で独り立ち
- 重症心不全管理
- 不整脈の専門治療、SHDといった地域の市中病院では対応できない治療を学ぶ
- 学会発表、論文作成といった学術的な活動
さまざまな病院での研修を悩みましたが、症例数の豊富な姫循に決めました。結果としてこの選択は大成功でした。
初めの1年は元々興味のあった虚血性心疾患に対するインターベンションだけではなく、今まで勉強することの少なかった不整脈グループもローテーションさせていただき、循環器診療全般の専門的知識を勉強できました。
2年目はカテーテル治療を中心に勉強させていただくという形で非常に柔軟な自分の希望に沿った研修をさせていただくことができました。緊急カテーテル治療の件数が多く、緊急治療は若手医師が中堅医師のサポート下に任されるため、2年で150症例程度、非常に多くの治療を経験することができました。そして、高度複雑病変の治療については、エキスパートの先生の治療を学ぶことができ、どの病院に行っても通用するようなカテーテル治療の考え方を学ぶことができます。
また、2年間を通して常にCCU、一般病棟含めた多数の患者さんを受持させていただき、重症心不全患者の管理やSHDの治療など、今まで自分が紹介していたような患者に対する治療をとてもたくさん経験することができ非常に自分の診療レベルを上げることができました。学会発表や論文作成など、ほとんど経験のなかった学術活動についても一から丁寧に諸先輩方からご指導を受けることができ、研究の進め方、解析の方法など細かく学ぶことができました。実際にコロナ以前でしたので海外の大きな学会での発表も経験でき、case report, original articleいずれも2年間で作成することができました。上司、同期、後輩ともに非常に尊敬できる方ばかりで切磋琢磨しながら、また困った時には何でも相談できる環境だと思います。また仕事以外でも仲良くしていただき、たくさんの繋がりを得ることができたことも姫路で働いたからこそだと感じています。
姫循を卒業した後、地域の中核病院に戻りましたが、循環器診療の底上げができたのではないかと感じており、今後の自分のことを考えながらたくさんの機会を与えていただいた姫循には本当に感謝しております。やる気があれば何でも可能にしてくれる病院だと思います。みなさんぜひ一度姫路で勉強してみてください。
学術活動紹介
当科が関連した学術論文
当科では以前より独自の臨床研究、症例報告に加えて、神戸大学との共同研究や全国規模の臨床試験や治験に積極的に参加してきました。また、学会活動に加え、論文作成にも励んでいます。最近では専攻医の先生方に積極的にCase reportを書いていただいています。
論文発表年
2026年
- Izumi C, Daimon M, Kaji S, Masumoto A, Ashihara K, Amano M, Uemura S, Ota H, Ohara T, Okada K, Kawamura T, Goya M, Koga M, Sakamoto J, Sakamoto T, Sasano H, Shiozawa M, Shimizu T, Takahashi J, Nakano K, Nomura R, Hisatomi K, Fukushima K, Henmi S, Miura T, Mitsutake K, Miyamoto T, Murakami T, Yamada H, Yanagida Ki, Yamamoto G, Yoshioka D, Otsuji Y, Kitaoka H, Kimura T, Shiose A, Nakatani S, on behalf of the Japanese Circulation Society Joint Working Group
JCS 2026 Guideline on the Management of Infective Endocarditis
Circ J. 2026. Advance online publication - Ujiro S, Yamamoto H, Kinutani H, Takaya T.
Intracoronary urokinase infusion during prolonged perfusion balloon inflation for massive thrombus in acute myocardial infarction: case series.
J Cardiol Cases. 2026. E-pub. - Masuda M, Yamamoto H, Nakano S, Takahashi N, Miyata T, Inoue T, Takaya T.
Long-Term Efficacy of Drug-Coated Balloon Angioplasty vs. Drug-Eluting Stent for De Novo Large-Vessel Coronary Arteries.
Circ Rep. 2026. Advance online publication - Hayashi Y, Yamamoto H, Matsuo K, Takaya T.
“Locked-in Technique” following Balloon Pullback to Reposition a Migrated Thrombus in a Coronary Aneurysm
Circ Rep. 2026. E-pub. - Yoshida T, Emoto T, Yamamoto H, Takaya T, Sawada T, Murphy SL, Shoda M, Nakamura K, Taniguchi M, Sasaki N, Fukuishi Y, Toba T, Ohkawa T, Furuyashiki T, Kawai H, Hirata KI, Otake H, Yamashita T.
A Single-Cell Analysis Reveals Macrophage Heterogeneity Driving Plaque Vulnerability in Coronary and Carotid Arteries.
J Atheroscler Thromb. 2026 Mar 17. Online ahead of print. - Einstein AJ, Williams MC, Weir-McCall JR, Shaw LJ, Karthikeyan G, Better N, Vitola JV, Cerci RJ, Dorbala S, Bouyoucef SE, Choi AD, Pontone G, Ozkan E, Yang LD, Bremner L, Castillo M, Cohen YA, Malkovskiy E, Ayoola I, Veduta A, Yurystovskyi D, Pynda Y, Pascual TNB, Knoll P, Dondi M, Paez D; INCAPS 4 Investigators Group.
Worldwide Radiation Dose in Coronary Artery Disease Diagnostic Imaging.
JAMA. 2026 Feb 25:e260703
2025年
- Desai MY, Owens AT, Abraham T, Olivotto I, Garcia-Pavia P, Lopes RD, Elliott P, Fernandes F, Verheyen N, Maier L, Meder B, Azevedo O, Kitaoka H, Wolski K, Wang Q, Jaber W, Mitchell L, Myers J, Rano T, Gong Z, Zhong Y, Carter-Bonanza S, Florea V, Aronson R, Nissen SE; ODYSSEY-HCM Investigators.
Mavacamten in Symptomatic Nonobstructive Hypertrophic Cardiomyopathy.
N Engl J Med. 2025;393:961-972. - Desai MY, Okushi Y, Jadam S, Olivotto I, Owens A, Nissen SE, Popovic ZB, Garcia-Pavia P, Lopes RD, Elliott PM, Fernandes F, Geske JB, Maier L, Wolski K, Wang Q, Jaber W, Gong Z, Florea V, Fronheiser M, Leva A, Aronson R, Abraham T; ODYSSEY-HCM Investigators.
Echocardiographic Changes With Mavacamten in Nonobstructive Hypertrophic Cardiomyopathy: Exploratory Insights From the ODYSSEY-HCM Trial.
J Am Coll Cardiol. 2025:S0735-1097(25)07460-1. - Matsumoto K, Tsutsui T, Hashimoto R, Sakakura M, Onishi T, Akashi M.
Multimorbidity patterns and prevalence among geriatric patients in Japanese hospital dentistry.
BMC Geriatr. 2025;25:362. - Nicholls SJ, Nelson AJ, Ditmarsch M, Kastelein JJP, Ballantyne CM, Ray KK, Navar AM, Nissen SE, Harada-Shiba M, Curcio DL, Neild A, Kling D, Hsieh A, Butters J, Ference BA, Laufs U, Banach M, Mehran R, Catapano AL, Huo Y, Szarek M, Balinskaite V, Davidson MH; BROADWAY Investigators.
Safety and Efficacy of Obicetrapib in Patients at High Cardiovascular Risk.
N Engl J Med. 2025;393:51-61. - Naniwa S, Kawamori H, Toba T, Hiromasa T, Sugizaki Y, Sasaki S, Fujii H, Hamana T, Osumi Y, Yamamoto T, Iwane S, Sakamoto Y, Matsuhama K, Fukuishi Y, Tsunamoto H, Higuchi K, Okamoto H, Iwasaki M, Takaya T, Yamada S, Hirata KI, Otake H.
Impact of pericoronary adipose tissue attenuation on clinical outcomes after percutaneous coronary intervention.
EuroIntervention. 2025;21:e605-e616. - Iwane S, Toba T, Kawamori H, Hiromasa T, Osumi Y, Yamamoto T, Naniwa S, Sakamoto Y, Matsuhama K, Fukuishi Y, Tsunamoto H, Higuchi K, Okamoto H, Izawa Y, Yamamoto H, Takaya T,Otake H.
Prognostic utility of nodular calcification derived from non-contrast computed tomography in severely calcified coronary lesions
Circ J. 2025;89:1172-1181. - Ikuta A, Yajima J, Okazaki S, Yonetsu T, Ando J, Takamisawa I, Ito Y, Saito S, Sakurada M, Yoshida Y, Ozaki Y, Amano T, Fujii K, Shite J, Ono K, Nakamura S, Takaya T, Hirohata A, Kishi K, Ando K, Kawasaki T, Shibata Y, Kozuma K, Ikari Y, Ueno T, Muramatsu T, Hibi K, Morino Y, Kadota K.
Polymer-free sirolimus- and probucol-eluting stents versus durable polymer-based everolimus-eluting stents for percutaneous coronary revascularization: A prospective multicenter randomized clinical trial.
J Cardiol. 2025;86:148-154. - Yamaguchi J, Arashi H, Hagiwara N, Yasuda S, Kaikita K, Akao M, Ako J, Matoba T, Nakamura M, Miyauchi K, Matsui K, Ogawa H; AFIRE Investigators.
Age-Stratified Effect of Rivaroxaban Monotherapy for Atrial Fibrillation in Stable Coronary Artery Disease: A Post Hoc Analysis of the AFIRE Randomized Clinical Trial.
JAMA Cardiol. 2025;10:990-9. - Piccini JP, Patel MR, Steffel J, Ferdinand K, Van Gelder IC, Russo AM, Ma CS, Goodman SG, Oldgren J, Hammett C, Lopes RD, Akao M, De Caterina R, Kirchhof P, Gorog DA, Hemels M, Rienstra M, Jones WS, Harrington J, Lip GYH, Ellis SJ, Rockhold FW, Neumann C, Alexander JH, Viethen T, Hung J, Coppolecchia R, Mundl H, Caso V; OCEANIC-AF Steering Committee and Investigators.
Asundexian versus Apixaban in Patients with Atrial Fibrillation.
N Engl J Med. 2025;392:23-32. - Misumi K, Matsue Y, Nogi K, Fujimoto Y, Kagiyama N, Kasai T, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nogi M, Ishihara S, Ueda T, Kawakami R, Saito Y, Minamino T.
Usefulness of hypochloremia at the time of discharge to predict prognosis in patients with chronic heart failure after hospitalization.
J Cardiol. 2025;85:235-240. - Ujiro S, Fujimoto W, Takemoto M, Kuroda K, Yamashita S, Imanishi J, Iwasaki M, Todoroki T, Nagao M, Konishi A, Shinohara M, Toh R, Nishimura K, Okuda M, Otake H.
Impact of Cardiorenal Anemia Syndrome on the Prognosis of Patients With Chronic Heart Failure in Japan - Insights From the KUNIUMI Registry Chronic Cohort.
Circ J. 2025;89:463-469. - Fujimoto Y, Shiraishi Y, Nogi K, Kohsaka S, Kohno T, Kitamura M, Nagatomo Y, Ueda T, Nogi M, Ishihara S, Nakada Y, Kawakami R, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Yoshikawa T, Saito Y, Matsue Y.
Association Between Mineralocorticoid Receptor Antagonist Use With Worsening Renal Function and Prognosis in Patients With Acute Heart Failure.
J Am Heart Assoc. 2025;14:e040252. - Horiuchi Y, Matsue Y, Wettersten N, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Kitai T, van Veldhuisen DJ, Maisel A, Murray PT, Minamino T.
Racial differences in diuretic therapy, B-type natriuretic peptide values, and prognosis in acute heart failure.
J Cardiol. 2025;85:486-493. - Kitani S, Igarashi Y, Tsuchikane E, Nakamura S, Koshida R, Habara M, Tan M, Shimoji K, Takaya T, Kijima M.
Long-Term Clinical Outcomes of Drug-Coated Balloon Following Directional Coronary Atherectomy for Bifurcated or Ostial Lesions in the DCA/DCB Registry.
Catheter Cardiovasc Interv. 2025;105:273-279. - Shingu M, Fujimoto W, Onishi T, Kuragaichi T, Murai R, Matsuo K, Inoue T, Takaya T, Matsumoto K, Matsue Y, Okuda M, Tanaka H.
A multicenter study of clinical predictors of positive pyrophosphate scintigraphy findings in the diagnosis of transthyretin amyloidosis.
Int J Cardiol. 2025;418:132664.
2024年
- Kitaoka H, Ieda M, Ebato M, Kozuma K, Takayama M, Tanno K, Komiyama N, Sakata Y, Maekawa Y, Minami Y, Ogimoto A, Takaya T, Yasuda S, Amiya E, Furukawa Y, Watanabe T, Hiraya D, Miyagoshi H, Kinoshita G, Reedy A, Hegde SM, Florea V, Izumi C.
Phase 3 Open-Label Study Evaluating the Efficacy and Safety of Mavacamten in Japanese Adults With Obstructive Hypertrophic Cardiomyopathy - The HORIZON-HCM Study.
Circ J. 2024;89:130-138. - Fujii M, Onishi T, Yamamoto H, Takahashi N, Takaya T, Kawai H.
Transcatheter edge-to-edge mitral valve repair for severe heart failure in a young woman with polymyositis: A case report.
J Cardiol Cases. 2024;30:90-93. - Solomon SD, McMurray JJV, Vaduganathan M, Claggett B, Jhund PS, Desai AS, Henderson AD, Lam CSP, Pitt B, Senni M, Shah SJ, Voors AA, Zannad F, Abidin IZ, Alcocer-Gamba MA, Atherton JJ, Bauersachs J, Chang-Sheng M, Chiang CE, Chioncel O, Chopra V, Comin-Colet J, Filippatos G, Fonseca C, Gajos G, Goland S, Goncalvesova E, Kang S, Katova T, Kosiborod MN, Latkovskis G, Lee AP, Linssen GCM, Llamas-Esperón G, Mareev V, Martinez FA, Melenovský V, Merkely B, Nodari S, Petrie MC, Saldarriaga CI, Saraiva JFK, Sato N, Schou M, Sharma K, Troughton R, Udell JA, Ukkonen H, Vardeny O, Verma S, von Lewinski D, Voronkov L, Yilmaz MB, Zieroth S, Lay-Flurrie J, van Gameren I, Amarante F, Kolkhof P, Viswanathan P; FINEARTS-HF Committees and Investigators.
Finerenone in Heart Failure with Mildly Reduced or Preserved Ejection Fraction.
N Engl J Med. 2024;391:1475-1485. - Otake H, Kubo T, Hibi K, Natsumeda M, Ishida M, Kataoka T, Takaya T, Iwasaki M, Sonoda S, Shinke T, Nakazawa G, Takahashi Y, Ioji T, Akasaka T, Investigators OA.
Optical frequency domain imaging-guided versus intravascular ultrasound-guided percutaneous coronary intervention for acute coronary syndromes: the OPINION ACS randomised trial.
EuroIntervention. 2024;20:e1086-e1097 - Hirao Y, Masumoto A, Yamamoto H, Takaya T.
Refractory Heart Failure With Reversible Left Ventricular Dysfunction and Mitral Regurgitation in Takayasu Arteritis.
Circ Rep. 2024;6:353-354. - Osumi Y, Kawamori H, Toba T, Hiromasa T, Fujimoto D, Kakizaki S, Nakamura K, Hamana T, Fujii H, Sasaki S, Iwane S, Yamamoto T, Naniwa S, Sakamoto Y, Matsuhama K, Fukuishi Y, Kozuki A, Shite J, Takaya T, Ishida A, Iwasaki M, Hirata KI, Otake H.
Impact of morphofunctional assessment with quantitative flow ratio and optical coherence tomography in patients with acute coronary syndromes.
EuroIntervention. 2024;20:e927-e936. - Hamana T, Nishimori M, Shibata S, Kawamori H, Toba T, Hiromasa T, Kakizaki S, Sasaki S, Fujii H, Osumi Y, Iwane S, Yamamoto T, Naniwa S, Sakamoto Y, Fukuishi Y, Matsuhama K, Tsunamoto H, Okamoto H, Higuchi K, Kitagawa T, Shinohara M, Kuroda K, Iwasaki M, Kozuki A, Shite J, Takaya T, Hirata KI, Otake H.
Deep-learning-driven optical coherence tomography analysis for cardiovascular outcome prediction in patients with acute coronary syndrome.
Eur Heart J Digit Health. 2024;5:692-701. - Yamada H, Ohara T, Abe Y, Iwano H, Onishi T, Katabami K, Takigiku K, Tada A, Tanigushi H, Mihara H, Yamamoto T, Maeda K, Wada Y; Guideline Committee of the Japanese Society of Echocardiography.
Guidance for performance, utilization, and education of cardiac and lung point-of-care ultrasonography from the Japanese Society of Echocardiography.
J Echocardiogr. 2024;22:113-151. - Obayashi Y, Miyake M, Takegami M, Amano M, Kitai T, Fujita T, Koyama T, Tanaka H, Ando K, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Fukuzawa M, Uehara K, Tamura T, Nishimura K, Furukawa Y, Izumi C; BPV-AF Registry Group.
Bioprosthetic Valve Positions in Patients With Atrial Fibrillation - Insights From the BPV-AF Registry.
Circ Rep. 2024;6:521-528. - Sano M, Takegami M, Amano M, Tanaka H, Ando K, Kitai T, Miyake M, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Sugio K, Koyama T, Fujita T, Nishimura K, Izumi C, Furukawa Y; BPV-AF Registry Group.
R2-CHA2DS2-VASc Score for Cardiovascular Event Prediction After Bioprosthetic Valve Replacement - Subanalysis From the BPV-AF Registry.
Circ Rep. 2024;6:341-348. - Amano M, Takegami M, Miyake M, Kitai T, Fujita T, Koyama T, Tanaka H, Ando K, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Sugio K, Nishimura K, Furukawa Y, Izumi C; BPV-AF Registry Group.
Clinical effects of direct oral anticoagulants in elderly patients with a bioprosthetic valve and atrial fibrillation.
Int J Cardiol. 2024;413:132375. - Nakasone K, Nishimori M, Shinohara M, Takami M, Imamura K, Nishida T, Shimane A, Oginosawa Y, Nakamura Y, Yamauchi Y, Fujiwara R, Asada H, Yoshida A, Takami K, Akita T, Nagai T, Sommer P, El Hamriti M, Imada H, Pannone L, Sarkozy A, Chierchia GB, de Asmundis C, Kiuchi K, Hirata KI, Fukuzawa K.
Enhancing origin prediction: deep learning model for diagnosing premature ventricular contractions with dual-rhythm analysis focused on cardiac rotation.
Europace. 2024;26:euae240. - Taniguchi Y.
Clinical Implications of the Washout Phenomenon in Technetium-99m (99mTc-) Labeled Compounds for Myocardial Perfusion Imaging.
Ann Nucl Cardiol. 2024;10:55-58. - Itoh M, Shimane A, Takaya T, Kawai H.
Atrial Tachycardia in the Coronary Sinus Communicating With Circumflex Artery Aneurysm.
JACC Case Rep. 2024;29:102333. - Kosiborod MN, Petrie MC, Borlaug BA, Butler J, Davies MJ, Hovingh GK, Kitzman DW, Møller DV, Treppendahl MB, Verma S, Jensen TJ, Liisberg K, Lindegaard ML, Abhayaratna W, Ahmed FZ, Ben-Gal T, Chopra V, Ezekowitz JA, Fu M, Ito H, Lelonek M, Melenovský V, Merkely B, Núñez J, Perna E, Schou M, Senni M, Sharma K, van der Meer P, Von Lewinski D, Wolf D, Shah SJ; STEP-HFpEF DM Trial Committees and Investigators.
Semaglutide in Patients with Obesity-Related Heart Failure and Type 2 Diabetes.
N Engl J Med. 2024;390:1394-1407. - Takeda S, Emoto T, Yamashita T, Yamamoto H, Takaya T, Sawada T, Yoshida T, Inoue M, Suzuki Y, Hamana T, Inoue T, Taniguchi M, Sasaki N, Otake H, Ohkawa T, Furuyashiki T, Kawai H, Hirata KI.
Single-Cell RNA Sequencing Reveals an Immune Landscape of CD4+ T Cells in Coronary Culprit Plaques With Acute Coronary Syndrome in Humans.
Arterioscler Thromb Vasc Biol. 2024 Apr 4. Online ahead of print. - Yamamoto H, Watanabe N, Matsuo K, Takaya T.
Entrapment of the Impella device by the guiding catheter: a cautionary pitfall of Impella-protected percutaneous coronary intervention.
Eur Heart J Case Rep. 2024;8:ytae096. - Tsunamoto H, Yamamoto H, Masumoto A, Taniguchi Y, Takahashi N, Onishi T, Takaya T, Kawai H, Hirata KI, Tanaka H.
Efficacy of Native T1 Mapping for Patients With Non-Ischemic Cardiomyopathy and Ventricular Functional Mitral Regurgitation Undergoing Transcatheter Edge-to-Edge Repair.
Circ J. 2024;88:519-527. - Watanabe N, Yamamoto H, Takaya T.
Proximal migration of in-stent neoatherosclerosis debris following cutting balloon angioplasty leading to catastrophic no-flow phenomenon.
Coron Artery Dis. 2024;35:162-163. - Amaki M, Moriwaki K, Nakai M, Yamano T, Okada A, Kanzaki H, Izumo M, Usuku H, Onishi T, Nagai T, Miyamoto Y, Fujita T, Kawai H, Akashi Y, Tsujita K, Matoba S, Kobayashi J, Izumi C, Anzai T.
Cost-effective analysis of transcatheter aortic valve replacement in patients with severe symptomatic aortic stenosis: A prospective multicenter study.
J Cardiol. 2024;83:169-176. - Shiraki H, Tsunamoto H, Onishi T, Mukai J, Shimoura H, Matsuzoe H, Soga F, Imanishi J, Yokota S, Sano H, Tanaka Y, Hirata KI, Tanaka H.
Left atrial volume index as a predictor for left atrial appendage thrombus in patients with non-valvular atrial fibrillation receiving appropriate oral anticoagulation therapy: A prospective multi-center study.
Echocardiography. 2024;41:e15735.
2023年
- Watanabe N, Yamamoto H, Kawahara K, Takaya T.
Excimer laser coronary atherectomy with distal protection for neoatherosclerosis rupture: a case report.
Eur Heart J Case Rep. 2023;8:ytad626. - Yamamoto H, Yoshida C, Watanabe N, Takaya T.
Combined intracoronary nitroprusside infusion during prolonged perfusion balloon inflation for ST-segment elevation myocardial infarction.
Eur Heart J Case Rep. 2023;7:ytad609. - Nakano S, Yamamoto H, Takahashi N, Takaya T.
Bailout MitraClip therapy for deteriorated systolic anterior motion-related severe mitral regurgitation post-alcohol septal ablation: a case report.
Eur Heart J Case Rep. 2023;7:ytad599. - Masumoto A, Yamamoto H, Takahashi N, Onishi T, Takaya T.
Preoperative Evaluation of Mitral Valve Calcification Using Electrocardiography-Gated 4-Dimensional Computed Tomography for Safer MitraClip Procedure.
Circ Rep. 2023;5:463-464. - Masuda M, Yamamoto H, Masumoto A, Takaya T.
On-Site Intravascular Ultrasound-Guided Stenting for Bifurcation Lesions With Angiographically Difficulty in Separation.
Circ Rep. 2023;5:403-404. - Masuda M, Tsukiyama Y, Yamamoto H, Kawai H, Takaya T.
Pin-Hole Left Ventricular Rupture After Bailout Coil Embolization for Coronary Perforation in Severe Aortic Stenosis.
Circ J. 2023;87:1706. - Masumoto A, Tsukiyama Y, Takahashi N, Yamamoto H, Takaya T.
Distal Balloon Inflation Technique - A Bailout Method of Difficulty in Crossing Balloon-Expandable Valve Delivery System Due to Unfavorable Guidewire Position During Transcatheter Aortic Valve Replacement.
Circ Rep. 2023;5:315-316. - Yamamoto H, Sawada T, Murakami H, Takaya T.
Hybrid Treatment for a Distal Left Main Coronary Artery Aneurysm - Coronary Artery Bypass Grafting and Surgical Ligation Followed by Intraoperative Covered Stent Implantation.
Circ Rep. 2023;5:311-312. - Masuda M, Yamamoto H, Takahashi N, Takaya T.
Long-term clinical course of unrepaired anomalous origin of the right coronary artery from the pulmonary artery in an octogenarian.
Eur Heart J Case Rep. 2023;7:ytad409. - Chimura M, Koba S, Sakata Y, Ise T, Miura H, Murai R, Suzuki H, Maekawa E, Kida K, Matsuo K, Kondo H, Takabayashi K, Fujimoto W, Tamura Y, Imai S, Miura SI, Origuchi H, Goda A, Saita R, Kikuchi A, Taniguchi T.
Evaluation of the efficacy and safety of an integrated telerehabilitation platform for home-based cardiac REHABilitation in patients with heart failure (E-REHAB): protocol for a randomised controlled trial.
BMJ Open. 2023;13:e073846. - Hiraoka E, Tanabe K, Izuta S, Kubota T, Kohsaka S, Kozuki A, Satomi K, Shiomi H, Shinke T, Nagai T, Manabe S, Mochizuki Y, Inohara T, Ota M, Kawaji T, Kondo Y, Shimada Y, Sotomi Y, Takaya T, Tada A, Taniguchi T, Nagao K, Nakazono K, Nakano Y, Nakayama K, Matsuo Y, Miyamoto T, Yazaki Y, Yahagi K, Yoshida T, Wakabayashi K, Ishii H, Ono M, Kishida A, Kimura T, Sakai T, Morino Y; Japanese Society Joint Working Group.
JCS 2022 Guideline on Perioperative Cardiovascular Assessment and Management for Non-Cardiac Surgery.
Circ J. 2023;87:1253-1337. - Amaki M, Moriwaki K, Nakai M, Yamano T, Okada A, Kanzaki H, Izumo M, Usuku H, Onishi T, Nagai T, Miyamoto Y, Fujita T, Kawai H, Akashi Y, Tsujita K, Matoba S, Kobayashi J, Izumi C, Anzai T.
Cost-effective analysis of transcatheter aortic valve replacement in patients with severe symptomatic aortic stenosis: A prospective multicenter study.
J Cardiol. 2023:S0914-5087(23)00184-3. - Fujii M, Yamamoto H, Takahashi N, Masumoto A, Tsukiyama Y, Takaya T.
Bilateral Delayed Coronary Obstruction After Transcatheter Aortic Valve Replacement With a Self-Expandable Bioprosthetic Valve.
JACC Cardiovasc Interv. 2023;16:2043-2046. - Tsunamoto H, Yamamoto H, Takahashi N, Masumoto A, Takaya T.
Balloon atrial septostomy as a feasible bailout technique for a safe MitraClip procedure in a thickened interatrial septum.
Eur Heart J Case Rep. 2023;7:ytad272. - Sakata K, Tanaka T, Yamashita S, Kobayashi M, Ito M, Yamashiro K.
The spatiotemporal electrogram dispersion ablation targeting rotors is more effective for elderly patients than non-elderly population.
J Arrhythm. 2023;39:315-326. - Yoshida S, Nakata T, Naya M, Momose M, Taniguchi Y, Fukushima Y, Moroi M, Okizaki A, Hashimoto A, Kiko T, Hida S, Takehana K, Nakajima K.
Prognostic Implications of Sarcoidosis Granulomas - Insights From the Multicenter Registry, the Japanese Cardiac Sarcoidosis Prognostic Study.
Circ Rep. 2023;5:252-259. - Xanthopoulos A, Bourazana A, Matsue Y, Fujimoto Y, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Giamouzis G, Skoularigis J, Triposkiadis F, Kitai T.
Larissa Heart Failure Risk Score and Mode of Death in Acute Heart Failure: Insights from REALITY-AHF.
J Clin Med. 2023;12:3722. - Tsunamoto H, Yamamoto H, Takahashi N, Onishi T, Masumoto A, Murakami H, Kawahara K, Kawai H, Takaya T.
Rapidly progressive infective endocarditis after MitraClip therapy: A rare complication of transcatheter edge-to-edge mitral valve repair.
J Cardiol Cases. 2023;27:279-282. - Tanaka H, Takegami M, Miyake M, Amano M, Kitai T, Fujita T, Koyama T, Ando K, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Kimura T, Nishimura K, Furukawa Y, Izumi C; BPV-AF Registry Group.
Association of Left Atrial Size With Stroke or Systemic Embolism in Patients With Atrial Fibrillation Having Undergone Bioprosthetic Valve Replacement From the BPV-AF Registry.
Circ Rep. 2023;5:210-216. - Misumi K, Matsue Y, Nogi K, Fujimoto Y, Kagiyama N, Kasai T, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nogi M, Ishihara S, Ueda T, Kawakami R, Saito Y, Minamino T.
Derivation and validation of a machine learning-based risk prediction model in patients with acute heart failure.
J Cardiol. 2023;81:531-536. - Kurashima S, Kitai T, Matsue Y, Nogi K, Kagiyama N, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nogi M, Ishihara S, Ueda T, Kawakami R, Furukawa Y, Saito Y, Izumi C.
Trajectory of serum chloride levels during decongestive therapy in acute heart failure.
Int J Cardiol. 2023;375:36-43. - Yamamoto H, Nakano S, Saito T, Takaya T.
Longitudinal stent elongation due to inappropriate post-dilatation: insight from a bench test
Circ Rep. 2023 E-pub. - Yamamoto H, Miyata T, Kawai H, Takaya T.
Intravascular findings post-PK Papyrus-covered stent implantation for a coronary artery aneurysm.
Eur Heart J Case Rep 2023 in press. - Miyata T, Yamamoto H, Takaya T.
Coronary artery aneurysm after drug-coated balloon angioplasty for chronic total occlusion
Circ J. 2023 in press. - Tsunamoto H, Yamamoto H, Takahashi N, Takaya T.
Spontaneous healing of iatrogenic left atrial dissection: a rare complication of MitraClip therapy.
Eur Heart J Case Rep. 2023;7:ytad182. - Yamamoto H, Sawada T, Hamana T, Takaya T.
Intentional Thromboatherectomy using Directional Coronary Atherectomy for Massive Subacute Intracoronary Thrombus
JACC:Cardiovascular Interventions 2023 in press. - Yoshida C, Yamamoto H, Kato C, Takaya T.
Acute myocardial infarction due to traumatic coronary artery dissection: conflicts with thrombotic and bleeding pathologies.
Eur Heart J Case Rep. 2023;7:ytad119. - Fukuyama Y, Otake H, Seike F, Kawamori H, Toba T, Takahashi Y, Sasabe K, Kimura K, Shite J, Kozuki A, Iwasaki M, Takaya T, Yasuda K, Yamaguchi O, Hirata Ki.
Potential relationship between high wall shear stress and plaque rupture causing acute coronary syndrome.
Heart Vessels. 2023;38:634-644. - Hamana T, Kawamori H, Toba T, Kakizaki S, Nakamura K, Fujimoto D Sasaki S, Fujii H, Osumi Y, Fujioka T, Nishimori M, Kozuki A, Shite J, Iwasaki M, Takaya T, Hirata Ki, Otake H.
Predictors of target lesion revascularisation after drug-eluting stent implantation for calcified nodules: an optical coherence tomography study.
EuroIntervention 2023 Mar 2:EIJ-D-22-00836. - Yoshida C, Yamamoto H, Masumoto A, Kawai H, Takaya T.
Diagnostic utility of a transcatheter bubble test for platypnea-orthodeoxia syndrome in adult congenital heart disease with chronic obstructive pulmonary disease.
Circ Rep. 2023;5:97-98.. - Tsunamoto H, Yamamoto H, Takahashi N, Onishi T, Masumoto A, Murakami H, Kawai H, Takaya T.
Rapidly progressive infective endocarditis after MitraClip therapy: a rare complication of transcatheter edge-to-edge mitral valve repair
J Cardiol Cases. 2023 in press. - Masumoto A, Yamamoto H, Takahashi N, Onishi T, Takaya T.
Ventilator-assisted transcatheter edge-to-edge mitral valve repair for severe atrial functional mitral regurgitation: A case report.
Eur Heart J-Case Rep. 2023;7:ytad101. - Tsukishiro Y, Yamamoto H, Masumoto A, Takaya T.
Cell-free and concentrated ascites reinfusion therapy for refractory massive cardiac ascites in adult single ventricle hemodynamics: a case report.
Eur Heart J-Case Rep. 2023;7:ytad081. - Matsuo K, Yamamoto H, Oishi S, Nakai T, Takaya T.
Ventricular septal rupture due to myocardial infarction with non-obstructive coronary arteries:insight from autopsy evaluation.
JACC:Case Rep. 2023;10:101768.. - Yamamoto H, Tsunamoto H, Yoshida C, Takaya T.
Combined Orbital and Rotational Atherectomy for Severe Nodular Calcification at Curved Arteries
Circulation Journal 2023;87:582. - Tsukishiro Y, Yamamoto H, Matsuhisa H, Takaya T.
Multimodal Images of Original Blalock-Taussig Shunt-Related Giant Aneurysm in an Adult With Congenital Heart Disease.
Circulation Journal. 2023;87:380. - Yamamoto H, Takahashi N, Onishi T, Masumoto A, Tsunamoto H, Kawai H, Takaya T.
Bailout re-clipping for mitral leaflet perforation: a strategy to overcome complications during MitraClip therapy
JACC:Cardiovascular Interventions. 2023;16:609∸610. - Yamamoto H, Yoshida C, Takaya T.
Drug-coated balloon angioplasty for an acute anastomotic stenosis after coronary artery bypass grafting
Coronary Artery Disease. 2023;34:163-164. - Yamamoto T, Takaya T, Ishii T, Ishida A.
ST-segment elevation myocardial infarction originating from the preceding spontaneous coronary artery dissection: a case report.
Cardiovascular Intervention Therapeutics. 2023;38:127-129. - Yamamoto H, Takaya T, Emoto T, Takeda S, Yoshida N, Sawada T, Yamashita T, Hirata Ki, Kawai H.
Acute coronary syndrome due to intraplaque hemorrhage in a post-gastrectomy patient with a latent severe glycemic disorder: a case report
Internal Medicine 2023;62:399-403. - Yamamoto H, Fujii M, Takaya T.
High-risk calcified plaque preoperatively detected by non-contrast T1-weighted magnetic resonance imaging and electrocardiogram-gated computed tomography.
European Heart Journal. 2023;44:534.
2022年
- Rao SV, Kirsch B, Bhatt DL, Budaj A, Coppolecchia R, Eikelboom J, James SK, Jones WS, Merkely B, Keller L, Hermanides RS, Campo G, Ferreiro JL, Shibasaki T, Mundl H, Alexander JH; PACIFIC AMI Investigators. A Multicenter, Phase 2, Randomized, Placebo-Controlled, Double-Blind, Parallel-Group, Dose-Finding Trial of the Oral Factor XIa Inhibitor Asundexian to Prevent Adverse Cardiovascular Outcomes After Acute Myocardial Infarction.
Circulation. 2022;146:1196-1206. - Yamamoto H, Fujii M, Tsukiyama Y, Kawai H, Takaya T.
Stentless percutaneous coronary intervention with directional coronary atherectomy and drug-coated balloon angioplasty in worsening angina patients with metal allergies.
Journal of Cardiology Cases. 2023;27:32-35. - Tsunamoto H, Yamamoto H, Takahashi N, Takaya T.
MitraClip therapy for acutely developed systolic anterior motion-related severe mitral regurgitation after mitral annuloplasty.
European Heart Journal Case Reports. 2022;6:ytac455. - Shoda M, Yamamoto H, Tsukiyama Y, Kawai H, Takaya T.
Rare Complications of Guideplus Guide-Extension Catheter during Complex Percutaneous Coronary Intervention
Journal of Cardiology Cases.2022;26:399-403. - Kakizaki S, Otake H, Seike F, Kawamori H, Toba T, Nakano S, Tanimura K, Takahashi Y, Fukuyama Y, Fujimoto D, Nakamura K, Fujii H, Kozuki A, Shite J, Iwasaki M, Takaya T, Yamaguchi O, Hirata KI.
Optical Coherence Tomography Fractional Flow Reserve and Cardiovascular Outcomes in Patients With Acute Coronary Syndrome.
JACC Cardiovascular Interventions. 2022;15:2035-2048. - Kanaoka K, Onoue K, Terasaki S, Nakano T, Nakai M, Sumita Y, Hatakeyama K, Terasaki F, Kawakami R, Iwanaga Y, Miyamoto Y, Saito Y; Japanese Registry of Fulminant Myocarditis Investigators.
Features and Outcomes of Histologically Proven Myocarditis With Fulminant Presentation.
Circulation. 2022;146:1425-1433. - Yamamoto H, Tsukiyama Y, Nakano S, Miyata T, Takaya T.
Multimodal Images of Crushed Superficial Femoral Artery Calcified Occlusion Treated by Paclitaxel-Coated Balloon Angioplasty.
Circulation Reports. 2022;4:447-448. - Saito Y, Yamashita T, Yoshida N, Emoto T, Takeda S, Tabata T, Shinohara M, Kishino S, Sugiyama Y, Kitamura N, Yamamoto H, Takaya T, Ogawa J, Hirata KI.
Structural differences in bacterial lipopolysaccharides determine atherosclerotic plaque progression by regulating the accumulation of neutrophils.
Atherosclerosis. 2022;358:1-11. - Yoshida C, Yamamoto H, Inoue T, Itoh M, Shimane A, Kawai H, Takaya T.
Torsade de pointes in an older patient with Takotsubo cardiomyopathy caused by licorice-induced pseudoaldosteronism: A case report Clinical Case Reports 2022;10:e6104. - Einstein AJ, Hirschfeld C, Williams MC, Vitola JV, Better N, Villines TC, Cerci R, Shaw LJ, Choi AD, Dorbala S, Karthikeyan G, Lu B, Sinitsyn V, Ansheles AA, Kudo T, Bucciarelli-Ducci C, Nørgaard BL, Maurovich-Horvat P, Campisi R, Milan E, Louw L, Allam AH, Bhatia M, Sewanan L, Malkovskiy E, Cohen Y, Randazzo M, Narula J, Morozova O, Pascual TNB, Pynda Y, Dondi M, Paez D; INCAPS COVID 2 Investigators Group.
Worldwide Disparities in Recovery of Cardiac Testing 1 Year Into COVID-19.
Journal of American College of Cardiology. 2022;79:2001-17. - Takaoka Y, Hamatani Y, Shibata T, Oishi S, Utsunomiya A, Kawai F, Komiyama N, Mizuno A.
Quality indicators of palliative care for cardiovascular intensive care.
Journal of Intensive Care. 2022;10:15. - Nakamura K, Toba T, Otake H, Kakizaki S, Fujimoto D, Takahashi Y, Fukuyama Y, Kawamori H, Tanaka H, Takaya T, Iwasaki M, Kozuki A, Kawai H, Hayashi T, Shite J, Hirata Ki.
Real-world clinical outcomes of percutaneous transluminal septal myocardial ablation for patients with drug-refractory hypertrophic obstructive cardiomyopathy: results from a retrospective multicenter registry of non-high-volume centers.
Heart Vessels. 2022;37:1937-1946. - Piccini JP, Caso V, Connolly SJ, Fox KAA, Oldgren J, Jones WS, Gorog DA, Durdil V, Viethen T, Neumann C, Mundl H, Patel MR; PACIFIC-AF Investigators.
Safety of the oral factor XIa inhibitor asundexian compared with apixaban in patients with atrial fibrillation (PACIFIC-AF): a multicentre, randomised, double-blind, double-dummy, dose-finding phase 2 study
Lancet. 2022;399:1383-90. - Yamamoto H, Emoto T, Takeda S, Takaya T.
Histopathological findings of late-phase restenosis after directional coronary atherectomy with drug-coated balloon angioplasty: a case report
European Heart Journal - Case Reports 2022;6:ytac259. - Yamamoto H, Takaya T, Takahashi N, Tsunamoto H, Murakami H, Kawai H.
MitraClip as last-resort interventional therapy for refractory mitral regurgitation after complete revascularization for acute myocardial infarction
Circulation Reports 2022;4:333-334. - Yamamoto H, Sawada T, Takaya T, Kawai H.
Utility of coronary orbital atherectomy with guide-extension system for distally located undilatable in-stent restenosis: A case report
Clinical Case Reports. 2022;10:e05798. - Yamamoto H, Takaya T, Oishi S, Kawai H.
Combined therapy with excimer laser coronary atherectomy and intracoronary thrombolysis for the management of massive thrombi in coronary aneurysms of post-Kawasaki disease myocardial infarction
European Heart Journal Case Reports 2022;6:1-2:ytac186. - Tsunamoto H, Yamamoto H, Takahashi N, Takaya T.
Newly developed spontaneous echocardiographic contrast as a potential marker of intracardiac thrombus formation after a transcatheter edge-to-edge mitral valve repair
European Heart Journal Case Reports. 2022;6:1-2:ytac146. - Masumoto A, Yamamoto H, Takahashi N, Takaya T.
A large iatrogenic tearing of atrial septal defect after MitraClip implantation: a rare and cautionary complication during transcatheter edge-to-edge mitral valve repair
European Heart Journal Case Reports 2022;6:1-2:ytac119. - Emoto T, Yamamoto H, Yamashita T, Takaya T, Sawada T, Takeda S, Taniguchi M, Sasaki N, Yoshida N, Saito Y, Sivasubramaniyam T, Otake H, Furuyashiki T, Robbins C, Kawai H, Hirata Ki.
Single Cell RNA Seq Reveals a Distinct Immune Landscape of Myeloid Cells in Coronary Culprit Plaques Causing Acute Coronary Syndrome.
Circulation. 2022;145:1434-6. - Hamana T, Yamamoto H, Takahashi N, Tsunamoto H, Onishi T, Sawada T, Nomura Y, Kawai H, Takaya T.
Non-surgical management of an acute decompensated heart failure patient with severe aortic stenosis and concomitant left ventricular outflow tract obstruction
Journal of Cardiology Cases 2022;25:188-92. - Yamamoto H, Takaya T, Sawada T, Takahashi H, Kawai H.
ViperSlide™-induced anaphylaxis: a cautionary complication during orbital atherectomy
JACC: Cardiovascular Interventions 2022;15:e117-8. - Masumoto A, Yamamoto H, Taniguchi Y, Kawai H, Takaya T.
Isolated Renal Arteritis With Infarction Identified After SARS-CoV-2 Vaccine.
Circulation Journal. 2022 Jan 29. CJ-21-1050. - Asakura M, Ito S, Yamada T, Saito Y, Kimura K, Yamashina A, Hirayama A, Kobayashi Y, Hanatani A, Tsujimoto M, Yasuda S, Abe Y, Higashino Y, Tamaki Y, Sugino H, Niinuma H, Okuhara Y, Koitabashi T, Momomura SI, Asai K, Nomura A, Kawai H, Satoh Y, Yoshikawa T, Hirata KI, Yokoi Y, Tanaka J, Shibata Y, Maejima Y, Tamaki S, Kawata H, Iwahashi N, Kobayashi M, Higuchi Y, Kada A, Yamamoto H, Kitakaze M.
Efficacy and Safety of Early Initiation of Eplerenone Treatment in Patients with Acute Heart Failure (EARLIER trial): a multicentre, randomized, double-blind, placebo-controlled trial.
European Heart Journal Cardiovascular Pharmacotherapy. 2022;8:108-17. - Yoshioka K, Maeda D, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Mizukami A, Kuroda S, Kagiyama N, Yamaguchi T, Sasano T, Matsumura A, Kitai T, Matsue Y.
Clinical implication of initial intravenous diuretic dose for acute decompensated heart failure.
Scientific Reports. 2022;12:2127. - Shibata T, Oishi S, Mizuno A, Ohmori T, Okamura T, Kashiwagi H, Sakashita A, Kishi T, Obara H, Kakuma T, Fukumoto Y.
Evaluation of the effectiveness of the physician education program on primary palliative care in heart failure.
PLoS One. 2022;17:e0263523. - Nogi K, Ueda T, Matsue Y, Nogi M, Ishihara S, Nakada Y, Kawakami R, Kagiyama N, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Saito Y.
Effect of carperitide on the 1 year prognosis of patients with acute decompensated heart failure.
ESC Heart Failure. 2022;9:1061-70. - Misumi K, Matsue Y, Nogi K, Sunayama T, Dotare T, Maeda D, Kagiyama N, Kasai T, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nogi M, Ishihara S, Ueda T, Kawakami R, Saito Y, Minamino T.
Usefulness of Incorporating Hypochloremia into the Get With The Guidelines-Heart Failure Risk Model in Patients With Acute Heart Failure.
American Journal of Cardiology. 2022;162:122-8. - Izumi C, Miyake M, Fujita T, Koyama T, Tanaka H, Ando K, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Takegami M, Kimura T, Sugio K, Takita A, Nishimura K, Furukawa Y; BPV-AF Registry Group.
Antithrombotic Therapy for Patients With Atrial Fibrillation and Bioprosthetic Valves - Real-World Data From the Multicenter, Prospective, Observational BPV-AF Registry.
Circulation Journal. 2022;86:440-8. - Daimon M, Iwano H, Onishi T, Ohara T, Tanaka H, Hirano Y, Yamada H, Izumi C, Nakatani S.
Guideline from the Japanese society of echocardiography: guidance for the management and maintenance of echocardiography equipment: 2022 focused update.
Journal of Echocardiography. 2022;20:195-200. - Iwano H, Utsunomiya H, Shibayama K, Tanaka H, Isotani A, Onishi T, Obokata M, Izumo M, Kusunose K, Furukawa A, Yamada M, Kitai T, Onishi T, Yamamoto M, Sasaki S, Nochioka K, Ito YM, Anzai T.
Results of PRospect trial to Elucidate the utility of EchocarDiography-based Cardiac ouTput in acute heart failure (PREDICT).
Journal of Cardiology. 2022;80:218-225. - Matsumoto N, Sugai S, Suzuki Y, Iguchi N, Nanasato M, Kiso K, Taniguchi Y, Yoneyama T, Okuda K, Nakajima K.
Clinical Validation of Japanese Normal Myocardial Perfusion Imaging Databases Using Semi-conductor Gamma Camera (D-SPECT): Japanese Society of Nuclear Cardiology Working Group Reports.
Annals of Nuclear Cardiology. 2022;8:36-41. - Nakata T, Nakajima K, Naya M, Yoshida S, Momose M, Taniguchi Y, Fukushima Y, Moroi M, Okizaki A, Hashimoto A, Kiko T, Hida S, Takehana K.
Multicenter Registry in the Japanese Cardiac Sarcoidosis Prognostic (J-CASP) Study: Baseline Characteristics and Validation of the Non-invasive Approach Using 18F-FDG PET.
Annals of Nuclear Cardiology. 2022;8:42-50. - Miyake M, Takegami M, Obayashi Y, Amano M, Kitai T, Fujita T, Koyama T, Tanaka H, Ando K, Komiya T, Izumo M, Kawai H, Eishi K, Yoshida K, Kimura T, Nawada R, Sakamoto T, Shibata Y, Fukui T, Minatoya K, Tsujita K, Sakata Y, Kimura T, Sugio K, Takita A, Iwakura A, Tamura T, Nishimura K, Furukawa Y, Izumi C; BPV-AF Registry Group.
Comparison of Direct Oral Anticoagulants and Warfarin in Patients With Atrial Fibrillation and an Aortic Bioprosthetic Valve.
Circulation Journal. 2022;86:1699-1707. - Naito R, Miyauchi K, Yasuda S, Kaikita K, Akao M, Ako J, Matoba T, Nakamura M, Hagiwara N, Kimura K, Hirayama A, Matsui K, Ogawa H; AFIRE Investigators.
Rivaroxaban Monotherapy vs Combination Therapy With Antiplatelets on Total Thrombotic and Bleeding Events in Atrial Fibrillation With Stable Coronary Artery Disease: A Post Hoc Secondary Analysis of the AFIRE Trial.
JAMA Cardiology. 2022;7:787-794. - Yamasaki H, Nakahara S, Sohara H, Yoshida Y, Kohno T, Shimane A, Miyauchi Y, Kusano K, Inden Y, Yamane T, Aonuma K; HARVEST (HotBalloon Pulmonary Vein Isolation Registry) Study Investigators.
HotBalloon Pulmonary Vein Isolation Registry Study - Real-World Efficacy and Safety of HotBalloon Ablation.
Circulation Journal. 2022;87:65-73. - Suzuki Y, Takami M, Fukuzawa K, Kiuchi K, Shimane A, Sakai J, Nakamura T, Yatomi A, Sonoda Y, Takahara H, Nakasone K, Yamamoto K, Tani KI, Iwai H, Nakanishi Y, Hirata KI.
Impact of corticosteroid use on the clinical response and prognosis in patients with cardiac sarcoidosis who underwent an upgrade to cardiac resynchronization therapy.
Journal of Arrhythmia. 2022;38:400-407. - Kurashima S, Kitai T, Matsue Y, Nogi K, Kagiyama N, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nogi M, Ishihara S, Ueda T, Kawakami R, Furukawa Y, Saito Y, Izumi C.
Trajectory of serum chloride levels during decongestive therapy in acute heart failure.
International Journal of Cardiology. 2022:S0167-5273(22)01933-7.] - Ito M, Maeda D, Matsue Y, Shiraishi Y, Dotare T, Sunayama T, Nogi K, Takei M, Ueda T, Nogi M, Ishihara S, Nakada Y, Kawakami R, Kagiyama N, Kitai T, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Nagatomo Y, Kohno T, Nakano S, Kohsaka S, Yoshikawa T, Saito Y, Minamino T.
Association between class of foundational medication for heart failure and prognosis in heart failure with reduced/mildly reduced ejection fraction.
Scientific Reports. 2022;12:16611. - Dotare T, Maeda D, Matsue Y, Sunayama T, Kida K, Kitai T, Kagiyama N, Yamaguchi T, Okumura T, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Suzuki S, Yamamoto M, Minamino T.
Early drop in systolic blood pressure is associated with poor diuretic response and prognosis in patients with acute heart failure.
European Heart Journal Acute Cardiovasc Care. 2022;11:749-757. - Rao SV, Kirsch B, Bhatt DL, Budaj A, Coppolecchia R, Eikelboom J, James SK, Jones WS, Merkely B, Keller L, Hermanides RS, Campo G, Ferreiro JL, Shibasaki T, Mundl H, Alexander JH; PACIFIC AMI Investigators.
A Multicenter, Phase 2, Randomized, Placebo-Controlled, Double-Blind, Parallel-Group, Dose-Finding Trial of the Oral Factor XIa Inhibitor Asundexian to Prevent Adverse Cardiovascular Outcomes After Acute Myocardial Infarction.
Circulation. 2022;146:1196-1206.
2021年
- Onishi T, Fukuda Y, Miyazaki S, Yamada H, Tanaka H, Sakamoto J, Daimon M, Izumi C, Nonaka A, Nakatani S, Akaishi M; Guideline Committee of the Japanese Society of Echocardiography.
Practical guidance for echocardiography for cancer therapeutics-related cardiac dysfunction.
Journal of Echocardiography. 2021;19:1-20. - Teerlink JR, Diaz R, Felker GM, McMurray JJV, Metra M, Solomon SD, Adams KF, Anand I, Arias-Mendoza A, Biering-Sørensen T, Böhm M, Bonderman D, Cleland JGF, Corbalan R, Crespo-Leiro MG, Dahlström U, Echeverria LE, Fang JC, Filippatos G, Fonseca C, Goncalvesova E, Goudev AR, Howlett JG, Lanfear DE, Li J, Lund M, Macdonald P, Mareev V, Momomura SI, O'Meara E, Parkhomenko A, Ponikowski P, Ramires FJA, Serpytis P, Sliwa K, Spinar J, Suter TM, Tomcsanyi J, Vandekerckhove H, Vinereanu D, Voors AA, Yilmaz MB, Zannad F, Sharpsten L, Legg JC, Varin C, Honarpour N, Abbasi SA, Malik FI, Kurtz CE; GALACTIC-HF Investigators.
Cardiac Myosin Activation with Omecamtiv Mecarbil in Systolic Heart Failure.
N Engl J Med. 2021;384:105-16. - Kitani S, Igarashi Y, Tsuchikane E, Nakamura S, Seino Y, Habara M, Takeda Y, Shimoji K, Yasaka Y, Kijima M.
Efficacy of drug-coated balloon angioplasty after directional coronary atherectomy for coronary bifurcation lesions (DCA/DCB registry).
Catheter Cardiovascular Interventions. 2021;97:E614-23. - Toba T, Shinke T, Otake H, Kawamori H, Matsukawa N, Matsuura A, Ishihara T, Matsumoto D, Igarashi N, Hayashi T, Yasaka Y, Kadotani M, Fujii T, Shite J, Okada M, Sakakibara T, Hirata KI.
Impact of the Antithrombotic Effects of Prasugrel on Mid-Term Vascular Healing in Acute Coronary Syndrome vs. Stable Coronary Artery Disease.
Circulation Journal. 2021;85:808-16. - Yamamoto H, Takaya T, Sawada T, Kawai H.
Dark crescent sign: high-risk calcified coronary plaque detected by electrocardiogram-gated non-contrast computed tomography.
European Heart Journal Case Reports 2021;6:ytab519. - Watanabe N, Yamamoto H, Murakami H, Kawai H, Takaya T.
Main pulmonary artery compression by a giant aneurysm associated with a coronary-pulmonary artery fistula.
European Heart Journal Cardiovascular Imaging. 2021:jeab237. - Saito T, Yamamoto H, Oishi S, Uchino G, Murakami H, Kawai H, Takaya T.
Left main trunk occlusion due to Impella-related thrombus in a patient with extracorporeal cardiopulmonary resuscitation.
JACC Cardiovascular Interventions. 2021;14:e313-6. - Yamamoto H, Yoshida N, Kondo T, Takaya T.
In-stent restenosis due to delayed healing of abluminal bioresorbable polymer everolimus-eluting stent: insight from histopathological evaluation with directional coronary atherectomy.
European Heart Journal Case Reports. 2021;5:ytab370. - Kokawa T, Yamamoto H, Itoh M, Shimane A, Kawai H, Takaya T.
Fever-Related Ventricular Fibrillation - Potential Adverse Effect of SARS-CoV-2 Vaccination in Patients With Brugada Syndrome.
Circulation Journal. 2021 Oct 5. Online ahead of print. - Nakano S, Otake H, Kawamori H, Toba T, Sugizaki Y, Nagasawa A,Takeshige R, Matsuoka Y, Tanimura K, Takahashi Y, Fukuyama Y, Shite J, Kozuki A, Iwasaki M, Kuroda K, Takaya T, Hirata K.
Association Between Visit-to-Visit Variability in Low-Density Lipoprotein Cholesterol and Plaque Rupture That Leads to Acute Coronary Syndrome.
Circulation Reports. 2021;3:540-9. - Fukuishi Y, Yamamoto H, Murakami H, Kawai H, Takaya T.
Long-Term Clinical Course of Immunoglobulin G4-Related Coronary Periarteritis With Aneurysms.
Circulation Journal. 2021;86:169. - Tanimura K, Otake H, Kawamori H, Toba T, Nagasawa A, Nakano S, Takahashi Y, Fukuyama Y, Kozuki A, Shite J, Iwasaki M, Kuroda K, Takaya T, Hirata KI.
Morphological Plaque Characteristics and Clinical Outcomes in Patients With Acute Coronary Syndrome and a Cancer History.
Journal of American Heart Association. 2021;10:e020243. - Nagasawa A, Otake H, Kawamori H, Toba T, Sugizaki Y, Takeshige R, Nakano S, Tanimura K, Takahashi Y, Fukuyama Y, Kozuki A, Shite J, Iwasaki M, Kuroda K, Takaya T, Hirata KI.
Relationship among clinical characteristics, morphological culprit plaque features, and long-term prognosis in patients with acute coronary syndrome.
International Journal of Cardiovascular Imaging. 2021;37:2827-37. - Itoh T, Otake H, Kimura T, Tsukiyama Y, Kikuchi T, Okubo M, Hayashi T, Okamura T, Kuramitsu S, Morita T, Sonoda S, Ishihara S, Kuriyama N, Isshiki T, Soeda T, Hibi K, Shinke T, Morino Y; MECHANISM-ULTIMASTER study group.
A serial optical frequency-domain imaging study of early and late vascular responses to bioresorbable-polymer sirolimus-eluting stents for the treatment of acute myocardial infarction and stable coronary artery disease patients: results of the MECHANISM-ULTIMASTER study.
Cardiovascular Intervention Therapy. 2021 Apr 25. Online ahead of print. - Enomoto S, Kuramitsu S, Shinozaki T, Ohya M, Otake H, Yamanaka F, Shiomi H, Natsuaki M, Nakazawa G, Ando K, Kadota K, Saito S, Tamura T, Kimura T; REAL‐ST investigators .
Risk Factors and Outcomes of Recurrent Drug-Eluting Stent Thrombosis: Insights From the REAL-ST Registry.
Journal of American Heart Association. 2021;10:e018972. - Hirschfeld CB, Shaw LJ, Williams MC, Lahey R, Villines TC, Dorbala S, Choi AD, Shah NR, Bluemke DA, Berman DS, Blankstein R, Ferencik M, Narula J, Winchester D, Malkovskiy E, Goebel B, Randazzo MJ, Lopez-Mattei J, Parwani P, Vitola JV, Cerci RJ, Better N, Raggi P, Lu B, Sergienko V, Sinitsyn V, Kudo T, Nørgaard BL, Maurovich-Horvat P, Cohen YA, Pascual TNB, Pynda Y, Dondi M, Paez D, Einstein AJ; INCAPS-COVID Investigators Group.
Impact of COVID-19 on Cardiovascular Testing in the United States Versus the Rest of the World.
JACC Cardiovascular Imaging. 2021;14:1787-99. - Einstein AJ, Shaw LJ, Hirschfeld C, Williams MC, Villines TC, Better N, Vitola JV, Cerci R, Dorbala S, Raggi P, Choi AD, Lu B, Sinitsyn V, Sergienko V, Kudo T, Nørgaard BL, Maurovich-Horvat P, Campisi R, Milan E, Louw L, Allam AH, Bhatia M, Malkovskiy E, Goebel B, Cohen Y, Randazzo M, Narula J, Pascual TNB, Pynda Y, Dondi M, Paez D; the; INCAPS COVID Investigators Group.
International Impact of COVID-19 on the Diagnosis of Heart Disease.
Journal of American College of Cardiology. 2021;77:173-185. - Nakamura T, Takami M, Fukuzawa K, Kiuchi K, Kono H, Kobori A, Sakamoto Y, Watanabe R, Okumura Y, Yamashita S, Yamashiro K, Miyamoto K, Kusano K, Kanda T, Masuda M, Yoshitani K, Yoshida A, Hirayama Y, Adachi K, Mine T, Shimane A, Takeda M, Takei A, Okajima K, Fujiwara R, Hirata KI.
Incidence and Characteristics of Coronary Artery Spasms Related to Atrial Fibrillation Ablation Procedures - Large-Scale Multicenter Analysis.
Circulation Journal. 2021;85:264-71. - Shoda M, Yamamoto H, Kawashima M, Kondo T, Murakami H, Kawai H, Takaya T.
Acute coronary and cerebral emboli from a pedunculated ascending aorta thrombus.
JACC Case Reports. 2021;3:1194-9 - Hamana T, Yamamoto H, Sawada T, Kawai H, Takaya T.
Additional ablation effect of low-speed rotational atherectomy following high-speed rotational atherectomy on early calcified in-stent restenosis: a case report.
Clinical Case Reports. 2021;9:e04550. - Yamamoto H, Takaya T, Tsunamoto H, Tsukiyama Y, Ashizaki T, Kawai H.
Posterior reversible encephalopathy syndrome. A rare and cautionary complication during percutaneous coronary intervention.
JACC Cardiovascular Interventions. 2021;14:e73-5. - Yamamoto H, Takaya T, Nagai S, Takahashi Yu, Kawai H.
Coronary computed tomography angiography-guided fibrinolytic therapy for extensive thrombus in reperfused ST-elevation myocardial infarction.
Circulation Journal. 2021;85:397. - Yamamoto H, Konishi A, Shinke T, Otake H, Kuroda M, Osue T, Sawada T, Takaya T, Kawai H, Hashimoto N, Ohara T, Hirota Y, Sakaguchi K, Omori T, Ogawa W, Hirata KI.
The impact of vildagliptin on the daily glucose profile and coronary plaque stability in impaired glucose tolerance patients with coronary artery disease: VOGUE-A multicenter randomized controlled trial.
BMC Cardiovascular Disorders. 2021;21:92. - Uzu K, Sawada T, Takaya T, Taniguchi Y, Yasaka Y, Kawai H, Kawakami R, Fujii K, Hirota S.
Histopathological characterization of high-intensity signals in coronary plaques on noncontrast T1-weighted magnetic resonance imaging.
JACC Cardiovascular Imaging. 2021;14:518-9. - Yamamoto H, Sawada T, Takaya T, Kawai H, Yasaka Y.
Novel strategy for ostial left anterior descending artery acute myocardial infarction: Combined treatment with directional coronary atherectomy followed by drug-coated balloon angioplasty.
Clinical Case Reports. 2021;9:1095-100. - Tsutsui H, Ide T, Ito H, Kihara Y, Kinugawa K, Kinugawa S, Makaya M, Murohara T, Node K, Saito Y, Sakata Y, Shimizu W, Yamamoto K, Bando Y, Iwasaki YK, Kinugasa Y, Mizote I, Nakagawa H, Oishi S, Okada A, Tanaka A, Akasaka T, Ono M, Kimura T, Kosaka S, Kosuge M, Momomura SI; Japanese Circulation Society and the Japanese Heart Failure Society Joint Working Group.
JCS/JHFS 2021 Guideline Focused Update on Diagnosis and Treatment of Acute and Chronic Heart Failure.
Circulation Journal. 2021;85:2252-91. - Kinugawa K, Sakata Y, Ono M, Nunoda S, Toda K, Fukushima N, Shiose A, Oishi S, Yumino D, Imamura T, Endo M, Hori Y, Kashiwa K, Aita K, Kojin H, Tejima Y, Sawa Y.
Consensus Report on Destination Therapy in Japan - From the DT Committee of the Council for Clinical Use of Ventricular Assist Device Related Academic Societies.
Circulation Journal. 2021;85:1906-17. - Kida K, Kitai T, Suzuki N, Ashikaga K, Kou S, Kagiyama N, Yamaguchi T, Okumura T, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Suzuki S, Yamamoto M, Matsue Y.
Prognostic Implications of Reductions in Heart Rates in Patients With Acute Heart Failure and Atrial Fibrillation.
Circulation Journal. 2021;85:1869-75. - Kida K, Nishitani-Yokoyama M, Oishi S, Kono Y, Kamiya K, Kishi T, Node K, Makita S, Kimura Y; Japanese Association of Cardiac Rehabilitation (JACR) Public Relations Committee.
Nationwide Survey of Japanese Cardiac Rehabilitation Training Facilities During the Coronavirus Disease 2019 Outbreak.
Circulation Reports. 2021;3:311-5. - Anzai T, Sato T, Fukumoto Y, Izumi C, Kizawa Y, Koga M, Nishimura K, Ohishi M, Sakashita A, Sakata Y, Shiga T, Takeishi Y, Yasuda S, Yamamoto K, Abe T, Akaho R, Hamatani Y, Hosoda H, Ishimori N, Kato M, Kinugasa Y, Kubozono T, Nagai T, Oishi S, Okada K, Shibata T, Suzuki A, Suzuki T, Takagi M, Takada Y, Tsuruga K, Yoshihisa A, Yumino D, Fukuda K, Kihara Y, Saito Y, Sawa Y, Tsutsui H, Kimura T; Japanese Circulation Society Joint Working Group.
JCS/JHFS 2021 Statement on Palliative Care in Cardiovascular Diseases.
Circulation Journal. 2021;85:695-757. - Shoji S, Kohsaka S, Shiraishi Y, Oishi S, Kato M, Shiota S, Takada Y, Mizuno A, Yumino D, Yokoyama H, Watanabe N, Isobe M.
Appropriateness rating for the application of optimal medical therapy and multidisciplinary care among heart failure patients.
ESC Heart Failure. 2021;8:300-8. - Hayasaka K, Matsue Y, Kitai T, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Mizukami A, Yoshioka K, Kuroda S, Kagiyama N, Yamaguchi T, Sasano T.
Tricuspid regurgitation pressure gradient identifies prognostically relevant worsening renal function in acute heart failure.
European Heart Journal Cardiovascular Imaging. 2021;22:203-9.
2020年
- Kitai T, Xanthopoulos A, Tang WHW, Kaji S, Furukawa Y, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Skoularigis J, Triposkiadis F, Matsue Y.
Validation of the Larissa Heart Failure Risk Score for risk stratification in acute heart failure.
International Journal of Cardiology. 2020;307:119-24. - Nakashima T, Usami S, Aiba T, Oishi S, Kimura Y, Kawakami S, Yamada-Inoue Y, Ogata S, Ueda N, Nakajima K, Kamakura T, Wada M, Yamagata K, Ishibashi K, Miyamoto K, Noda T, Nagase S, Kanzaki H, Izumi C, Yasuda S, Kamakura S, Takaki H, Sugimachi M, Kusano K.
Novel Non-Invasive Index for Prediction of Responders in Cardiac Resynchronization Therapy Using High-Resolution Magnetocardiography.
Circulation Journal. 2020;84:2166-74. - Docherty KF, Jhund PS, Bengtsson O, DeMets DL, Inzucchi SE, Køber L, Kosiborod MN, Langkilde AM, Martinez FA, Sabatine MS, Sjöstrand M, Solomon SD, McMurray JJV; DAPA-HF Investigators and Committees.
Effect of Dapagliflozin in DAPA-HF According to Background Glucose-Lowering Therapy.
Diabetes Care. 2020;43:2878-81. - Yoshioka K, Matsue Y, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Mizukami A, Kuroda S, Kagiyama N, Yamaguchi T, Sasano T, Matsumura A, Kitai T.
Impact of brain natriuretic peptide reduction on the worsening renal function in patients with acute heart failure.
PLoS One. 2020;15:e0235493. - Sugimoto T, Mizuno A, Kishi T, Ito N, Matsumoto C, Fukuda M, Kagiyama N, Shibata T, Ohmori T, Oishi S, Fuse J, Kida K, Kawai F, Ishida M, Sanada S, Komuro I, Node K.
Coronavirus Disease 2019 (COVID-19) Information for Cardiologists - Systematic Literature Review and Additional Analysis.
Circulation Journal. 2020;84:1039-43. - Mizuno A, Miyashita M, Kohno T, Tokuda Y, Fujimoto S, Nakamura M, Takayama M, Niwa K, Fukuda T, Ishimatsu S, Kinoshita S, Oishi S, Mochizuki H, Utsunomiya A, Takada Y, Ochiai R, Mochizuki T, Nagao K, Yoshida S, Hayashi A, Sekine R, Anzai T.
Quality indicators of palliative care for acute cardiovascular diseases.
Journal of Cardiology. 2020;76:177-83. - Matsue Y, Kagiyama N, Yamaguchi T, Kuroda S, Okumura T, Kida K, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Matsukawa R, Kato K, Suzuki S, Naruke T, Yoshioka K, Miyoshi T, Baba Y, Yamamoto M, Mizutani K, Yoshida K, Kitai T.
Clinical and Prognostic Values of ALBI Score in Patients With Acute Heart Failure.
Heart Lung Circulation. 2020;29:1328-37. - Iwano H, Shibayama K, Kitai T, Kusunose K, Onishi T, Tanaka H, Anzai T; PREDICT investigators.
Study protocol for prospect trial to elucidate the utility of echocardiography-based cardiac output in acute heart failure (PREDICT).
Journal of Echocardiography. 2020;18:235-9. - Okumura K, Sasaki S, Kusano K, Mine T, Fujii K, Iwasa A, Sunagawa O, Yamabe H, Takahashi N, Ishii S, Takeishi Y, Tsuboi N, Shizuta S, Aonuma K, Shimane A, Tada H, Ishikawa T, Tsunoda R, Numata T, Mukai Y, Kihara Y, Koehler J, Hidaka K, Sharma V.
Evaluation of an Integrated Device Diagnostics Algorithm to Risk Stratify Heart Failure Patients - Results From the SCAN-HF Study.
Circulation Journal. 2020;84:1118-23. - Hamana T, Sawada T, Fujimoto W, Osue T, Tsukiyama Y, Uzu K, Takaya T, Yasaka Y, Kawai H.
Comparison of the 9-month intrastent condition and 30-month clinical outcomes after Resolute zotarolimus-eluting stent implantation between standard duration and 1-month dual antiplatelet therapy followed by prasugrel monotherapy.
Circulation Reports. 2020;3:55-65. - Yamamoto H, Takaya T, Uzu K, Takahashi Y, Kawai H.
Coronary orbital atherectomy at the ostium of an anomalous right coronary artery: a double-edged sword.
JACC Cardiovascular Interventions. 2020;13:2937-9. - Yamamoto T, SawadaT, Uzu K, Takaya T, Kawai H, Yasaka Y.
Possible mechanism of late lumen enlargement after treatment for de novo coronary lesions with drug-coated balloon.
International Journal of Cardiology. 2020;321:30-37. - Otake H, Kubo T, Shinke T, Hibi K, Tanaka S, Ishida M, Kataoka T, Takaya T, Iwasaki M, Sonoda S, Ioji T, Akasaka T.
OPtical frequency domain imaging vs. INtravascular ultrasound in percutaneous coronary InterventiON in patients with Acute Coronary Syndrome: Study protocol for a randomized controlled trial.
Journal of Cardiology. 2020;76:317-21. - Yamamoto T, Uzu K, Sawada T, Takaya T, Kawai H.
A case report of a perigraft inflammatory reaction to a Viabahn stent-graft: diagnosis with MRI and treatment with steroids.
CVIR Endovascular. 2020;3:49 - SawadaT, Uzu K, Hashimoto N, Onishi T, Takaya T, Shimane A, Taniguchi Y, Yasaka Y, Ohara T, Kawai H.
Empagliflozin's ameliorating effect on plasma triglycerides: Association with endothelial function recovery in diabetic patients with coronary artery disease.
Journal of Atherosclerosis Thrombosis. 2020;27:644-56. - Nakamura M, Kadota K, Takahashi A, Kanda J, Anzai H, Ishii Y, Shibata Y, Yasaka Y, Takamisawa I, Yamaguchi J, Takeda Y, Harada A, Motohashi T, Iijima R, Uemura S, Murakami Y; PENDULUM Registry Investigators*.
Relationship Between Platelet Reactivity and Ischemic and Bleeding Events After Percutaneous Coronary Intervention in East Asian Patients: 1-Year Results of the PENDULUM Registry.
Journal of American Heart Association. 2020;9:e015439.
2019年
- Chimura M, Yamada S, Yasaka Y, Kawai H.
Improvement of left ventricular function assessment by global longitudinal strain after successful percutaneous coronary intervention for chronic total occlusion.
PLoS One. 2019;14:e0217092. - Chimura M, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Late gadolinium enhancement on cardiac magnetic resonance combined with 123I- metaiodobenzylguanidine scintigraphy strongly predicts long-term clinical outcome in patients with dilated cardiomyopathy.
PLoS One. 2019;14:e0217865 - Yoshioka K, Matsue Y, Yamaguchi T, Kitai T, Kagiyama N, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kuroda S, Matsumura A, Hirao K.
Safety and Prognostic Impact of Early Treatment with Angiotensin-Converting Enzyme Inhibitors or Angiotensin Receptor Blockers in Patients with Acute Heart Failure.
American Journal of Cardiovascular Drugs. 2019;19:597-605. - Ohmori T, Mizuno A, Kawai F, Oya K, Okamura T, Oishi S, Shibata T, Sakashita A, Kishi T, Kashiwagi H.
Morphine Use for Heart Failure Patients with Renal Insufficiency.
Journal of Palliative Medicine. 2019;22:617-8. - Kagiyama N, Kitai T, Hayashida A, Yamaguchi T, Okumura T, Kida K, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Suzuki S, Yamamoto M, Shimizu A, Urakami Y, Toki M, Aritaka S, Matsumoto K, Nagano N, Yamamoto K, Matsue Y.
Prognostic Value of BNP Reduction During Hospitalization in Patients With Acute Heart Failure.
J Card Fail. 2019;25:712-21. - Mizuno A, Shibata T, Oishi S.
The Essence of Palliative Care Is Best Viewed as the "Problematization".
J Palliat Med. 2019;22:6. - Nomura Y, Kawashima M, Nagao K, Hasegawa S, Tsujimoto T, Izumi S, Matsumori M, Honda T, Uzu K, Takahashi N, Sawada T, Onishi T, Yasaka Y, Murakami H, Mukohara N.
Preventing brain embolism by using a modified isolation technique in transcatheter aortic valve implantation for a patient with shaggy and porcelain aorta.
Journal of Cardiology Cases. 2019;20:65-8. - Shinke T, Itoh T, Ishida M, Otake H, Terashita D, Fusazaki T, Kikuchi T, Okamura T, Morita T, Hayashi T, Sawada T, Yasaka Y, Inoue T, Matsuura A, Kawata M, Kozuki A, Shite J, Kataoka T, Hibi K, Ishihara S, Akasaka T, Kubo T, Ino Y, Sonoda S, Furuya J, Sugaya T, Shibata Y, Kuriyama N, Igarashi N, Matsumoto D, Hiranuma N, Otsuka Y, Morino Y.
Early and Mid-Term Vascular Responses to Optical Coherence Tomography-Guided Everolimus-Eluting Stent Implantation in Stable Coronary Artery Disease.
Canadian Journal of Cardiology. 2019;35:1513-22. - Kurozumi Y, Oishi S, Sugano Y, Sakashita A, Kotooka N, Suzuki M, Higo T, Yumino D, Takada Y, Maeda S, Yamabe S, Washida K, Takahashi T, Ohtani T, Sakata Y, Sato Y.
Possible associations between palliative care conferences and positive outcomes when performing palliative care for patients with end-stage heart failure: a nationwide cross-sectional questionnaire survey.
Heart Vessels. 2019;34:452-61. - Kuroda S, Damman K, Ter Maaten JM, Voors AA, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kitai T, Yoshida K, Matsumura A, Matsue Y.
Very Early Diuretic Response After Admission for Acute Heart Failure.
Journal of Cardiac Failure. 2019 Jan;25(1):12-19. - Toba T, Shinke T, Otake H, Sugizaki Y, Takeshige R, Onishi H, Nagasawa A, Tsukiyama Y, Yanaka K, Nagano Y, Yamamoto H, Kawamori H, Matsuura A, Ishihara T, Matsumoto D, Igarashi N, Hayashi T, Yasaka Y, Kadotani M, Fujii T, Shite J, Okada M, Sakakibara T, Hirata KI.
Impact of dual antiplatelet therapy with adjusted-dose prasugrel on mid-term vascular response in patients undergoing elective percutaneous coronary intervention with everolimus-eluting stents.
Heart Vessels. 2019;34:936-47. - Hyogo K, Yoshida A, Takeuchi M, Kiuchi K, Fukuzawa K, Takami M, Kobori A, Okajima K, Odake M, Okada T, Shimane A, Kawahara Y, Sekiya J, Sano H, Ichikawa Y, Hirata KI; HAF‐NET Registry Investigators.
One-year clinical outcomes of anticoagulation therapy among Japanese patients with atrial fibrillation: The Hyogo AF Network (HAF-NET) Registry.
Journal of Arrhythmia. 2019;35:697-708. - Akita T, Kiuchi K, Fukuzawa K, Shimane A, Matsuyama S, Takami M, Kurose J, Oonishi H, Shigeru M, Nagamatsu YI, Suehiro H, Takemoto M, Nakamura T, Sakai J, Yatomi A, Mori S, Shimoyama S, Negi N, Kyotani K, Hirata KI.
Lesion distribution after cryoballoon ablation and hotballoon ablation: Late-gadolinium enhancement magnetic resonance imaging analysis.
Journal of Cardiovascular Electrophysiology. 2019;30:1830-40. - Yamamoto M, Okajima K, Shimane A, Ozawa T, Morishima I, Asai T, Takagi M, Kasai A, Fujii E, Kiyono K, Watanabe E, Ozaki Y.
A Decision Tree-Based Survival Analysis of Patients with a History of Inappropriate Implantable Cardioverter-Defibrillator Therapy.
International Heart Journal. 2019;60:318-26.
2018年
- Kuroda K, Shinke T, Otake H, Kinutani H, Iijima R, Ako J, Okada H, Ito Y, Ando K, Anzai H, Tanaka H, Ueda Y, Takiuchi S, Nishida Y, Ohira H, Kawaguchi K, Kadotani M, Niinuma H, Omiya K, Morita T, Zen K, Yasaka Y, Inoue K, Ishiwata S, Ochiai M, Hamasaki T, Urasawa K, Kataoka T, Yoshiyama M, Fujii K, Inoue T, Kawata M, Yokoi H, Nakamura M; NIPPON investigators.
Vascular response to biolimus A-9 eluting stent in patients with shorter and prolonged dual antiplatelet therapy: optical coherence tomography sub-study of the NIPPON trial.
Heart Vessels. 2018;33:837-45. - Takahama H, Asakura M, Abe Y, Ajioka M, Aonuma K, Anzai T, Hayashi T, Hiramitsu S, Kawai H, Kioka H, Kimura K, Lim YJ, Matsuoka K, Motoki H, Nagata Y, Nakamura S, Ohte N, Ozaki Y, Sasaoka T, Tamaki S, Hamasaki T, Kitakaze M; J-TASTE investigators.
Rationale and Design of the Multicenter Trial on Japan Working Group on the Effects of Angiotensin Receptor Blockers Selection (Azilsartan vs. Candesartan) on Diastolic Function in the Patients Suf
fering from Heart Failure with Preserved Ejection Fraction: J-TASTE Trial.
Cardiovascular Drugs Therapy. 2018;32:381-8. - Daimon M, Akaishi M, Asanuma T, Hashimoto S, Izumi C, Iwanaga S, Kawai H, Toide H, Hayashida A, Yamada H, Murata M, Hirano Y, Suzuki K, Nakatani S; Committee for Guideline Writing, the Japanese Society of Echocardiography.
Guideline from Japanese Society of Echocardiography: 2018 focused update incorporated into Guidance for the Management and Maintenance of Echocardiography Equipment.
Journal of Echocardiography. 2018;16:1-5. - Kondo T, Okumura T, Matsue Y, Shiraishi A, Kagiyama N, Yamaguchi T, Kuroda S, Kida K, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Matsukawa R, Kato K, Suzuki S, Naruke T, Yoshioka K, Miyoshi T, Baba Y, Yamamoto M, Murai K, Mizutani K, Yoshida K, Kitai T, Murohara T.
Specialty-Related Differences in the Acute-Phase Treatment and Prognosis in Patients With Acute Heart Failure - Insights From REALITY-AHF.
Circulation Journal. 2018;83:174-81. - Kurozumi Y, Oishi S, Sugano Y, Sakashita A, Kotooka N, Suzuki M, Higo T, Yumino D, Takada Y, Maeda S, Yamabe S, Washida K, Takahashi T, Ohtani T, Sakata Y, Sato Y.
Design of a nationwide survey on palliative care for end-stage heart failure in Japan.
Journal of Cardiology. 2018;71:202-11. - Kitai T, Tang WHW, Xanthopoulos A, Murai R, Yamane T, Kim K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Kida K, Okumura T, Kaji S, Furukawa Y, Matsue Y.
Impact of early treatment with intravenous vasodilators and blood pressure reduction in acute heart failure.
Open Heart. 2018;5:e000845. - Talib AK, Takagi M, Shimane A, Nakano M, Hayashi T, Okajima K, Kentaro M, Fukada K, Kowase S, Kurosaki K, Nitta J, Nishizaki M, Yui Y, Talib A, Sato N, Kawamura Y, Hasebe N, Aita S, Sai E, Komatsu Y, Kuroki K, Kaneshiro T, Dongzu X, Tajiri K, Igarashi M, Yamasaki H, Murakoshi N, Kumagai K, Sekiguchi Y, Nogami A, Aonuma K.
Efficacy of Endocardial Ablation of Drug-Resistant Ventricular Fibrillation in Brugada Syndrome: Long-Term Outcome.
Circulation Arrhythmia Electrophysiology. 2018;11:e005631. - Yamaguchi T, Kitai T, Miyamoto T, Kagiyama N, Okumura T, Kida K, Oishi S, Akiyama E, Suzuki S, Yamamoto M, Yamaguchi J, Iwai T, Hijikata S, Masuda R, Miyazaki R, Hara N, Nagata Y, Nozato T, Matsue Y.
Effect of Optimizing Guideline-Directed Medical Therapy Before Discharge on Mortality and Heart Failure Readmission in Patients Hospitalized With Heart Failure With Reduced Ejection Fraction.
American Journal of Cardiology. 2018;121:969-74. - Ishihara M, Taniguchi Y, Onoguchi M, Shibutani T.
Optimal thallium-201 dose in cadmium-zinc-telluride SPECT myocardial perfusion imaging.
Journal of Nuclear Cardiology. 2018;25:947-54. - Murasato Y, Kinoshita Y, Yamawaki M, Shinke T, Takeda Y, Fujii K, Yamada SI, Shimada Y, Yamashita T, Yumoto K; J-REVERSE investigators.
Effect of low-density lipoprotein cholesterol on the geometry of coronary bifurcation lesions and clinical outcomes of coronary interventions in the J-REVERSE registry.
Cardiovascular Intervention Therapeutics. 2018;33:360-71. - Fujimoto W, SawadaT, Toba T, Takahashi Y, Miyata T, Oishi S, Osue T, Onishi T, Takaya T, Shimane A, Taniguchi Y, Kawai H, Yasaka Y.
Comparison of the 9-month intra-stent conditions and 2-year clinical outcomes after Resolute zotarolimus-eluting stent implantation between 3-month and standard dual antiplatelet therapy.
Journal of Cardiology. 2018;72:66-73.
2017年
- Chimura M, Onishi T, Tsukishiro Y, SawadaT, Kiuchi K, Shimane A, Okajima K, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Longitudinal strain combined with delayed-enhancement magnetic resonance improves risk stratification in patients with dilated cardiomyopathy.
Heart. 2017;103:679-86. - Watanabe E, Okajima K, Shimane A, Ozawa T, Manaka T, Morishima I, Asai T, Takagi M, Honda T, Kasai A, Fujii E, Yamashiro K, Kohno R, Abe H, Noda T, Kurita T, Watanabe S, Ohmori H, Nitta T, Aizawa Y, Kiyono K, Okumura K.
Inappropriate implantable cardioverter defibrillator shocks-incidence, effect, and implications for driver licensing.
J Interv Card Electrophysiol. 2017;49:271-80. - Matsue Y, Damman K, Voors AA, Kagiyama N, Yamaguchi T, Kuroda S, Okumura T, Kida K, Mizuno A, Oishi S, Inuzuka Y, Akiyama E, Matsukawa R, Kato K, Suzuki S, Naruke T, Yoshioka K, Miyoshi T, Baba Y, Yamamoto M, Murai K, Mizutani K, Yoshida K, Kitai T.
Time-to-Furosemide Treatment and Mortality in Patients Hospitalized With Acute Heart Failure.
Journal of American College of Cardiology. 2017;69:3042-51. - Nakamura M, Iijima R, Ako J, Shinke T, Okada H, Ito Y, Ando K, Anzai H, Tanaka H, Ueda Y, Takiuchi S, Nishida Y, Ohira H, Kawaguchi K, Kadotani M, Niinuma H, Omiya K, Morita T, Zen K, Yasaka Y, Inoue K, Ishiwata S, Ochiai M, Hamasaki T, Yokoi H; NIPPON Investigators.
Dual Antiplatelet Therapy for 6 Versus 18 Months After Biodegradable Polymer Drug-Eluting Stent Implantation.
JACC Cardiovascular Interventions. 2017;10:1189-98. - Nakajima K, Kudo T, Nakata T, Kiso K, Kasai T, Taniguchi Y, Matsuo S, Momose M, Nakagawa M, Sarai M, Hida S, Tanaka H, Yokoyama K, Okuda K, Edenbrandt L.
Diagnostic accuracy of an artificial neural network compared with statistical quantitation of myocardial perfusion images: a Japanese multicenter study.
European Journal of Nuclear Medicine Molecular Imaging. 2017;44:2280-9. - Ishihara M, Onoguchi M, Taniguchi Y, Shibutani T.
Comparison of conventional and cadmium-zinc-telluride single-photon emission computed tomography for analysis of thallium-201 myocardial perfusion imaging: an exploratory study in normal databases for different ethnicities.
International Journal of Cardiovascular Imaging. 2017;33:2057-66.
2016年
- SawadaT, Tsubata H, Hashimoto N, Takabe M, Miyata T. Aoki K, Yamashita S, Oishi S, Osue T, Yokoi K, Tsukishiro Y, Onishi T, Shimane A, Taniguchi Y, Yasaka Y, Ohara T, Kawai H, Yokoyama M.
Effects of 6-month eicosapentaenoic acid treatment on postprandial hyperglycemia, hyperlipidemia, insulin secretion ability, and concomitant endothelial dysfunction among newly-diagnosed impaired glucose metabolism patients with coronary artery disease. An open label, single blinded, prospective randomized controlled trial.
Cardiovascular Diabetology. 2016;15:121. - Nakashima T, Noguchi T, Haruta S, Yamamoto Y, Oshima S, Nakao K, Taniguchi Y, Yamaguchi J, Tsuchihashi K, Seki A, Kawasaki T, Uchida T, Omura N, Kikuchi M, Kimura K, Ogawa H, Miyazaki S, Yasuda S.
Prognostic impact of spontaneous coronary artery dissection in young female patients with acute myocardial infarction: A report from the Angina Pectoris-Myocardial Infarction Multicenter Investigators in Japan.
International Journal of Cardiology. 2016;207:341-8. - Akaishi M, Asanuma T, Izumi C, Iwanaga S, Kawai H, Daimon M, Toide H, Hashimoto S, Hayashida A, Yamada H, Nakatani S.
Guidelines for conducting transesophageal echocardiography (TEE) : Task force for guidelines for conducting TEE: November 15, 2015.
Journal of Echocardiography. 2016;14:47-8. - Miyata-Fukuoka Y, Kawai H, Iseki O, Yamanaka Y, Ueda Y, Yokoyama M, Hirata KI.
Myocardial blood volume reserve by intravenous contrast echocardiography predicts improvement in left ventricular function in patients with nonischemic dilated cardiomyopathy.
Journal of Echocardiography. 2016;14:163-70. - Okajima K, Kiuchi K, Yokoi K, Teranishi J, Aoki K, Shimane A, Nakamura Y, Kimura M, Horikawa Y, Yoshida M, Maniwa Y.
Efficacy of bilateral thoracoscopic sympathectomy in a patient with catecholaminergic polymorphic ventricular tachycardia.
Journal of Arrhythmia. 2016;32:62-6. - Shigenaga Y, Okajima K, Ikeuchi K, Kiuchi K, Ikeda T, Shimane A, Yokoi K, Teranishi J, Aoki K, Chimura M, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Usefulness of non-contrast-enhanced MRI with two-dimensional balanced steady-state free precession for the acquisition of the pulmonary venous and left atrial anatomy pre catheter ablation of atrial fibrillation: Comparison with contrast enhanced CT in clinical cases.
Journal of Magnetic Resonance Imaging. 2016;43:495-503. - Kiuchi K, Okajima K, Shimane A, Kanda G, Yokoi K, Teranishi J, Aoki K, Chimura M, Toba T, Oishi S, Sawada T, Tsukishiro Y, Onishi T, Kobayashi S, Taniguchi Y, Yamada S, Yasaka Y, Kawai H, Yoshida A, Fukuzawa K, Itoh M, Imamura K, Fujiwara R, Suzuki A, Nakanishi T, Yamashita S, Hirata K, Tada H, Yakasaki H, Naruse Y, Igarashi M Aonuma K.
Impact of esophageal temperature monitoring guided atrial fibrillation ablation on preventing asymptomatic excessive transmural injury.
Journal of Arrhythmia. 2016;32:36-41. - Terashita D, Otake H, Shinke T, Murasato Y, Kinoshita Y, Yamawaki M, Takeda Y, Fujii K, Yamada S, Shimada Y, Yamashita T, Yumoto K, Hirata K.
Differences in Vessel Healing Between Sirolimus- and Everolimus-Eluting Stent Implantation for Bifurcation Lesions: The J-REVERSE Optical Coherence Tomography Substudy.
Can J Cardiol. 2016;32:384-90. - Takahashi H, Otake H, Shinke T, Murasato Y, Kinoshita Y, Yamawaki M, Takeda Y, Fujii K, Yamada SI, Shimada Y, Yamashita T, Yumoto K, Hirata KI.Impact of final kissing balloon inflation on vessel healing following drug-eluting stent implantation: Insight from the optical coherence tomography sub-study of the J-REVERSE trial.
Journal of Cardiology. 2016;68:504-11. - Yamawaki M, Murasato Y, Kinoshita Y, Fujii K, Fujino Y, Shinke T, Takeda Y, Yamada S, Shimada Y, Tsukahara R, Muramatsu T, Suzuki T; J-REVERSE investigators.
Mechanism of Residual Lumen Stenosis at the Side Branch Ostium After Final Kissing Balloon Inflation: A Volumetric Intracoronary Ultrasound Study of Coronary Bifurcation Lesions.
Journal of Interventional Cardiology. 2016;29:188-96. - Murasato Y, Kinoshita Y, Yamawaki M, Shinke T, Otake H, Takeda Y, Fujii K, Yamada S, Shimada Y, Yamashita T, Yumoto K.
Comparison of Everolimus- versus Sirolimus-eluting stents in the provisional Bifurcation stenting guided by intravascular ultrasound: mid-term results of the J-REVERSE registry.
Cardiovascular Intervention Therapeutics. 2016;31:1-12.
2015年
- Shigenaga Y, Kiuchi K, Okajima K, Ikeuchi K, Ikeda T, Shimane A, Yokoi K, Teranishi J, Aoki K, Chimura M, Masai H, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Acquisition of the pulmonary venous and left atrial anatomy with non-contrast-enhanced MRI for catheter ablation of atrial fibrillation: Usefulness of two-dimensional balanced steady-state free precession.
Journal of Arrhythmia. 2015;31:189-95. - Ishimoto T, Taniguchi Y, Miyati T, Kawakami M, Ishihara M.
Non-contrast coronary artery wall and plaque imaging using inversion-recovery prepared steady-state free precession.
BMC Medical Imaging. 2015;15:26 - Yamashita S, Fukuzawa K, Yoshida A, Itoh M, Imamura K, Fujiwara R, Suzuki A, Nakanishi T, Matsumoto A, Kanda G, Kiuchi K, Shimane A, Okajima K, Tanaka H, Hirata K.
The effectiveness of cardiac resynchronization therapy for patients with New York Heart Association class IV non-ambulatory heart failure.
Journal of Arrhythmia. 2015;31:221-5. - Suzuki A, Yoshida A, Takei A, Fukuzawa K, Kiuchi K, Takami K, Itoh M, Imamura K, Fujiwara R, Nakanishi T, Yamashita S, Matsumoto A, Shimane A, Okajima K, Hirata K.
Prophylactic catheter ablation of ventricular tachycardia before cardioverter-defibrillator implantation in patients with non-ischemic cardiomyopathy: Clinical outcomes after a single endocardial ablation.
Journal of Arrhythmia. 2015;31:122-9. - Okajima K, Imamura K, Kanda G, Shimane A.
Left atrial anomalous muscular band detected by computed tomography before catheter ablation in a patient with atrial fibrillation.
Journal of Arrhythmia. 2015;31:64-5. - Kanda G, Kiuchi K, Shimane A, Okajima K.
Perimitral atrial flutter associated with a protected coronary sinus after a Maze IV procedure and concomitant mitral annulus repair.
Heart Rhythm Case Reports. 2015;1:41-5. - Aoki K, Okajima K, Kiuchi K, Yokoi K, Teranishi J, Shimane A.
A case of inappropriate implantable cardioverter defibrillator therapy induced by T-wave oversensing due to hyperkalemia.
Journal of Arrhythmia. 2015;31:395-7. - Chimura M, Kiuchi K, Okajima K, Shimane A, Sawada T, Onishi T, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Distribution of ventricular fibrosis associated with life-threatening ventricular tachyarrhythmias in patients with nonischemic dilated cardiomyopathy.
Journal of Cardiovascular Electrophysiology. 2015;26:1239-46. - Kiuchi K, Yoshida A, Takai A, Fukuzawa K, Itoh M, Imamura K, Fujiwara R, Suzuki A, Nakanishi T, Yamashita S, Hirata K, Kanda G, Okajima K, Shimane A, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Topographic variability of the left atrium and pulmonary veins assessed by 3D-CT predicts the recurrence of atrial fibrillation after catheter ablation.
Journal of Arrhythmia. 2015;31:286-92. - Kiuchi K, Okajima K, Tanaka N, Yamamoto Y, Sakai N, Kanda G, Shimane A, Yokoi K, Teranishi J, Aoki K, Chimura M, Kono S, Takahashi Y, Matsuyama S, Tsubata H, Miyata T, Matsuoka Y, Toba T, Ohishi S, Sawada T, Tsukishiro Y, Onishi T, Kobayashi S, Moriya F, Takai H, Yamada S, Taniguchi Y, Yasaka Y, Kawai H.
Novel compression tool to prevent hematomas and skin erosions after device implantation.
Circulation Journal. 2015;79:1727-32. - Kiuchi K, Okajima K, Shimane A, Yokoi K, Teranishi J, Aoki K, Chimura M, Tsubata H, Miyata T, Matsuoka Y, Toba T, Ohishi S, Sawada T, Tsukishiro Y, Onishi T, Kobayashi S, Yamada S, Taniguchi Y, Yasaka Y, Kawai H, Ikeuchi K, Shigenaga Y, Ikeda T.
Visualization of the radiofrequency lesion after pulmonary vein isolation using delayed enhancement magnetic resonance imaging fused with magnetic resonance angiography.
Journal of Arrhythmia. 2015;31:152-8. - Shigenaga Y, Kiuchi K, Ikeuchi K, Ikeda T. Okajima K, Yasaka Y, Kawai H.
Fusion of delayed-enhancement MR imaging and contrast-enhanced MR angiography to visualize radiofrequency ablation scar on the pulmonary vein.
Magnetic Resonance Medical Science. 2015;14:367-72. - Kiuchi K, Okajima K, Shimane A, Yokoi K, Teranishi J, Aoki K, Chimura M, Tsubata H, Miyata T, Matsuoka Y, Toba T, Ohishi S, Sawada T, Tsukishiro Y, Onishi T, Kobayashi S, Yamada S, Taniguchi Y, Yasaka Y, Kawai H, Ikeuchi K, Shigenaga Y, Ikeda T.
Visualizing radiofrequency lesions using delayed-enhancement magnetic resonance imaging in patients with atrial fibrillation: A modification of the method used by the University of Utah group.
Journal of Arrhythmia. 2015;31:71-5. - Kiuchi K, Okajima K, Shimane A, Kanda G, Yokoi K, Teranishi J, Aoki K, Chimura M, Tsubata H, Miyata T, Matsuoka Y, Toba T, Ohishi S, Sawada T, Tsukishiro Y, Onishi T, Kobayashi S, Taniguchi Y, Yamada S, Yasaka Y, Kawai H, Harada T, Ohsawa M, Azumi Y, Nakamoto M.
Incidence of esophageal injury after pulmonary vein isolation in patients with a low body mass index and esophageal temperature monitoring at a 39 °C setting.
Journal of Arrhythmia. 2015;31:12-7. - Gheorghiade M, Greene SJ, Butler J, Filippatos G, Lam CS, Maggioni AP, Ponikowski P, Shah SJ, Solomon SD, Kraigher-Krainer E, Samano ET, Müller K, Roessig L, Pieske B; SOCRATES-REDUCED Investigators and Coordinators.
Effect of Vericiguat, a Soluble Guanylate Cyclase Stimulator, on Natriuretic Peptide Levels in Patients With Worsening Chronic Heart Failure and Reduced Ejection Fraction: The SOCRATES-REDUCED Randomized Trial.
JAMA. 2015;314:2251-62. - Kotani J, Nanto S, Ueda Y, Uematsu M, Nishino M, Miyazaki S, Yasaka Y, Yasuda S, Mizuno K.
Angioscopic findings before and after thrombus-related drug-eluting stent failure.
Cardiovascular Intervention Therapeutics. 2015;30:198-208.
2014年
- Pieske B, Butler J, Filippatos G, Lam C, Maggioni AP, Ponikowski P, Shah S, Solomon S, Kraigher-Krainer E, Samano ET, Scalise AV, Müller K, Roessig L, Gheorghiade M; SOCRATES Investigators and Coordinators.
Rationale and design of the SOluble guanylate Cyclase stimulatoR in heArT failurE Studies (SOCRATES).
European Journal of Heart Failure. 2014;16:1026-38. - Mizoguchi T, Sawada T, Shinke T, Yamada S, Okamoto H, Kim SS, Takarada A, Yasaka Y.
Detailed comparison of intra-stent conditions 12 months after implantation of everolimus-eluting stents in patients with ST-segment elevation myocardial infarction or stable angina pectoris.
International Journal of Cardiology. 2014;171:224-30.
2013年
- Nagoshi R, Shinke T, Otake H, Shite J, Matsumoto D, Kawamori H, Nakagawa M, Kozuki A, Hariki H, Inoue T, Ohsue T, Taniguchi Y, Iwasaki M, Nishio R, Hiranuma N, Konishi A, Kinutani H, Miyoshi N, Takaya T, Yamada S, Yasaka Y, Hayashi T, Yokoyama M, Kato H, Kadotani M, Ohnishi Y, Hirata K.
Qualitative and quantitative assessment of stent restenosis by optical coherence tomography: comparison between drug-eluting and bare-metal stents.
Circulation Journal. 2013;77:652-60.
2012年
- Takaya T, Yamada S, Ryo K, Mukohara N, Yokoyama M.
Coronary artery bypass grafting for the occlusion of left main trunk and right coronary artery guided by computed tomographic angiography.
European Heart Journal Cardiovasc Imaging. 2012;13:800. - Shizuta S, Ando K, Nobuyoshi M, Ikeda T, Yoshino H, Hiramatsu S, Kazatani Y, Yamashiro K, Okajima K, Kajiya T, Kobayashi Y, Kato T, Fujii S, Mitsudo K, Inoue K, Ito H, Haruna Y, Doi T, Nishio Y, Ozasa N, Nishiyama K, Kita T, Morimoto T, Kimura T; PREVENT-SCD Investigators.
Prognostic utility of T-wave alternans in a real-world population of patients with left ventricular dysfunction: the PREVENT-SCD study.
Clinical Research of Cardiology. 2012;101:89-99.
2011年
- Matsumoto K, Tanaka H, Okajima K, Hayashi T, Kajiya T, Sugiyama D, Kawai H, Hirata K.
Reverse remodelling induces progressive ventricular resynchronization after cardiac resynchronization therapy 'from vicious to virtuous cycle'.
European Journal of Echocardiography. 2011;12:782-9. - Matsumoto K, Tanaka H, Okajima K, Hayashi T, Kajiya T, Kawai H, Hirata K.
Relation between left ventricular morphology and reduction in functional mitral regurgitation by cardiac resynchronization therapy in patients with idiopathic dilated cardiomyopathy.
American Journal of Cardiology. 2011;108:1327-34.
2010年
- Goto S, Ogawa H, Takeuchi M, Flather MD, Bhatt DL; J-LANCELOT (Japanese-Lesson from Antagonizing the Cellular Effect of Thrombin) Investigators.
Double-blind, placebo-controlled Phase II studies of the protease-activated receptor 1 antagonist E5555 (atopaxar) in Japanese patients with acute coronary syndrome or high-risk coronary artery disease.
European Heart Journal. 2010;31:2601-13. - Takaya T, Yamada S, Hayashi T.
Percutaneous coronary intervention guided by the combination of computed tomographic angiography and optical coherence tomography.
Heart Asia. 2010;2:151-2. - Takaya T, Yamada S, Hayashi T.
Spiral barrel-like appearance of the right coronary artery 18 years after balloon angioplasty.
Heart Asia. 2010;2:6. - Kono AK, Ishii K, Kumagai H, Taniguchi Y, Kajiya T, Sugimura K.
Late gadolinium enhancement on cardiac magnetic resonance imaging: is it associated with a higher incidence of nonsustained ventricular tachycardia in patients with idiopathic dilated cardiomyopathy?
Japan Journal of Radiology. 2010;28:355-61.
2009年
- Hara T, Yamashiro K, Okajima K, Hayashi T, Kajiya T.
Improvement in the quality of the cardiac vein images by optimizing the scan protocol of multidetector-row computed tomography.
Heart Vessels. 2009;24:434-9. - Heart Care Network Groups.
Current trends in lifestyle-related disease management by general practitioners: a report from the "Heart Care Network" groups.
Journal of Atherosclerosis Thrombosis. 2009;16:799-806. - Hara T, Yamashiro K, Okajima K, Hayashi T, Kajiya T.
Posterior shift of the anterior papillary muscle in patients with heart failure: a potential role in the effect of cardiac resynchronization therapy.
International Heart Journal. 2009;50:773-82.
2008年
- Hara T, Yamashiro K, Kajiya T.
Identification of the right middle pulmonary vein ostium by translucent three dimensional image of multi-detector computed tomography.
Europace. 2008;10:218.
2007年
- Hara T, Hayashi T, Izawa I, Kajiya T.
Noninvasive detection of Takotsubo [corrected] cardiomyopathy using multi-detector row computed tomography.
International Heart Journal. 2007;48:773-8. - Hara T, Yamada S, Hayashi T, Ikeda Y, Yamashiro K, Mizutani K, Iwata S, Okajima K, Tsukishiro Y, Matsumoto K, Akagami T, Kumagai H, Kinugasa M, Inoue M, Murai N, Izawa I, Kajiya T.
Accuracy of nonstenotic coronary atherosclerosis assessment by multi-detector computed tomography.
Circulation Journal. 2007;71:911-4. - Shimizu M, Kanazawa K, Hirata K, Ishida T, Hiraoka E, Matsuda Y, Iwai C, Miyamoto Y, Hashimoto M, Kajiya T, Akita H, Yokoyama M.
Endothelial lipase gene polymorphism is associated with acute myocardial infarction, independently of high-density lipoprotein-cholesterol levels.
Circulation Journal. 2007;71:842-6.
2003年
- Iwai C, Akita H, Kanazawa K, Shiga N, Terashima M, Matsuda Y, Takai E, Miyamoto Y, Shimizu M, Kajiya T, Hayashi T, Yokoyama M.
Arg389Gly polymorphism of the human beta1-adrenergic receptor in patients with nonfatal acute myocardial infarction.
American Heart Journal. 2003;146:106-9.
2002年
- Iwai C, Akita H, Shiga N, Takai E, Miyamoto Y, Shimizu M, Kawai H, Takarada A, Kajiya T, Yokoyama M.
Suppressive effect of the Gly389 allele of the beta1-adrenergic receptor gene on the occurrence of ventricular tachycardia in dilated cardiomyopathy.
Circulation Journal. 2002;66:723-8.
2000年以前
- Terashima M, Akita H, Kanazawa K, Inoue N, Yamada S, Ito K, Matsuda Y, Takai E, Iwai C, Kurogane H, Yoshida Y, Yokoyama M.
Stromelysin promoter 5A/6A polymorphism is associated with acute myocardial infarction.
Circulation. 1999;99:2717-9. - Mori M, Kurogane H, Hayashi T, Yasaka Y, Ohta S, Kajiya T, Takarada A, Yoshida A, Matsuda Y, Nakagawa K, Murata T, Yoshida Y, Yokoyama M.
Comparison of results of intracoronary implantation of the Plamaz-Schatz stent with conventional balloon angioplasty in chronic total coronary arterial occlusion.
American Journal of Cardiology. 1996;78:985-9. - Uehara T, Tabuchi M, Hayashi T, Kurogane H, Yamadori A.
Asymptomatic occlusive lesions of carotid and intracranial arteries in Japanese patients with ischemic heart disease: evaluation by brain magnetic resonance angiography.
Stroke. 1996;27:393-7. - Takarada A, Kurogane H, Hayashi T, Fujimoto T, Yasaka Y, Fukumoto Y, Shimatani Y, Yamakawa H, Sasaki S, Matsuura A, et al.
Prognostic significance of atrial fibrillation in dilated cardiomyopathy.
Japan Heart Journal. 1993;34:749-58. - Fujimoto T, Itoh S, Takaoka K, Kurogane H, Yoshida Y, Kawamura T, Ogawa K, Inoue T, Yokoyama M.
Nonpharmacologic treatment of common atrial flutter guided by transient entrainment.
Japan Circulation Journal. 1993;57:215-27. - Takarada A, Kurogane H, Hayashi T, Itoh S, Mori T, Fujimoto T, Yasaka Y, Itagaki T, Nakayama I, Teragawa H, et al.
Short- and mid-term follow-up results after percutaneous transvenous mitral commissurotomy.
Japan Heart Journal. 1992;33:771-83. - Takarada A, Kurogane H, Minamiji K, Itoh S, Mori T, Hayashi T, Fujimoto T, Shimizu H, Mori M, Itagaki T, et al.
Congestive heart failure in the elderly--echocardiographic insights.
Japan Circulation Journal. 1992;56:527-34. - Mori T, Minamiji K, Kurogane H, Ogawa K, Yoshida Y.
Rest-injected thallium-201 imaging for assessing viability of severe asynergic regions.
Journal of Nuclear Medicine. 1991;32:1718-24. - Takeuchi M, Minamiji K, Fujino M, Kurogane H, Yamada S, Yoshida Y, Fukuzaki H.
Role of right ventricular asynergy and tricuspid regurgitation in hemodynamic alterations during acute inferior myocardial infarction.
Japan Heart Journal. 1989;30:615-25. - Minamiji K, Sunako M, Fujino M, Kurogane H, Yoshida Y.
Increased 201Tl uptake by the chest wall following cardioversion.
European Journal of Nuclear Medicine. 1988;13:548-9. - Kurogane H, Takeuchi M, Nakatani M, Sunako M, Kawakami K, Tomimoto S, Minamiji K, Imai N, Fujino M, Yamada S, et al.
Effects of percutaneous transluminal coronary angioplasty on segmental left ventricular function in patients with acute myocardial infarction.
Japan Heart Journal. 1987;28:467-77.